MELANOMA CUTANEO NON DIAGNOSTICATO, NON CURATO, DAL MEDICO DI BASE E/O DERMATOLOGO
ERRORE MEDICO E RISARCIMENTO DANNI
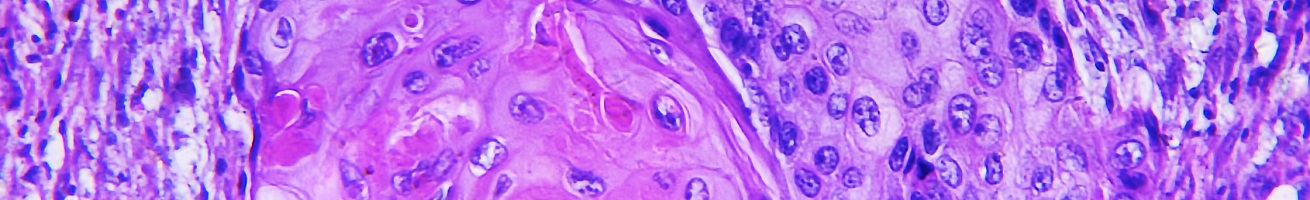
Il melanoma cutaneo è un tumore maligno che si origina da alcune cellule della cute dette melanociti, ossia le cellule che producono melanina, le stesse che costituiscono i nei (tumori benigni) le quali in taluni casi – per motivi non del tutto noti – proliferano in modo anomalo. Il melanoma cutaneo interessa in Italia circa 7000 pazienti l’anno e colpisce prevalentemente soggetti di età compresa tra 30 e 60 anni e talvolta questa patologia non viene diagnosticata in tempo utile per una completa guarigione.
Melanoma
Melanoma
Il medico di famiglia (medico di base c.d. medico dell’ASL) o ancor più grave lo specialista dermatologo non deve sottovalutare segni chiari ed evidenti di malattia, i quali devono condurre repentinamente verso esami diagnostici più approfonditi. Risulta essenziale che la diagnosi, oltre ad essere corretta sia tempestiva.
Un eventuale errore del medico o del dermatologo o dell’oncologo o dell’Ospedale per mancata o ritardata diagnosi potrebbe portare anche a gravi complicanze, fino addirittura alla morte del paziente. Per questi motivi se si ritiene di essere stati vittima di un caso di malasanità o se si ha un familiare morto per un melanoma cutaneo non curato, o curato tardivamente, occorre contattare un avvocato specializzato in responsabilità medica così da valutare un’eventuale richiesta di risarcimento danni sia per il danneggiato che per i suoi parenti prossimi o eredi (madre, padre, marito, moglie, convivente, figlio, figlia, sorella, fratello).
La responsabilità del medico di base o del dermatologo o dell’Ospedale o della Clinica, potrebbe derivare, quindi, non solo dall’insorgenza del melanoma ma soprattutto in caso di non tempestivo riconoscimento della malattia o dalla ritardata prescrizione di esami di controllo o, comunque, dall’incapacità di gestire correttamente la situazione, eseguendo terapie sbagliate, tardive, inefficaci o, comunque, non tempestive.
Sintomi del melanoma e controllo dei nei
Il melanoma può svilupparsi in qualsiasi area della pelle, con una maggiore probabilità nelle zone che sono più frequentemente esposte alla luce del sole. I melanomi possono formarsi sia a partire da nevi (nei) preesistenti, che ex-novo.
Il professionista sanitario dovrebbe consigliare un esame dei nei di tutto il corpo da effettuarsi ogni anno, allo scopo di monitorare nel tempo l’evoluzione di lesioni e macchie cutanee che mostrino caratteristiche sospette.
I sintomi del melanoma, ma sarebbe meglio dire i segnali che il medico o il dermatologo dovrebbe attenzionare durante la visita, giacché permettono di distinguere un neo da un tumore, sono:
- asimmetria della lesione perché i nei sono simmetrici mentre il melanoma è asimmetrico;
- bordi irregolari perché quelli del melanoma sono frastagliati;
- colore disomogeneo nello stesso neo perché, invece, i nei benigni sono di colore uniforme;
- dimensioni aumentate in breve tempo;
- evoluzione;
- ulcerazione (lacerazione cutanea) e di perdita di sangue dal neo sospetto.
In caso di riscontro di uno (o più) di questi segni, sarebbe opportuno proseguire l’indagine con una visita dermatologica. La mancata prescrizione della visita specialistica costituisce un errore medico: simili omissioni, infatti, impediscono la diagnosi efficace e possono far sorgere complicanze gravi per il paziente e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato esperto in malasanità.
Esame neo
Esame neo
Il paziente deve essere opportunamente informato di una diagnosi di melanoma per essere indirizzato verso il trattamento più adeguato. Esiste, infatti, il dovere del medico di informare il paziente sullo stato della sua salute e sulla malattia perché è diritto del paziente conoscere quanto gli sta accadendo ma anche poter scegliere consapevolmente se procedere con una determinata cura o cosa aspettarsi dalla patologia.
Il medico, pertanto, non si deve limitare a far firmare un foglio c.d. modulo di consenso informato, ma dovrà spiegare, in modo chiaro, completo e comprensibile – anche in rapporto all’età del paziente, al grado di scolarizzazione e alle possibili difficoltà di comprensione (si immagini, ad esempio, un cittadino straniero che ha una conoscenza basica della lingua italiana) – tutti i vari aspetti sanitari ed il percorso di cura.
Pur se non è sempre previsto l’obbligo della forma scritta, ove disponibile, è pertanto importante che il medico legale che affianca l’avvocato verifichi il documento. Ottenere la documentazione (modulo di consenso informato, cartella clinica, esami, refertazione ecc.) dal medico o dall’Ospedale è anch’esso un diritto tutelato dall’ordinamento giuridico con il semplice pagamento del costo delle copie.
Il paziente o i suoi familiari, quindi, potrebbero ottenere il risarcimento del danno anche se il medico non ha spiegato, o non ha sufficientemente spiegato il tipo di terapia a cui sarà sottoposto il malato o il tipo di intervento chirurgico, oppure le modalità con cui si svolge, le conseguenze, i rischi e le possibili complicanze ed effetti collaterali, i vantaggi e svantaggi, le eventuali alternative terapeutiche.
Diagnosi del melanoma cutaneo
La diagnosi precoce dei tumori cutanei, come detto, è fondamentale. Per prima cosa deve essere effettuato un esame clinico da dermatologi esperti che consente di individuare i soggetti a rischio (ad esempio per il fototipo di pelle o per il tipo e il numero delle lesioni pigmentate cutanee, o per fattori genetici, ambientali e di malattia intercorrente) e di indirizzarli verso esami strumentali mirati (dermatoscopia e videodermatoscopia) e controlli più frequenti.
La dermatoscopia consiste nell’osservazione dei nevi mediante un apposito strumento chiamato microscopio ad epiluminiscenza o, più semplicemente, dermatoscopio, è una visita semplice e indolore che permette di visualizzare l’aspetto “interno” di un nevo, quello non visibile ad occhio nudo.
Neo ad occhio nudo
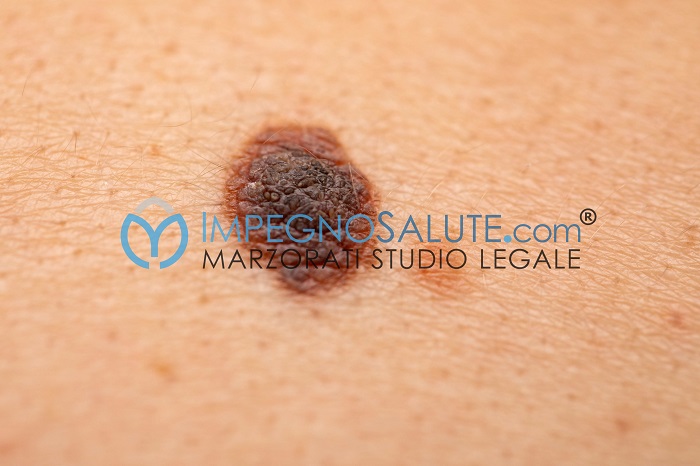
Neo ad occhio nudo
L’immagine ottenuta viene analizzata da un computer e messa in memoria per successivi confronti. È possibile, in questo modo, scoprire precocemente l’evoluzione maligna di una lesione cutanea e di intervenire di conseguenza.
Per quanto riguarda lo svolgimento di questi esami diagnostici è bene tenere presente che l’ospedale, sia pubblico che privato, nel quale il paziente è stato curato o al quale si è rivolto per effettuare le visite o l’intervento chirurgico, può essere chiamato a rispondere dei danni patiti per un caso di malasanità e, quindi, del risarcimento. L’ospedale, infatti, è responsabile dell’operato dei suoi dipendenti e collaboratori (medici, paramedici, infermieri, assistenti ecc.) ma anche del corretto svolgimento dell’integrale prestazione sanitaria.
In pratica l’ospedale risponde non solo per problemi legati direttamente all’errore medico ma anche per questioni relative a disorganizzazione o carenze strutturali (ad esempio un macchinario per la risonanza magnetica che non funziona o che funziona male potrebbe provocare un’errata diagnosi ed un conseguente risarcimento dei danni) oppure ancora:
– uso non corretto dei macchinari;
– malfunzionamenti o mancanza di dispositivi di sicurezza;
– infezioni nosocomiali;
– scambio di materiale organico (es. biopsie);
– carenze di personale;
– dismissioni di reparti;
– perdita di documentazione
sono solo alcuni degli esempi di deficit organizzativi – che esulano dal semplice errore del medico – che potrebbero portare all’esito positivo di una richiesta di risarcimento dei danni per malasanità nei confronti dell’ospedale con l’aiuto di un avvocato specializzato.
A seconda dell’esito, il dermatologo deve consigliare una visita oncologica e nello stesso momento una biopsia (prelievo di tessuto per effettuare una diagnosi) dell’intera lesione. Il tessuto prelevato viene inviato allo specialista anatomo-patologo per essere analizzato e per determinare la natura maligna del melanoma o meno della lesione. Una diagnosi precoce del melanoma spesso risulta risolutiva per il paziente.
L’esame istologico serve, oltre che per confermare la diagnosi, a determinare la stadiazione locale del tumore e segnalare l’aggressività e la capacità di diffondersi del melanoma. Nello specifico devono essere valutati alcuni parametri definiti tra cui:
- la profondità d’invasione del melanoma;
- l’ulcerazione;
- l’invasione linfovascolare;
- il numero delle cellule che si stanno dividendo.
Nei casi più gravi o se si analizza un melanoma cresciuto notevolmente, la presenza delle cellule del melanoma può essere ricercata anche nei linfonodi più vicini (linfonodo sentinella) che vengono asportati per essere analizzati.
Per completare la stadiazione e definire il trattamento, in casi selezionati e in base allo stadio del tumore primitivo, vanno eseguiti esami strumentali (es ecografia, radiografia, TAC, PET) per verificare la presenza di metastasi a distanza.
Se il medico o il tecnico non esegue il trattamento nel modo corretto, se vi è un errore nella lettura dei referti, una terapia sbagliata o una diagnosi errata, il danneggiato potrà chiedere il risarcimento dei danni con l’ausilio di un avvocato esperto in malasanità nei confronti del dottore, del chirurgo o del medico specialista ma, anche, della struttura ospedaliera in cui è stato curato.
È bene precisare che il semplice verificarsi della complicanza medica non genera un automatismo nel risarcimento del danno se il medico ha agito in modo diligente e adeguato, oltre che secondo tutte le prassi della scienza medica.
Trattamento del melanoma cutaneo
Il trattamento dipende dal tipo di tumore, dallo stadio e dalla sede di comparsa, oltre che dall’età e dallo stato di salute del paziente. Il trattamento è nella maggior parte dei casi chirurgico affiancato, nei casi in cui non fosse bastevole, dalla terapia fotodinamica, alla chemioterapia, alla radioterapia, alle terapie biologiche come immunoterapia e/o targeted therapy.
L’asportazione chirurgica viene utilizzata quando si può rimuovere la lesione sospetta e può coinvolgere anche i linfonodi o altre zone del corpo se c’è una dispersione di metastasi. Quando il cancro è scoperto in ritardo, infatti, potrebbe coinvolgere altri organi o tessuti dell’organismo (linfonodi, fegato, cervello, polmoni etc) determinando un serio rischio per la salute del paziente.
Se la lesione da asportare è particolarmente estesa è possibile per il paziente ricorrere alla chirurgia estetica ricostruttiva. La Chirurgia Ricostruttiva è quella branca della Chirurgia Plastica che si occupa di ricostruire la funzionalità e l’estetica del corpo dopo traumi, incidenti, tumori. Intraprendere un percorso di chirurgia ricostruttiva è sempre fondamentale per la paziente sia da un punto di vista funzionale, per recuperare le funzioni lese, sia da un punto di vista psicologico, per riuscire a superare definitivamente la malattia e ricominciare ad accettarsi. Ci sono molti studi, infatti, che dimostrano l’aumento della qualità di vita delle persone sottoposte a ricostruzione dopo un tumore, perché aumenta la fiducia in loro stessi, la capacità di rapportarsi con gli altri, e la vita sia pubblica che privata ne beneficia. La stragrande maggioranza delle problematiche possono essere trattate in Ospedale pubblico, con il semplice pagamento del ticket, qualora fosse dovuto.
Se il medico, il dermatologo o l’oncologo omettono di proporre la strada della chirurgia estetica ricostruttiva commettono, potenzialmente, un grave errore che, quindi, potrebbe essere oggetto di una richiesta risarcitoria da parte della vittima con l’ausilio di un avvocato esperto in malasanità.
È evidente che nella maggior parte dei casi una tempestiva diagnosi di malattia permette al paziente di sottoporsi a cure meno invasive oltre che aumentare le chance di sopravvivenza e di poter vivere una vita migliore.
La chemioterapia si caratterizza per un meccanismo d’azione rapido, sebbene sia spesso tossico, soprattutto a livello delle cellule del midollo osseo e delle mucose (ad esempio cavo orale e svolge un ruolo fondamentale sia nella malattia operabile (in alcuni casi, ad esempio quando dopo l’intervento si scopre che ci sono metastasi) sia in quella avanzata non operabile. Il programma terapeutico, però, potrebbe cambiare nel corso della cura a seconda, ad esempio, del tipo di risposta del tumore al trattamento, o dell’insorgenza di eventuali reazioni allergiche o complicanze, oppure a seconda di come reagisce il paziente agli effetti collaterali causati dalla chemioterapia, e quindi al grado di tolleranza.
Il cocktail di farmaci utilizzati in chemioterapia, ad esempio, può variare a seconda di vari aspetti, quali ad esempio, del tipo e delle caratteristiche del tumore, dell’età, specificità e condizioni del paziente, del protocollo seguito. Se la risposta del tumore al trattamento con dosi standard non risultasse soddisfacente l’oncologo potrebbe valutare di somministrare al paziente un dosaggio più elevato, eventualmente seguito da trapianto di cellule staminali, oppure un utilizzo combinato.
In caso di cocktail farmacologico sbagliato o di mancato monitoraggio dell’efficacia della chemioterapia il paziente può andare incontro a gravi complicanze o morte. In questi casi pur potendo generalmente avere diritto ad un risarcimento dei danni verso l’Ospedale, i medici o l’Assicurazione, la principale domanda che i parenti (moglie, marito, partner, convivente, genitori, figlio/figlia, fratello/sorella o gli eredi) si devono fare riguarda il motivo che ha portato all’esito negativo del trattamento medico o al decesso, e se c’erano effettive possibilità di guarigione, o di evitare l’evento. Prima di tutto, quindi, rivolgendosi ad un avvocato o ad uno studio legale specializzato in risarcimento danni da responsabilità medica, insieme al medico legale, si potrebbe capire cosa sia successo e se ciò sia eventualmente dovuto a responsabilità o colpa medica
Terapie aggiuntive e alternative sono l’immunoterapia (con gli anticorpi monoclonali che agiscono indirettamente sulle cellule tumorali riattivando una parte del nostro sistema immunitario a reagire nei confronti delle cellule tumorali ma ha tempi lunghi di risposta), la radioterapia e le terapie “targeted” sono rappresentate da farmaci che colpiscono particolari bersagli molecolari della cellula tumorale, riconosciuti come cruciali per la crescita e la proliferazione incontrollata delle cellule tumorali stesse.
Risarcimento danni per mancata gestione o errore medico nel melanoma cutaneo
Un melanoma cutaneo scoperto in ritardo può coinvolgere altri organi o tessuti dell’organismo determinando un serio rischio per la salute del paziente. Ovviamente una condizione simile può portare a seri danni e lesioni, per questo il medico di base o il dermatologo deve prestare massima attenzione agli esami e monitorare nel tempo l’evoluzione di macchie cutanee sospette.
In caso contrario ci troviamo davanti ad un classico errore medico o errore di diagnosi che richiede l’aiuto di un avvocato specializzato in grado di analizzare la situazione e verificare eventuali responsabilità. Il medico di base o dermatologo è tenuto quindi eventuale ad un risarcimento danni nei confronti del paziente.
A questo punto è consigliabile rivolgersi ad un avvocato o a uno studio legale che si occupi in modo specializzato di risarcimento danni per responsabilità e colpa medica.
Non esiste un automatismo tra errore medico e risarcimento del danno. Devono essere valutati gli effettivi danni subiti dal paziente. Potrebbero infatti essere presenti più danni: ad esempio danno patrimoniale, non patrimoniale e biologico ecc. danno patrimoniale ossia i danni economici da lucro cessante o danno emergente, i danni non patrimoniali come il danno biologico per inabilità temporanea o invalidità permanente, il danno morale, il danno esistenziale, il danno da perdita di chance ecc.)
È comunque fondamentale che l’avvocato faccia un esame ad ampio spettro insieme al medico legale. Esistono molti aspetti da valutare dall’eventuale danno da perdita della capacità lavorativa al danno subito nel doversi sottoporre ad un nuovo trattamento medico con i connessi rischi.
In caso di morte della paziente, potrebbe essere possibile chiedere il risarcimento dei danni patiti direttamente dai familiari (ad esempio per le sofferenze patite per la perdita prematura del parente), ma anche i danni subiti dalla defunta prima di morire dopo l’errore medico (ad esempio per le sofferenze patite o per la consapevolezza di essere in fin di vita senza possibilità di cura).
I parenti (marito, madre, padre, sorella, fratello, figlio, figlia ecc.) potrebbero ottenere, da un lato, il risarcimento dei danni relativi al loro dolore per la perdita ingiusta della loro cara e, dall’altro, potrebbero chiedere la liquidazione del danno fisico e morale da lei patito prima di morire, durante la sfortunata agonia.
Mentre i primi vengono chiamati danni iure proprio, perché rientrano direttamente nella sfera giuridica del familiare della defunta, questi ultimi potrebbero essere definiti “indiretti” vengono chiamati danni iure hereditatis.