RITARDO E/O OMISSIONE NELLA PRESCRIZIONE DI ESAMI CLINICO-STRUMENTALI DI FOLLOW-UP NEL CANCRO DEL DISTRETTO TESTA-COLLO
ERRORE MEDICO E RISARCIMENTO DANNI
Il cancro del distretto testa-collo è un gruppo di neoplasie maligne che interessano i tessuti del tratto aerordigestivo superiore (labbra, lingua, cavo orale, gola e laringe). Un efficace follow-up oncologico è alla base delle possibilità di prognosi positiva del paziente. Una pratica corretta può dare maggiore speranza di guarigione per questo il paziente si aspetta massima attenzione e assistenza piena per effettuare tutto nei tempi giusti.
Il cancro del distretto testa-collo può essere individuato attraverso una corretta diagnosi che richiede determinati e approfonditi esami. Un eventuale ritardo o un errore nella diagnosi medica può essere negativo ai fini della guarigione e provocare al paziente un grave danno da perdita di chance di guarigione e anche la morte del paziente, o per l’accelerazione del decesso, o una perdita di chance di conservare una vita migliore. Se il medico non esegue il trattamento nel modo corretto o non prescrive i controlli di follow up se vi è un errore nell’intervento chirurgico, una terapia sbagliata o una diagnosi errata il danneggiato (e i suoi familiari) potrà chiedere il risarcimento dei danni con l’ausilio di un avvocato esperto in malasanità nei confronti del dottore, del chirurgo o del medico specialista ma, anche, della struttura ospedaliera in cui è stato curato.
Anatomia testa-bocca
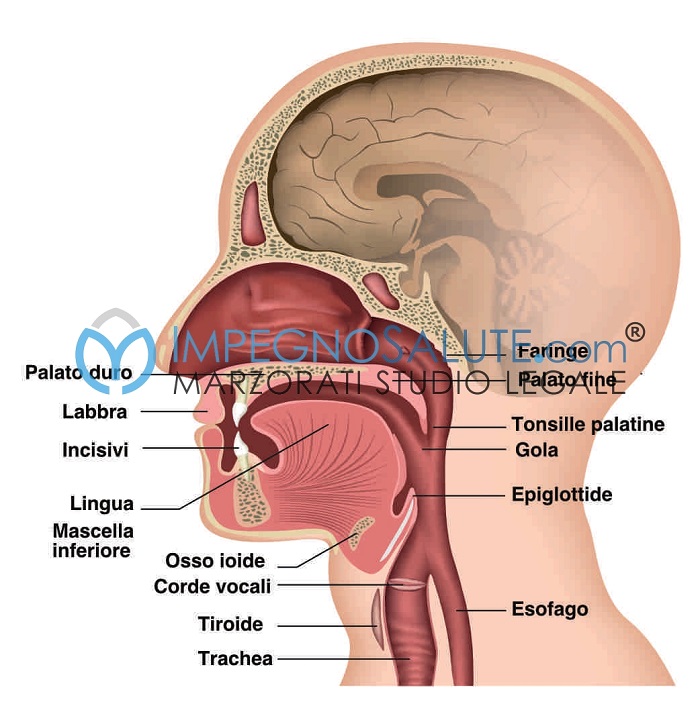
Anatomia testa-bocca
Fattori di rischio per il tumore del distretto di testa e collo
A oggi non esistono programmi di prevenzione specifici per questo tipo di tumore, tuttavia, la diagnosi precoce è essenziale in caso sospetto approfondimenti diagnostici. In caso di omissione il medico, l’otorino-laringoiatra, l’oncologo rischiano di incorrere in responsabilità medica per tardiva o errata diagnosi o omesso intervento chirurgico o cura inefficace. In questi casi l’assistenza di un avvocato esperto in malasanità può aiutare il paziente (o i suoi familiari) ad ottenere il risarcimento dei danni patiti.
I fattori di rischio dei tumori del distretto di testa e collo sono:
- il fumo (sigarette, sigari, pipa, tabacco da masticare, marijuana) si calcola sia correlato all’85% dei casi di tumori della testa e del collo per questo ai fumatori si raccomanda di sottoporsi a periodiche visite otorinolaringoiatriche superati i cinquant’anni;
- l’abuso di alcol;
- l’esposizione a polveri di asbesto, sostanze chimiche di vario genere, in particolare l’amianto e il nichel per il tumore della laringe;
- una dieta povera di vitamine del gruppo A e B può influire sull’origine della malattia;
- una scarsa igiene orale;
- un errato posizionamento di protesi dentarie o la presenza di denti scheggiati;
- l’esposizione al papilloma virus umano (Hpv) è un’infezione attualmente considerata molto importante nella genesi di alcune di queste malattie, specie quelle dell’orofaringe;
- il virus di Epstein-Barr (associato ai tumori del tratto naso-faringeo).
Quando si presentano fattori di rischio, il medico, l’otorinolaringoiatra, l’oncologo e, più in generale, il personale dell’ospedale devono essere più attenti nella prescrizione di esami di controllo e potrebbero purtroppo verificarsi errori medici. L’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della malattia/patologia o per l’errato trattamento della stessa – deve essere verificata in modo approfondito rivolgendosi ad un avvocato esperto in malasanità così come la possibile insorgenza di danni, valutando se questi potessero essere o meno evitati.
Sarà opportuno prescrivere un esame endoscopico vedere con nitidezza l’eventuale lesione, le analisi del sangue e una biopsia (prelievo di un piccolo frammento di tessuto “sospetto” che verrà successivamente inviato in laboratorio per le analisi al microscopio). Altri esami (consigliati per evidenziare un eventuale diffusione della malattia) possono essere radiografie, la TAC (Tomografia Assiale Computerizzata) cranio o meglio ancora RM (Risonanza Magnetica), PET (Tomografia a Emissione di Positroni) (solo in selezionati casi) etc.
Il paziente, o i suoi familiari, potrebbero – in certi casi – ottenere il risarcimento del danno anche qualora il medico non abbia spiegato, o non abbia sufficientemente spiegato al paziente, il tipo di terapia a cui sarà sottoposto o il tipo di intervento chirurgico, oppure le modalità con cui si svolge, le conseguenze, i rischi e le possibili complicanze ed effetti collaterali, i vantaggi e svantaggi, le eventuali alternative terapeutiche (consenso informato).
Seguire una terapia provoca ansia, stress e incertezza quindi è importante da parte della struttura ospedaliera e del medico dimostrare disponibilità, accortezza e professionalità. Uno studio legale può affiancare il paziente e valutare se il suo percorso è stato soddisfacente e non abbia portato gravi danni per un eventuale risarcimento. Risulta essenziale che la diagnosi, oltre ad essere corretta sia tempestiva. Un eventuale errore del neurologo, dell’oncologo, dell’otorino o del radiologo o dell’Ospedale per mancata o ritardata diagnosi potrebbe portare anche a gravi complicanze ed essere causa di danni per il paziente, fino ad arrivare al decesso.
Follow-up, trattamento e terapia del cancro del distretto testa-collo
Il trattamento dei tumori del distretto di testa- collo può cambaire a seconda di vari aspetti, quali ad esempio, del tipo e delle caratteristiche del tumore, dell’età, specificità e condizioni del paziente, del protocollo seguito.
Le opzioni di trattamento del cancro del distretto testa-collo comprendono:
- resezione chirurgica che comprende sia la resezione dell’area interessate che l’asportazione dei linfonodi della regione colpita. Sul punto è opportuno osservare che la colpa medica o la responsabilità dell’Ospedale potrebbe essere riconosciuta anche se il chirurgo procede alla rimozione di un linfonodo o della presunta massa tumorale senza aver prima fatto approfonditi esami, o qualora abbia proceduto con negligenza, imperizia o imprudenza;
- radioterapia, che distrugge le cellule tumorali utilizzando le radiazioni;
- chemioterapia, tenendo presente che in caso di cocktail farmacologico sbagliato o di mancato monitoraggio dell’efficacia della chemioterapia il paziente può andare incontro a gravi complicanze o morte.
Dopo il completamento del trattamento, i medici proporranno al paziente di sottoporsi a un programma di follow-up (controlli medici periodici) coi i seguenti obiettivi:
- identificare e prevenire gli effetti avversi del trattamento;
- identificare il prima possibile un’eventuale recidiva e orientare la scelta del trattamento indicato;
- fornire ai pazienti informazioni mediche e supporto psicologico e indirizzarli alle cure al fine di ottimizzare il ritorno alla vita normale di tutti i giorni.
La pianificazione delle visite di controllo dipende dalla malattia iniziale, dalle caratteristiche del singolo individuo, dai trattamenti eseguiti e dalle tossicità ad essi correlate.
Le visite di controllo sono più ravvicinate nei primi due anni dalla fine del trattamento primario per poi diradarsi e arrivare a cadenza annuale al completamento del 5° anno. Poiché a causa degli stessi fattori di rischio è possibile lo sviluppo di nuovi tumori sia nel medesimo distretto che al di fuori di esso, il follow-up viene proseguito fino al completamento del 10° anno.
Le visite periodiche di controllo prevedono solitamente:
- radiografia del torace, da utilizzare anche come dato basale di confronto con esami successivi;
- TAC e\o risonanza magnetica (specie dopo trattamenti integrati radio-chemioterapici) per valutare i risultati del trattamento somministrato;
- valutazione della funzione tiroidea mediante analisi di laboratorio in pazienti che hanno ricevuto radioterapia al collo;
- visita specialistica otorinolaringoiatrica.
Ecografia tiroide
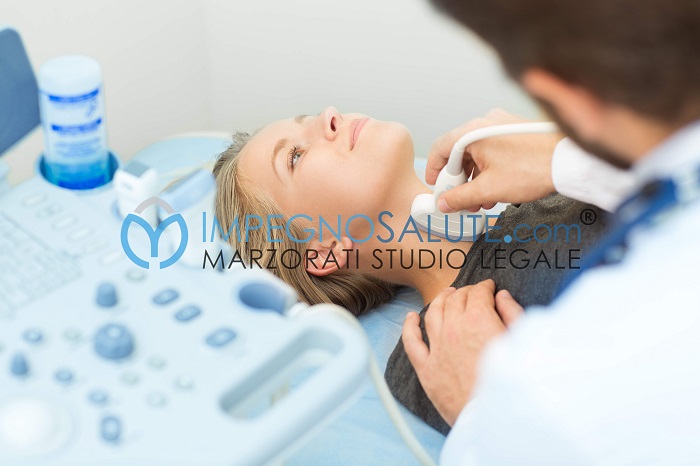
Ecografia tiroide
La mancata prescrizione dei controlli è un errore dell’oncologo, del medico, del: simili omissioni, infatti, impediscono la cura idonea del paziente e possono far sorgere complicanze gravi per il malato e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato esperto in malasanità. La valutazione di quali danni nel caso concreto si possano chiedere rimane dell’avvocato e del medico legale.
Anche in questa fase diagnostica molto delicata potrebbero purtroppo verificarsi errori medici, del chirurgo, dell’anestesista o dei medici dell’Ospedale (o del Pronto Soccorso, Asl, Asst, Ats) o della Clinica privata. Bisognerà valutare l’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della recidiva – ed inoltre comprendere se il danno era o meno evitabile (ad esempio se il paziente avrebbe potuto chiedere un consulto da un altro medico o in un altro ospedale in caso di mancata fissazione dei controlli).
Conseguenze del follow-up del cancro del distretto testa-collo
Il paziente dovrebbe rappresentare il beneficiario di un corretto ed efficace follow-up oncologico e rivestire una posizione di assoluta centralità dell’assistenza oncologica, con legittime aspettative di ottenere dal Servizio Sanitario il meglio dell’assistenza, con i mezzi più adatti e nei tempi più corretti.
Una eventuale ripresa di malattia dovrebbe essere colta nei tempi giusti per offrire al paziente maggiori opportunità terapeutiche, gestendo ad esempio prontamente una recidiva locale, andando a scongiurare (o riducendo di molto la probabilità) l’eventualità di una progressione di malattia verso un quadro metastatico, evento drammaticamente differente e potenzialmente letale.
Allo stesso tempo, tuttavia, il paziente oncologico che ha affrontato e superato la terapia primaria della sua neoplasia con la speranza di una guarigione definitiva o, quantomeno, di una lunga e dignitosa sopravvivenza, è oggi legittimato ad attendersi anche una buona qualità di vita, senza (possibilmente) la schiavitù di un legame continuo e talora ossessionante con le strutture sanitarie e senza l’assillo di un controllo clinico soffocante (e dispendioso per i contribuenti) e talora socialmente e affettivamente disturbante, ove tale rapporto non sia indiscutibilmente necessario ed irrinunciabile per il piano terapeutico.
Risarcimento dei danni in caso di mancato follow-up dei tumori del distretto testa-collo
Risulta essenziale che procedura di controlli serrata e precisa, in caso contrario potrebbero esserci anche gravi complicanze e danni per il paziente: tra questi il danno biologico per la lesione all’integrità psico-fisica del danneggiato (con la quantificazione dell’invalidità permanente e temporanea), il quale potrà essere anche personalizzato in relazione, per esempio, all’età, all’attività lavorativa del soggetto, alle sofferenze morali ed ai cambiamenti occorsi al suo stile di vita, ma anche danni patrimoniali relativi, per esempio, ai costi sopportati per le ulteriori cure o ai guadagni persi per farsi sottoporre a nuovi trattamenti medici.
Il paziente, o i suoi familiari, potrebbero – in certi caso – ottenere il risarcimento del danno anche qualora il medico non abbia spiegato, o non abbia sufficientemente spiegato al paziente, il tipo di terapia a cui sarà sottoposto o il tipo di intervento chirurgico, oppure le modalità con cui si svolge, le conseguenze, i rischi e le possibili complicanze ed effetti collaterali, i vantaggi e svantaggi, le eventuali alternative terapeutiche (consenso informato).
Esiste, infatti, da un lato il dovere del medico di informare e, dall’altro lato, il diritto del paziente a conoscere non solo le informazioni sulla propria salute e malattia ma anche il diritto di poter scegliere consapevolmente. Il medico, pertanto, non si deve limitare a far firmare un foglio c.d. modulo di consenso informato, ma dovrà spiegare, in modo chiaro, completo e comprensibile – anche in rapporto all’età del paziente, al grado di scolarizzazione e alle possibili difficoltà di comprensione (si immagini, ad esempio, un cittadino straniero che ha una conoscenza basica della lingua italiana) – tutti i vari aspetti medici.
Pur se non è sempre previsto l’obbligo della forma scritta, ove disponibile, è pertanto importante che il medico legale che affianca l’avvocato verifichi il documento. Ottenere la documentazione (modulo di consenso informato, cartella clinica, esami, refertazione ecc.) dal medico o dall’Ospedale è anch’esso un diritto tutelato dall’ordinamento giuridico.
L’ospedale, sia pubblico che privato, nel quale il paziente è stato curato o al quale si è rivolto per effettuare le visite o l’intervento chirurgico, inoltre, può essere chiamato a rispondere dei danni patiti per un caso di malasanità e, quindi, del risarcimento. L’ospedale, infatti, è responsabile dell’operato dei suoi dipendenti e collaboratori (medici, paramedici, infermieri, assistenti ecc.) ma anche del corretto svolgimento dell’integrale prestazione sanitaria. La prestazione sanitaria comprende sia l’attività medica e di cura del paziente ma anche una serie di obblighi cosiddetti “di protezione”, che amplificano i profili di responsabilità della struttura.
In pratica l’ospedale risponde non solo per problemi legati direttamente all’errore medico ma anche per questioni relative a disorganizzazione o carenze strutturali (ad esempio un macchinario per la risonanza magnetica che non funziona o che funziona male potrebbe provocare un’errata diagnosi ed un conseguente risarcimento dei danni) o deficit organizzativi – che esulano dal semplice errore del medico – che potrebbero portare all’esito positivo di una richiesta di risarcimento dei danni per malasanità nei confronti dell’ospedale con l’assistenza di un avvocato esperto in responsabilità medica.
È importante sapere che molte voci di danno potranno essere chieste sia dalla paziente che dai familiari (moglie/marito/madre/padre/figlio/figlia/sorella/fratello ecc.) ed anche in caso di morte della persona malata.
L’azione può essere proposta anche da un parente (madre, padre, marito, moglie, figlio/figlia, fratello o sorella) il cui familiare è morto per un caso di malasanità. Ad esempio potrebbe essere chiesto il ristoro per il danno da perdita parentale (importo determinabile in base a grado di parentela), potrebbe essere chiesto il rimborso delle spese sostenute per l’assistenza del malato prima del decesso, potrebbe essere risarcita la sofferenza (danno morale) patita nel vedere il parente stare male o, ancora, il danno derivante dal peggioramento delle condizioni di vita di chi è sopravvissuto ma deve far fronte alla perdita, ma, potrebbe anche essere chiesta la liquidazione del danno fisico e morale patito dal familiare prima di morire, durante la sfortunata agonia.
I danni che ciascun parente subisce in prima persona vengono definiti danni iure proprio, perché rientrano direttamente nella sfera giuridica del familiare che ha visto morire il proprio caro. I danni patiti dal defunto, invece, possono essere definiti “indiretti” e vengono chiamati danni iure hereditatis. La modalità di prova e liquidazione delle due tipologie di danno è molto simile ma è determinante sapere che il termine per chiedere il risarcimento dei danni iure proprio è sempre di 5 anni dal decesso, mentre quelli “ereditati” possono essere chiesti entro 5 o 10 anni dalla morte a seconda che l’azione venga esperita contro il medico o contro l’ospedale.