RITARDO E/O OMISSIONE NELLA PRESCRIZIONE DI ESAMI CLINICO-STRUMENTALI DI FOLLOW-UP NEL CANCRO DEL RENE
ERRORE MEDICO E RISARCIMENTO DANNI
I reni sono due organi situati in modo simmetrico nella parte posteriore dell’addome, e hanno il compito di filtrare il sangue e le impurità che verranno espulsi con le urine oltre che aiutare il controllo della pressione sanguigna e regolare la produzione dei globuli rossi. Il tumore del rene riguarda il 2% di tutte le neoplasie maligne dell’adulto.
A causa della funzione principale dei reni di “filtro sanguigno”, il cancro al rene può avere una rapida diffusione agli altri organi. La diagnosi, il trattamento o il follow up del cancro del rene sono soggetti a possibili errori dell’ospedale, del medico, dell’oncologo o del nefrologo. La mancanza di comunicazione e l’assenza di percorsi condivisi può essere rilevante in un processo che il paziente affronta con speranza e ansia. Tra visite e accertamenti è possibile incappare in errori medici, cure inefficaci o condotte colpevoli e determinare danni importanti al paziente, come può accadere che l’ospedale per gravi carenze interne abbia macchinari obsoleti o sia costretto a rinviare/annullare tutte le visite per mancanza di personale. Un avvocato può seguire l’iter e evidenziare eventuali problemi di negligenza, inappropriatezza e disorganizzazione per valutare un risarcimento danni per malasanità.
Anatomia rene
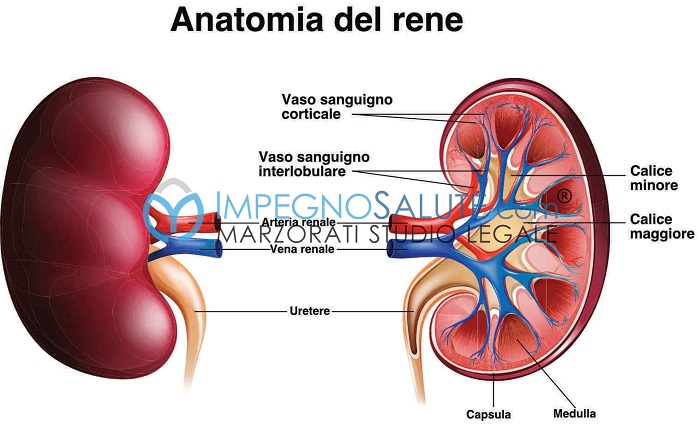
Anatomia rene
Fattori di rischio e tipologie di cancro al rene
Ad oggi non vi è un punto di vista unico della comunità scientifica sui possibili fattori di rischio per il cancro al rene. Esiste un incremento di possibilità di contratte la malattia se:
- il paziente soffre di pressione alta;
- il paziente ha più di 60 anni;
- il paziente è uomo;
- il paziente è un fumatore;
- il paziente è obeso;
- il paziente è stato esposto a sostanze tossiche (operaio nelle acciaierie, o nell’industria dell’acciaio, nelle fabbriche del carbone, negli altiforni o nei forni a coke. Anche chi lavora, o è a contatto, con sostanze come amianto, asbesto, piombo e cadmio presenti, ad esempio, in alcune vernici potrebbe essere soggetto a un maggior fattore di rischi di contrarre un cancro al rene);
- il paziente presente fattori ereditari quali pregressi casi di cancro al rene in famiglia;
- il paziente è stato a lungo dializzato.
Quando si presentano fattori di rischio, il medico, il nefrologo, l’oncologo e, più in generale, il personale dell’ospedale devono essere più attenti nella prescrizione di esami di controllo e potrebbero purtroppo verificarsi errori medici. L’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della malattia/patologia o per l’errato trattamento della stessa – deve essere verificata in modo approfondito così come la possibile insorgenza di danni, valutando se questi potessero essere o meno evitati con l’ausilio di un avvocato esperto in malasanità.
I tumori del rene più frequenti sono i c.d. carcinomi renali, tuttavia esistono altre forme di tumori del rene quali i linfomi e i sarcomi. Esistono diversi sottotipi di carcinoma renale, tra cui quello più comune è quello a cellule chiare.
Ulteriori forme, più rare, di cancro del rene sono: il tumore cromofilo c.d. papillare, cromofobo e dei dotti collettori e sarcomatodei. Esistono poi altri tumori pur se rari quali il carcinoma a cellule transazionali, che si sviluppa dalle cellule della parte centrale del rene c.d. pelvi renali e ha degli elementi di comunanza con il tumore della vescica.
Spesso il tumore al rene è asintomatico negli stadi iniziali il medico, quindi, avere la massima attenzione e non sottovalutare determinati sintomi. Allo stesso tempo l’analisi degli esami è fondamentale per non effettuare un errore nella diagnosi. In tal caso un avvocato specializzato può verificare eventuali errori da parte del medico e riscontrare danni e/o lesioni al paziente. Un errore può risultare fatale e il responsabile è tenuto ad un risarcimento danni.
Sangue nelle urine, dolore a livello dei fianchi, massa palpabile a livello addominale o del fianco, inspiegabile perdita di appetito e peso corporeo, febbre prolungata, anemia, edema a livello delle anche sono solo alcuni dei sintomi che – se protratti e non gestibili con trattamenti ordinari e diagnosi differenziali – devono condurre il paziente ad esami più specifici e controlli approfonditi.
La mancata prescrizione della visita specialistica da parte del medico di base o degli ulteriori esami diagnostici da parte del medico specialista o dell’oncologo, costituisce un errore medico: simili omissioni, infatti, impediscono la diagnosi rapida ed efficace e possono far sorgere complicanze gravi per il paziente fino anche alla morte e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato esperto in malasanità.
Diagnosi e trattamento del cancro al rene
Per una tempestiva diagnosi del cancro al rene l’esame che permette l’inizio del percorso di valutazione è l’esame delle urine.
l numero di pazienti affetti da patologie tumorali renali è in aumento a causa del sempre più diffuso utilizzo degli esami ecografici e TAC (Tomografia Assiale Computerizzata) che individuano lesioni renali già nei primi stadi della malattia.
È bene precisare che il semplice verificarsi della patologia o di una complicanza medica non genera un automatismo nel riconoscimento della responsabilità medica o dell’ospedale né per il risarcimento del danno se il medico ha agito in modo diligente e adeguato, oltre che secondo tutte le prassi della scienza medica. Per questo è anche opportuno rivolgersi ad un avvocato esperto in malasanità: l’esperienza legale e l’analisi medico legale svolta dallo specialista designato permetteranno di comprendere l’effettiva esistenza di un comportamento colpevole del medico o della struttura (pubblica o privata).
Per una diagnosi precoce è opportuno effettuare:
- analisi del sangue;
- ecografia, esame in cui vengono usate onde sonore che fanno eco contro gli organi della zona addominale, che permettono di visualizzare una dilatazione delle cavità renali e o degli ureteri e/o per individuare masse solide;
- TAC torace e addome con mezzo di contrasto (TAC ossia Tomografia Assiale Computerizzata torace e addome mdc), un dispositivo radiologico mediante il quale è possibile valutare con maggior dettaglio l’apparato urinario, i linfonodi, i polmoni ed altri organi eventualmente interessati dal tumore;
- biopsia, che consiste nel prelievo di alcuni frammenti di tessuto che saranno analizzati per la ricerca di cellule tumorali e permette la stadiazione dell’eventuale tumore.
La chirurgia rappresenta il trattamento principale per le malattie localizzate al rene, ma nel 10-28% dei casi si sviluppano recidive o metastasi a distanza. Essere sottoposto a terapia mirata per diminuire le dimensioni del tumore al rene e rallentarne la crescita (radioterapia, chemioterapia, crioterapia) talvolta è essenziale per il paziente.
Sebbene la prognosi per i pazienti sia migliorata con l’avvento delle terapie molecolari, la durata delle risposte è ancora limitata e soprattutto rimane in relazione alla situazione clinica esistente.
Follow-up oncologico del cancro al rene
La diagnosi precoce delle recidive e\o delle metastasi è essenziale nel cancro al rene perché data la funzione depurativa del sangue tipica dei reni, il tumore tende a diffondersi in altre parti del corpo. La recidiva può avvenire anche a distanza di molto tempo dalla prima diagnosi iniziale. Da queste considerazioni diventa pertanto assolutamente consigliabile, per tutti i pazienti con pregressa diagnosi di tumore del rene sottoporsi ad un follow-up periodico.
Il follow-up oncologico è normalmente la sorveglianza dei pazienti che, sottoposti a un trattamento con intento radicale di una neoplasia, sono liberi da malattia, pur mantenendo un rischio di ricaduta, variabile nel tempo e a seconda della patologia. La sorveglianza clinico-strumentale ha come obiettivo l’anticipazione diagnostica della recidiva di malattia.
Il tumore del rene necessita di un follow-up molto lungo, anche superiore a 10 anni; dopo i 5 anni, tuttavia, è possibile allungare gli intervalli dei controlli ad un anno o più e individualizzare la procedura da eseguire.
Le piccole masse trattate con nefrectomia parziale hanno un rischio di recidiva locale quindi, generalmente, i controlli prevedono un’ecografia o una diagnostica con metodo di contrasto e una TAC prima ogni 6 mesi per poi passare a 12 mesi. La malattia in stadio avanzato, soprattutto se ha generato metastasi, prevede dei controlli più stringenti comprendenti TAC, PET, scintigrafia ossea e risonanze magnetiche anche più volte l’anno ed anche rivolte a zone del corpo più estese (soprattutto l’addome e il torace).
II follow-up del carcinoma del rene sottoposto a chirurgia radicale è volto ad identificare la ripresa di malattia, a monitorare le complicanze post-operatorie e la funzionalità renale. La ricomparsa della malattia deve essere identificata precocemente per la possibilità progressivamente ridotta con il tempo di poter procedere a resezione chirurgica della recidiva o della/e metastasi (specie nel caso di recidiva in un’unica sede).
Un errore dell’oncologo, del nefrologo, del medico o dell’Ospedale per mancata o ritardata diagnosi potrebbe portare, nei casi più gravi, anche al decesso del paziente, e la morte costituisce la lesione maggiore del bene giuridico della vita. In questi casi anche i familiari della vittima di malasanità potrebbero avere diritto al risarcimento del danno, in particolare il marito, la moglie (convivente more uxorio o il partner convivente) i genitori, il figlio o la figlia, i fratelli o le sorelle o gli eredi per la perdita di chance di guarigione o di poter vivere una vita migliore così come la perdita di chance di sopravvivenza.
Per quanto riguarda il monitoraggio della funzionalità renale a lungo termine (2-3 anni), questo è indicato nei pazienti con insufficienza renale già presente al momento dell’intervento chirurgico ed in coloro che nel post-intervento hanno manifestato un aumento dei valori serici di creatinina.
In questi ultimi è utile una determinazione dei valori di creatinina già a 4-6 settimane dall’intervento chirurgico. Per i pazienti a basso rischio di ricaduta è sufficiente un controllo periodico con esami di primo livello quali la radiografia del torace e l’ecografia dell’addome. Nei pazienti che presentano invece un rischio maggiore di recidiva (ad esempio quelli con trombosi della vena renale o con tumori molto grandi) necessitano di un controllo TAC torace e addome con mdc (Mezzo Di Contrasto) almeno una volta l’anno nei primi anni di follow up, alternando ogni 4-6 mesi ad ecografia addome, esame clinico ed esami ematochimici.
La pratica del follow up è un’attività crescente e la cui importanza è sentita sia dai pazienti, che vivono con sentimenti di speranza e di ansia il succedersi di visite ed accertamenti, che dagli oncologi, che vi dedicano una ingente quantità di risorse.
La mancata prescrizione degli esami di controllo appropriati è una colpa medica: simili omissioni, infatti, impediscono la diagnosi efficace della recidiva e possono far sorgere complicanze gravi per il malato e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato esperto in malasanità.
Errori medici nel follow-up oncologico
La sorveglianza clinica è soggetta a problemi di inappropriatezza, duplicazione e ridondanza delle prestazioni, disorganizzazione: sia il percorso intraospedaliero che la transizione dall’ospedale al territorio sono segnati dalla frequente mancanza di comunicazione e dall’assenza di percorsi condivisi.
È opportuno precisare che davanti alla disorganizzazione dell’ospedale che, ad esempio, rimanda i controlli per carenza di personale oppure non ricontatta il paziente per fissare le visite di controllo, l’interessato non dovrebbe rimanere in una posizione di sterile attesa: ovviamente il primo ad interessarsi della propria salute deve essere il malato che, quindi, dovrebbe tentare di rendersi parte positiva provando a fissare un appuntamento da un’altra parte o un consulto con un altro medico.
La condizione del malato oncologico, però, è molto fragile sia dal punto di vista clinico che psicologico quindi potrebbe esserci paura o non fiducia nel rivolgersi ad un altro Professionista o ad un altro ospedale. In questi casi chiedere un consulto ad un avvocato esperto in malasanità può essere comunque utile per comprendere quanto accaduto e valutare la sussistenza di eventuali profili di responsabilità e l’insorgenza di danni da risarcire.
Richiesta di risarcimento danni in caso di mancato follow up nel cancro al rene
Negligenza o imperizia del medico, diagnosi errata o fatta in ritardo, cura sbagliata, intervento mal riuscito o tardivo, mancanza del consenso informato, sono solo alcuni degli episodi in cui si può manifestare un caso di malasanità e permettere di intervenire un avvocato specializzato nella richiesta di risarcimento danni.
Il risarcimento dei danni può essere avanzato sia contro il medico che ha commesso l’errore che contro l’ospedale, pubblico o privato. I danni risarcibili possono essere patrimoniali o non patrimoniali.
Il danno patrimoniale consiste, ad esempio, nel denaro speso per affrontare le cure o l’intervento chirurgico ma anche nelle spese sostenute (o che si dovranno sostenere) per le visite, gli esami o i medicinali, gli ulteriori interventi, i costi di spostamento e/o alloggio ecc..
All’interno del danno patrimoniale potrà essere quantificato anche il cosiddetto lucro cessante, ossia mancato guadagno che la vittima di errore medico ha subito, ad esempio per la perdita del lavoro o per l’impossibilità di svolgere un’attività consona alle sue capacità/aspettative di vita.
Il danno non patrimoniale riguarda la persona e comprende sia la concreta lesione fisica o psichica subita dal danneggiato a causa dell’errore medico che le sofferenze morali o il peggioramento delle sue condizioni di vita (danno biologico, danno morale, danno esistenziale).
Con l’aiuto del medico legale, l’avvocato potrà quantificare il danno subito dal malato cui dovrà essere dato un punteggio di invalidità che dovrà essere personalizzato in base all’età, ai giorni di durata della malattia o delle cure, alle sofferenze provate e alle conseguenze delle nuove condizioni di salute sulla vita del danneggiato.
È importante sapere che molte voci di danno potranno essere chieste sia dalla paziente che dai familiari (moglie/marito/madre/padre/figlio/figlia/sorella/fratello ecc.) ed anche in caso di morte della persona malata.
L’azione può essere proposta anche da un parente (madre, padre, marito, moglie, figlio/figlia, fratello o sorella) il cui familiare è morto per un caso di malasanità. Ad esempio potrebbe essere chiesto il ristoro per il danno da perdita parentale (importo determinabile in base a grado di parentela), potrebbe essere chiesto il rimborso delle spese sostenute per l’assistenza del malato prima del decesso, potrebbe essere risarcita la sofferenza (danno morale) patita nel vedere il parente stare male o, ancora, il danno derivante dal peggioramento delle condizioni di vita di chi è sopravvissuto ma deve far fronte alla perdita, ma, potrebbe anche essere chiesta la liquidazione del danno fisico e morale patito dal familiare prima di morire, durante la sfortunata agonia.
I danni che ciascun parente subisce in prima persona vengono definiti danni iure proprio, perché rientrano direttamente nella sfera giuridica del familiare che ha visto morire il proprio caro. I danni patiti dal defunto, invece, possono essere definiti “indiretti” e vengono chiamati danni iure hereditatis. La modalità di prova e liquidazione delle due tipologie di danno è molto simile ma è determinante sapere che il termine per chiedere il risarcimento dei danni iure proprio è sempre di 5 anni dal decesso, mentre quelli “ereditati” possono essere chiesti entro 5 o 10 anni dalla morte a seconda che l’azione venga esperita contro il medico o contro l’ospedale.