TUMORE DEL TESTICOLO
ERRORE MEDICO E RISARCIMENTO DANNI
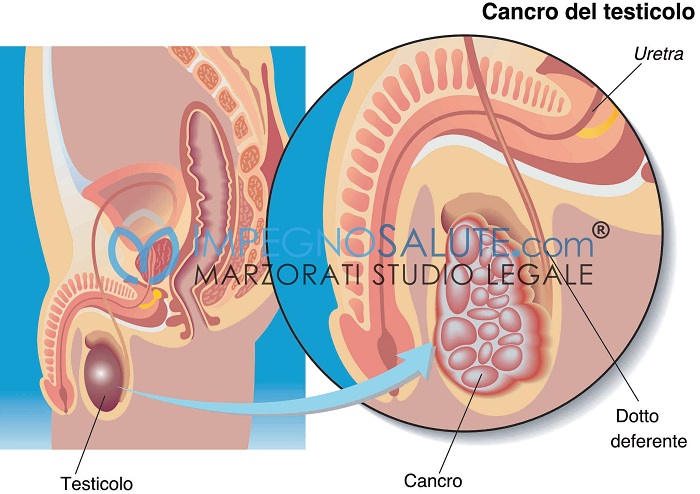
Il cancro del testicolo è una forma rara di tumore maschile, che colpisce soprattutto i giovani, in cui le cellule tumorali si formano a partire dai tessuti di uno o di entrambi i testicoli.
I testicoli, detti anche gonadi, sono le ghiandole sessuali maschili e sono contenute nella sacca scrotale: producono gli spermatozoi e il testosterone, ormone sessuale maschile, che regola lo sviluppo delle caratteristiche sessuali maschili. I testicoli hanno una forma quasi ovale e sono contenuti all’interno dello scroto, ossia del sacchetto di pelle, collocato al di sotto del pene.
Individuare il tumore al testicolo in modo tempestivo consente di raggiungere livelli di guarigione nel 99,5% dei casi in pazienti al primo stadio, ossia quando il tumore è circoscritto al testicolo
Tuttavia, i sintomi non sempre sono eclatanti e precoci: per questo motivo possono passare anche diversi mesi prima di giungere alla diagnosi. La guarigione si attesta ad oltre il 90% in pazienti al secondo stadio, ossia quando la malattia coinvolge anche i linfonodi dell’addome, mentre rimane superiore all’80% in pazienti al terzo stadio, ossia quando le cellule tumorali si sono disseminate a distanza e hanno coinvolto anche altri organi.
Pertanto, un errore medico – per il quale si potrebbe ottenere un risarcimento dei danni – potrebbe derivare dalla mancata o ritardata diagnosi (diagnosi tardiva), dalla diagnosi sbagliata o dalla diagnosi errata (il tumore non viene riconosciuto, o viene scambiato con un’altra causa).
Non identificare la malattia, o farlo non tempestivamente, potrebbe provocare al paziente un grave danno da perdita di chance di guarigione o di sopravvivenza per morte del paziente, o per l’accelerazione del decesso, o una perdita di chance di conservare una vita migliore.
Nei casi sospetti è pertanto necessario un approfondimento da parte del medico, dell’urologo, dell’andrologo o dell’oncologo anche prescrivendo esami specialistici.
Casi di malasanità in Ospedale, ma anche in Clinica o in Casa di cura, potrebbero inoltre essere dovuti ad errori nel trattamento della malattia, e quindi derivare da cure errate o sbagliate.
Un errore durante la visita medico specialistica, le analisi di laboratorio o la refertazione degli esami, si ripercuote spesso sulla terapia: se, ad esempio, non viene individuato il cancro al testicolo probabilmente non verranno immediatamente prescritte le terapie specifiche, e quindi il paziente non verrà tempestivamente curato.
Una terapia tardiva, o del tutto inutile, e a volte pure dannosa, potrebbe rallentare la guarigione, o aggravare la malattia, con la necessità di doversi sottoporre a nuove cure o interventi chirurgici. Pertanto, i tempi di guarigione e di degenza potrebbero diventare più lunghi, e il paziente potrebbe ottenere non solo il risarcimento dei danni da inabilità temporanea, ma anche il risarcimento dei danni economici (ad esempio, danno patrimoniale: danno emergente o da lucro cessante) oltre eventualmente il risarcimento dei danni alla salute, in particolare dei danni non patrimoniali (danno biologico per invalidità permanente, danno morale, danno esistenziale ecc).
Sempre in ambito terapeutico, una cura sbagliata, una cura errata o una cura tardiva e, quindi non tempestiva, potrebbe, nei casi più gravi, anche eventualmente portare al decesso, potendo la morte del paziente sopraggiungere a seguito di forti dolori e sofferenze. Più che il risarcimento del danno per la morte del marito, del padre, del nonno, del fratello, del nipote, del convivente more uxorio ecc. ciò che si vuole capire quando ci si rivolge ad un avvocato specializzato in malasanità è se ci sia stata, o meno, colpa del medico o del chirurgo, responsabilità dell’Ospedale, e se la diagnosi, la terapia e l’intera cura sono state corrette e tempestive oppure sbagliate o errate, se il danno poteva essere evitato.
Tumore testicoli
Tumore testicoli
Tipi di tumore ai testicoli
Nel tumore del testicolo una distinzione è tra quello da cellule germinali (ossia delle cellule dei tubuli seminiferi finalizzate alla riproduzione) e quello di origine stromale (ossia delle restanti cellule del testicolo).
I tumori testicolari germinali vengono poi suddivisi in seminoma e non seminoma.
I seminomi generalmente hanno una crescita lenta e tendono a rimanere localizzati nel testicolo per lunghi periodi.
I non seminomi si suddividono in diversi sottotipi tra i quali
- il carcinoma embrionale;
- il coriocarcinoma;
- il teratoma;
- il tumore del seno endodermico.
Possono essere formati da una cellula oppure da una combinazione di cellule. Le cellule tumorale hanno una più elevata propensione a metastizzare ossia a staccarsi dal tumore primitivo, e diffondersi attraverso i vasi sanguigni o linfatici, e raggiungere altri organi (metastasi).
Tra alcune forme rare di tumore del testicolo – e che spesso sono circoscritte al solo testicolo e, quindi, a seguito dell’asportazione dello stesso generalmente il paziente non si deve poi sottoporre ad ulteriori particolari trattamenti, salvo situazioni particolari – si menziona il linfoma non Hodgkin, il tumore a cellule di Sertoli e il tumore a cellule di Leydig.
Fattori di rischio del tumore al testicolo
Esistono molte ricerche scientifiche sulle possibili cause del cancro ai testicoli e dei possibili fattori di rischio. In particolari si è visto che l’insorgenza della malattia è più frequente in presenza di determinati fattori, tuttavia ciò non vuol dire necessariamente che un uomo che abbia uno o più fattori di rischio si ammalerà così come in assenza non si può escludere che possa sviluppare un tumore.
Tra i principali fattori di rischio del cancro al testicolo, si può menzionare:
- criptorchidismo ossia assenza di testicoli a causa della loro mancata discesa nello scroto alla nascita o nel primo anno di vita. Talvolta i testicoli restano nella cavità addominale e viene valutato un intervento chirurgico in età infantile per collocarli nella giusta posizione all’interno dello scroto;
- neoplasia germinale in situ detta anche Germ Cell Neoplasia in Situ (GCNIS) ossia una lesione maligna delle cellule germinali testicolari pre invasiva. È spesso precursora della maggior parte dei tumori germinali testicolari. Tale neoplasia è sovente individuata in occasione della biopsia del testicolo per ricercare le cause dell’incapacità ad avere figli. Nei casi più gravi può essere valutata l’asportazione del testicolo;
- storia familiare, in particolare se il padre o il fratello hanno contratto un tumore ai testicoli potrebbe aumentare leggermente la percentuale di ammalarsi;
- virus immunodeficienza (HIV), in particolare gli uomini HIV positivi potrebbero avere una più elevata possibilità di contrarre un tumore ai testicoli;
- precedente tumore del testicolo, in particolare gli uomini che hanno già contratto un tumore al testicolo potrebbero avere una più alta possibilità di avere un nuovo tumore in quello rimanente.
Diagnosi del tumore al testicol
Sono molti i professionisti che – nelle varie fasi tra diagnosi e terapia – collaborano nei reparti dell’Ospedale o che compongono l’équipe medica, in particolare:
- chirurgo urologo specializzato nella chirurgia dei tumori del testicolo;
- oncologo: medico specializzato nel trattamento e cura del tumore;
- radiologo: medico che si occupa di ottenere immagini degli organi e dei tessuti per la diagnosi o il trattamento della malattia (la radiologia tradizionalmente è suddivisa in radiologia diagnostica, radiologia interventistica e radiologia oncologica);
- radioterapista: oncologo esperto in radioterapia;
- andrologo: medico specialista nella diagnosi e terapia delle disfunzioni dell’apparato urogenitale e riproduttore;
- anatomo patologo: medico specializzato nella diagnosi delle malattie mediante lo studio delle cellule al microscopio;
- nutrizionista: medico specialista nella valutazione e trattamento degli aspetti legati alla nutrizione, all’alimentazione e allo stato di benessere;
- anestesista;
- psicologo.
Équipe medica

Équipe medica
Il percorso diagnostico spesso incomincia con una visita dal medico di medicina generale, in particolare il proprio medico di base o nei casi d’urgenza il medico del Pronto Soccorso, il quale procederà, tra l’altro, alla palpazione dei testicoli per avere le prime indicazioni e, se del caso, poi prescriverà una visita medica specialistica da un urologo e/o da un andrologo.
Se ritenuti opportuni, gli esami che inizialmente vengono usualmente prescritti/eseguiti sono le analisi del sangue e l’ecografia dei testicoli. Qualora si sospetti sin da subito che la malattia sia in fase avanzata, gli esami possono comprendere anche una tomografia computerizzata (TC) o la Risonanza magnetica Nucleare (RM). In caso di eventuale esito positivo si dovrà consultare anche un chirurgo e un oncologo.
La diagnosi del tumore al testicolo viene effettuata inizialmente tramite una ecografia dello scroto. L’ecografia scrotale è una tecnica radiologica che, tra l’altro, consente di stabilire la natura di un nodulo, oltre a differenziare i noduli solidi dalle cisti. L’ecografia scrotale serve non solo per escludere la presenza di un cancro al testicolo ma anche un’orchiepididimite o un idrocele.
La diagnosi viene poi effettuata anche attraverso il dosaggio di alcuni marcatori, ossia sostanze presenti nel sangue prodotte dalle cellule tumorali o indotte dalla presenza del tumore. I tumori, infatti, possono rilasciare nel sangue una maggiore quantità di alcune sostanze che prendono il nome di marcatori tumorali.
Attraverso un esame ematico, ossia del sangue, vengono misurati i livelli dei marcatori tumorali e il dosaggio sierico ossia la alfafetoproteina (AFP) meglio denominata α-fetoproteina (αFP), la beta-HCG meglio denominata lsubunità β della gonadotropina corionica (βHCG) e la lattio-deidrogenasi (LDH).
L’analisi del sangue non è tuttavia bastevole per fare una diagnosi definitiva poiché: valori nella norma non sono sufficienti per escludere la presenza della malattia, mentre – pur essendo raro ma possibile – livelli elevati non è detto che indichino necessariamente la presenza di un cancro al testicolo.
La mancata prescrizione degli esami e degli accertamenti diagnostici costituisce un errore medico dell’andrologo, dell’urologo o dell’oncologo: simili omissioni, infatti, impediscono la diagnosi efficace del tumore e possono far sorgere complicanze gravi, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato esperto in malasanità.
I marcatori tumorali sono d’aiuto anche per formulare la diagnosi, individuare la stadiazione ossia lo Stadio del tumore e la sua eventuale diffusione, stabilire le condizioni dopo l’intervento, monitorare la risposta dopo il trattamento, escludere la presenza di una eventuale recidiva.
In caso di sospetta positività si può valutare di procede con l’asportazione del testicolo per esaminare il tumore nella sua estensione locale, sottoponendo il paziente ad ulteriori accertamenti con TAC del torace e TAC addome con mezzo di contrasto (o meglio, con le nuove tecniche a spirale che consentono di avere più immagini rispetto alla tomografia assiale, sarebbe più corretto indicare gli esami come Tomografia computerizzata TC del torace e dell’addome) per verificare se le cellule tumorali si siano diffuse ad altre parti dell’organismo.
Infatti, masse tumorali (metastasi) potrebbero essersi diffuse in altre parti del corpo, in particolare ai linfonodi addominali. Da tale procedura di accertamento della dimensione e posizione del tumore, detta stadiazione, viene determinata la scelta del trattamento terapeutico più indicato (osservazione attiva, chemioterapia, radioterapia e chirurgico) tenendo anche conto dello Stadio di malattia (I, II, III Stadio e recidiva).
L’esame istologico in caso di tumore al testicolo, ossia l’esame del tessuto dei testicoli, consente una diagnosi definitiva, pur se localizzata, della presenza o meno di una forma tumorale, e delle sue caratteristiche (esame istologico del tumore ai testicoli).
L’intervento di orchiectomia in caso di tumore al testicolo, ossia di asportazione del testicolo e del cunicolo spermatico, non ha solo una funzione diagnostica ma anche di rimozione del tumore, tuttavia – dato il carattere invasivo dell’operazione – si esegue quando la visita e gli esami effettuati prima dell’intervento chirurgico abbiano dato esiti che facciano ritenere pressoché certa la natura maligna di un nodulo ai testicoli (operazione di orchiectomia cancro al testicolo).
Sono infatti esami che devono essere svolti con estrema attenzione e precisione da parte dell’Ospedale, in quanto i noduli o rigonfiamenti – di per sé soli – non sono automaticamente riconducibili ad un tumore, potendo essere causati da altri fattori o patologie.
Qualora la diagnosi sia sospetta ma non certa, il chirurgo può valutare di effettuare una biopsia intraoperatoria, ossia un prelievo di tessuto che viene istantaneamente analizzato in laboratorio attraverso un esame istologico e refertato (biopsia tumore ai testicoli).
Potrebbe dunque essere riconosciuta la colpa medica o la responsabilità dell’Ospedale, qualora il chirurgo proceda alla rimozione del testicolo senza aver prima fatto approfonditi esami, o qualora abbia proceduto con negligenza, imperizia o imprudenza.
Ai fini del risarcimento del danno, non vi è tuttavia un automatismo tra l’errore medico (comportamento almeno colposo del chirurgo o dell’Ospedale) e l’evento (morte, aggravamento o insorgenza della malattia) né tra l’evento e il danno. È quindi prima necessario che il medico legale verifichi l’esistenza di una correlazione (nesso causale) e, poi – in caso affermativo – l’avvocato procederà con la domanda di risarcimento danni all’Ospedale, all’Assicurazione ed eventualmente al chirurgo o ai medici responsabili.
Trattamento e Stadio del tumore al testicolo (Stadiazione)
Il cancro del testicolo si classifica nei seguenti Stadi:
Stadio I (primo Stadio): il tumore è circoscritto al testicolo. A livello terapeutico, si valuta – in caso di seminoma del testicolo – una operazione chirurgica di orchifunicolectomia (asportazione del testicolo e del funicolo spermatico) ed eventualmente si procede con una radioterapia esterna sui linfonodi addominali.
Si può tuttavia valutare, in certi specifici e circoscritti casi, di non procedere con la radioterapia ma di tenere il paziente in scrupolosa osservazione (c.d. sorveglianza attiva), con periodici esami e controlli.
In caso di non seminoma del testicolo – si può valutare un intervento di orchifunicolectomia ed eventualmente si procede con una dissezione linfonodale o con un’attenta osservazione mediante regolari esami e controlli.
Stadio II (secondo Stadio): il tumore si è diffuso ai linfonodi addominali ossia ai linfonodi retroperitoneali. A livello terapeutico – in caso di seminoma del testicolo – si può valutare un intervento chirurgico di orchifunicolectomia ed eventualmente si procede – se i linfonodi hanno una dimensione inferiore a 3 cm – con la radioterapia esterna sui linfonodi addominali, mentre – se hanno una dimensione superiore ai 3 cm – con la chemioterapia.
In caso di non seminoma del testicolo, si può valutare una operazione di orchifunicolectomia ed eventualmente si procede con una dissezione linfonodale o chemioterapia.
Stadio III (terzo Stadio): il tumore si è esteso oltre i linfonodi addominali, diffondendosi anche a organi come fegato e polmoni. A livello terapeutico, si valuta la rimozione chirurgica, la chemioterapia e la radioterapia. Qualora la malattia non risponda alla chemioterapia, si valuta oltre all’uso di altri farmaci chemioterapici, anche più alti dosaggi con trapianto autologo di midollo osseo.
Recidiva: quando, dopo il trattamento, il tumore si ripresenta nella stessa sede del tumore primitivo oppure in un altro organo. A livello terapeutico, si valuta la rimozione chirurgica, la chemioterapia, la chemioterapia ad alte dosi con trapianto autologo di midollo osseo e la radioterapia, anche con trattamenti combinati tra loro.
La stadiazione è quindi utile per formulare la diagnosi, per individuare la terapia e per programmare il percorso di follow up ossia i controlli e gli accertamenti successivi al trattamento.
Essenziale, in questa fase, risulterà l’esame della documentazione medica tra cui le analisi e gli esami prescritti, i medicinali assunti, la cartella clinica e il consenso informato. È consigliabile conservare questa documentazione per favorire la gestione di un’eventuale pratica di risarcimento dei danni. In caso contrario il paziente o i suoi eredi hanno sempre diritto a chiedere copia dei referti che devono essere rilasciati dalla struttura previo rimborso dei costi di copia.
Tumore al testicolo e Intervento chirurgico ai testicoli
In caso di cancro al testicolo, i principali interventi chirurgici sono:
Orchiectomia è un’operazione chirurgica di asportazione del testicolo, dell’epididimo e del funicolo spermatico con i relativi vasi sanguini. Viene praticata dal chirurgo attraverso una incisione della cute a livello dell’inguine e – attraverso tale accesso – dallo scroto viene estratto il testicolo interessato. L’intervento di orchiectomia è importante sia per confermare la diagnosi che per asportare il tumore.
Il testicolo può essere sostituito da una protesi artificiale della medesima forma e dimensione che viene riposizionato nello scroto. Tale impianto artificiale può essere inserito durante l’intervento di asportazione o, eventualmente, anche in seguito con una seconda operazione chirurgica.
Linfodenectomia retroperitonale è un’operazione chirurgica di asportazione dei linfonodi del testicolo, situati a livello del retroperitoneo. Il retroperitoneo è una regione dell’addome, situata posteriormente al peritoneo in corrispondenza dei reni e dei grossi vasi. L’intervento di linfodenectomia retroperitonale può essere fatto attraverso una incisione chirurgica dell’addome oppure in laparoscopia.
Chirurgia delle masse residue in pazienti affetti da neoplasia è un intervento chirurgico che, a volte, si rende necessario dopo la chemioterapia.
Generalmente, la chemioterapia – qualora il tumore si sia esteso anche in altri parti del corpo (metastasi) – risulta efficace e risolutiva ai fini della cura della malattia. Tuttavia, dopo il trattamento di chemioterapia, potrebbe essere necessario, ove possibile, intervenire chirurgicamente per rimuovere la massa residua.
Se si verifica un errore durante l’operazione chirurgica o questa ha un esito infausto per colpa del chirurgo o di uno dei sanitari dell’Ospedale potrebbe essersi verificato un caso di malasanità e potrebbe essere utile rivolgersi ad un avvocato o a uno studio legale che si occupi preferibilmente di risarcimento danni per responsabilità e colpa medica.
Tumore al testicolo e Chemioterapia
In caso di cancro al testicolo – anche in presenza di metastasi o di recidiva – il trattamento con la chemioterapia (da sola o in combinazione con la radioterapia o chirurgia) risulta nella più parte una cura efficace. La chemioterapia – in certi casi – può essere somministrata anche quale adiuvante, dopo un intervento, a scopo precauzionale per ridurre il possibile rischio di recidiva.
Con il trattamento di chemioterapia viene somministrato al paziente un cocktail di diversi farmaci detti antiblastici o citotossici che hanno il compito di distruggere le cellule tumorali. A seconda del caso specifico, e dei vari protocolli, il medico sceglierà quali farmaci utilizzare, in che quantità e proporzione, i cicli di chemioterapia ossia la frequenza, la durata e il tempo di riposo tra una somministrazione e l’altra, nonché l’eventuale uso combinato.
Chemioterapia
Chemioterapia
Il programma terapeutico potrebbe cambiare nel corso della cura a seconda, ad esempio, del tipo di risposta del tumore al trattamento, o dell’insorgenza di eventuali reazioni allergiche o complicanze, oppure a seconda di come reagisce il paziente agli effetti collaterali causati dalla chemioterapia, e quindi al grado di tolleranza.
È quindi importante che non vengano commessi errori non solo nella fase di diagnosi, ma anche durante l’intera terapia, monitorando tutte le fasi con appositi esami e controlli, quali ad esempio: esami ematici ossia del sangue, Tomografia Assiale Computerizzata (TAC), Radiografie (RX), ecografia, Risonanza Magnetica (RM).
La chemioterapia in caso di tumore al testicolo viene generalmente somministrata per endovena (infusione in vena) utilizzando una vena del braccio, ma per raggiungere una vena più profonda potrebbe essere inserito un tubicino o un piccolo serbatoio sotto la pelle a livello del braccio, della clavicola o del collo. In tal caso, l’accesso venoso centrale, resterà disponibile permanentemente per tutta la durata del trattamento, e sarà utilizzato sia per la somministrazione che per il prelievo di campioni ematici ossia di sangue.
Il cocktail di farmaci utilizzati in chemioterapia può variare a seconda di vari aspetti, quali ad esempio, del tipo e delle caratteristiche del tumore, dell’età, specificità e condizioni del paziente, del protocollo seguito, e – a titolo meramente esemplificativo – potrebbe contenere carboplatino e lo schema PEB a base di cisplatino, etoposide e bleomicina; lo schema PEI a base cisplatino, etoposide e ifosfamide; lo schema TIP a base paclitaxel, ifosfamide e cisplatino; lo schema TPG a base di paclitaxel, cisplatino e gemcitabina.
Qualora la risposta del tumore al trattamento con dosi standard non risultasse soddisfacente, ad esempio per una risposta incompleta alla chemioterapia o in caso di recidiva, il medico potrebbe valutare di somministrare al paziente un dosaggio più elevato, eventualmente seguito da trapianto di cellule staminali, oppure un utilizzo combinato.
In caso di cocktail farmacologico sbagliato o di mancato monitoraggio dell’efficacia della chemioterapia il paziente può andare incontro a di gravi complicanze o morte. In questi casi pur potendo generalmente avere diritto ad un risarcimento dei danni verso l’Ospedale, i medici o l’Assicurazione, la principale domanda che i parenti (moglie, partner, convivente, genitori, figlio/figlia, fratello/sorella o gli eredi) si devono fare riguarda il motivo che ha portato all’esito negativo del trattamento medico o al decesso, e se c’erano effettive possibilità di guarigione, o di evitare l’evento. Prima di tutto, quindi, rivolgendosi ad un avvocato o ad uno studio legale specializzato in risarcimento danni da responsabilità medica, insieme al medico legale, si potrebbe capire cosa sia successo e se ciò sia eventualmente dovuto a responsabilità o colpa medica
Tumore al testicolo e Radioterapia
La radioterapia è un trattamento che serve a distruggere le cellule tumorali attraverso l’utilizzo di radiazioni ad alta energia. Attraverso un macchinario che fa il c.d. centraggio, vengono individuate le zono da irradiare, le quali vengono contrassegnate sulla cute del paziente dal tecnico di radiologia
È una operazione di estrema precisione, proprio per evitare che durante il trattamento di irradiazione vengano danneggiate le cellule normali.
Quali errori potrebbe aver commesso il medico in caso di tumore al testicolo
Il medico dovrebbe tenere in estrema considerazione eventuali segni come:
- un graduale aumento del volume del testicolo con senso di pesantezza;
- il riscontro accidentale di una tumefazione dura del testicolo;
- dolore ed infiammazione locale simulante un’orchiepididimite o una torsione del testicolo;
- presenza, sulla superficie di un testicolo, di noduli lisci o ruvidi che, tuttavia, solitamente non sono dolorosi;
- indolenzimento e sensazione di tensione localizzati nei testicoli o nella regione inguinale, ed aumento della sensibilità al tatto;
- dolore alla schiena o nella regione lombare, in particolare qualora le cellule tumorali hanno raggiunto i linfonodi o si sono diffuse in altre parti del corpo;
- difficoltà a respirare o a deglutire, o persistenza di tosse, in particolare quando le cellule tumorali hanno invaso i linfonodi del torace o i polmoni;
- ingrossamento dei linfonodi ai lati del collo, con ingrossamento o tumefazione del collo.
Qualora dinanzi a una tumefazione testicolare il medico non possa escludere con certezza la possibilità di una neoplasia, il paziente deve essere inviato al chirurgo a cui spetta il compito di completare l’accertamento clinico.
La presenza di foruncoli e arrossamenti esterni o la sensazione di dolore e calore quando si urina non sono invece segni riconducibili alla malattia.
Con l’autopalpazione, spesso il paziente può accorgersi che qualcosa non va notando un testicolo un po’ più grosso o più duro.
Gli uomini che hanno avuto questo tumore presentano un rischio maggiore di sviluppare un tumore del testicolo controlaterale. Quindi – avendo un possibile fattore di rischio – alle persone che hanno presentato una precedente neoplasia testicolare (o familiari di primo grado affetti) può essere raccomandata una visita urologica specialistica annuale.
Purtroppo, già durante l’accertamento o la diagnosi potrebbero essere commessi degli errori da parte del medico, del chirurgo, del laboratorio d’analisi, dal centro di oncologia o di radioterapia dell’Ospedale.
L’accertamento del cancro al testicolo potrebbe, infatti, essere sbagliato o tardivo, e quindi la cura non tempestiva. Ciò potrebbe portare ad un peggioramento dello stato di salute del paziente, con eventuale diffusione del tumore ai testicoli anche in altre zone del corpo. Il paziente potrebbe pertanto essere costretto a doversi sottoporre a lunghe e dolorose cure che, invece, avrebbe (forse) potuto evitare.
I danni per un aggravamento della malattia non sono solo circoscritti al doversi, ad esempio, sottoporre ad una operazione chirurgica o a un trattamento di radio o chemioterapia, ma sono dovuti anche alle conseguenze successive. Si pensi, per esempio:
- alla necessità di una più lunga degenza ospedaliera;
- ai gonfiori intorno alla ferita e ai dolori post operatori;
- all’essere maggiormente esposti alle infezioni nosocomiali (infezioni ospedaliere) a causa della riduzione temporanea dei globuli bianchi a seguito di chemioterapia (peraltro gli effetti collaterali di un trattamento oncologico sono anche altri: senso di stanchezza, nausea, inappetenza, vomito, caduta dei capelli ecc.);
- alla necessità di sottoporsi con maggiore frequenza ad esami e visite di follow up (accertamenti e controlli successivi);
- alla difficoltà a concepire figli (pertanto prima si procederà alla raccolta di un campione di sperma con crioconservazione del seme presso una banca del seme).
Non sempre poi il reparto di oncologia dell’Ospedale è vicino alla residenza del paziente, il quale quindi dovrà sostenere costi per gli spostamenti, a volte spese per il pernottamento, oltre a dover usufruire di permessi di lavoro o, per certe categorie, l’assenza dal lavoro potrebbe comportare una perdita di fatturato/guadagno ecc.
Tali costi potrebbero anche aumentare tenuto conto che spesso il paziente ha necessità di un accompagnatore, ad esempio la moglie, il partner convivente, un figlio o un membro della famiglia che – spesso – anch’esso dovrà sostenere delle spese personali. Altre volte, invece, l’accompagnatore è una persona esterna che dovrà essere quindi pagata per il servizio di trasporto, per l’assistenza e l’aiuto prestato.
Il paziente, o i loro familiari, potrebbero – in certi caso – ottenere il risarcimento del danno anche qualora il medico non abbia spiegato, o non abbia sufficientemente spiegato al paziente, il tipo di terapia a cui sarà sottoposto o il tipo di intervento chirurgico, oppure le modalità con cui si svolge, le conseguenze, i rischi e le possibili complicanze ed effetti collaterali, i vantaggi e svantaggi, le eventuali alternative terapeutiche (consenso informato).
Esiste, infatti, da un lato il dovere del medico di informare e, dall’altro lato, il diritto del paziente a conoscere non solo le informazioni sulla propria salute e malattia ma anche il diritto di poter scegliere consapevolmente. Il medico pertanto non si deve limitare a far firmare un foglio c.d. modulo di consenso informato, ma dovrà spiegare, in modo chiaro, completo e comprensibile – anche in rapporto all’età del paziente, al grado di scolarizzazione e alle possibili difficoltà di comprensione (si immagini, ad esempio, un cittadino straniero che ha una conoscenza basica della lingua italiana) – tutti i vari aspetti medici.
Pur se non è sempre previsto l’obbligo della forma scritta, ove disponibile, è pertanto importante che il medico legale che affianca l’avvocato verifichi il documento. Ottenere la documentazione (modulo di consenso informato, cartella clinica, esami, refertazione ecc.) dal medico o dall’Ospedale è anch’esso un diritto tutelato dall’ordinamento giuridico.
La valutazione di quali danni nel caso concreto si possano chiedere rimane sempre dell’avvocato e del medico legale.