CHIRURGIA DELL’OBESITÀ
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO PER MALASANITÀ
Gli stili di vita e l’alimentazione hanno portato nell’ultimo decennio ad un aumento della percentuale delle persone obese, soprattutto nel mondo occidentale.
Vengono considerate obese le persone che hanno un BMI (Body Mass Index = Indice di Massa Corporea, è un dato biometrico che mette in rapporto il peso e l’altezza della persona) maggiore di 30.
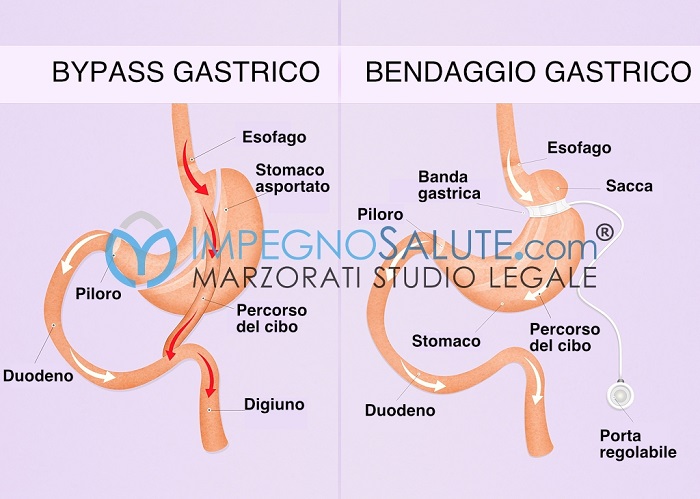
Negli ultimi anni è cresciuto in maniera esponenziale il numero delle persone – indistintamente uomo o donna – che ricorrono al bisturi per trattare la propria obesità. Sono dunque aumentati gli interventi chirurgici che consentono di perdere peso, anche molti chili in tempi relativamente rapidi, tuttavia sono operazioni chirurgiche che presentano dei rischi, a volte anche mortali. Non sono quindi indicati per dimagrire in caso di semplice sovrappeso. Vi sono poi stati alcuni casi di decesso di pazienti riconducibili, non a semplici complicanze, ma ad errore del chirurgo o a malasanità. In particolare uomini o donne che si sono sottoposti ad un intervento di bypass gastrico o di bendaggio gastrico, e poi sono morti a causa di un errore del medico, dell’Ospedale o della Casa di Cura, per colpa di una diagnosi o di una terapia sbagliata.
La chirurgia dell’obesità, detta chirurgia bariatrica, è quella branca della chirurgia che si occupa della terapia chirurgica dei pazienti affetti da obesità. È un trattamento in grado di determinare una perdita di peso significativa nel lungo termine e generalmente di diminuire così il rischio di insorgenza di tutte, o comunque della più parte, patologie legate all’obesità (diabete, ipertensione, insufficienza respiratoria etc…).
Da sola non garantisce un’automatica e sicura guarigione, ma rappresenta un efficace strumento di supporto alla necessità e alla determinazione della persona obesa di perdere l’eccesso di peso e di mantenerlo nel lungo periodo.
La Sanità Pubblica sta investendo molto su questo tipo di chirurgia poiché ha un rapporto costo/benefici vantaggioso e consente un notevole risparmio sui costi socio-sanitari.
Qualora vi siano eventualmente i presupposti, il paziente potrebbe dunque chiedere il risarcimento dei danni per essere stato vittima di un caso di malasanità a causa di una diagnosi sbagliata, errata, o tardiva oppure di una cura sbagliata o errata o di una terapia non tempestiva o inefficace.
In questi casi potrà rivolgersi ad uno studio legale o ad un avvocato, preferibilmente specializzato in risarcimento danni da responsabilità medica, il quale – insieme al proprio medico legale ed eventualmente al medico specialista – valuteranno se vi siano, o meno, i presupposti per chiedere i danni all’Ospedale, all’Assicurazione, al chirurgo e più in generale ai medici coinvolti. La valutazione di quali danni, nel caso concreto, si possano eventualmente chiedere, viene lasciata all’avvocato e al medico legale (ad esempio, danno patrimoniale ossia i danni economici da lucro cessante o danno emergente, i danni non patrimoniali come il danno biologico per inabilità temporanea o invalidità permanente, il danno morale, il danno esistenziale, il danno da perdita di chance di guarigione, e nei casi più gravi, il danno da perdita di chance di sopravvivenza con il decesso della paziente)
Un errore, quindi – nella diagnosi o durante le cure mediche e in più generale nel corso della terapia – potrebbe portare a danni e lesioni gravi e, nei casi di malasanità più rilevanti potrebbe portare anche al decesso del paziente, e la morte costituisce la lesione maggiore del bene vita. In questi casi, più del risarcimento dei danni, ai familiari e parenti – coniuge (marito o moglie), convivente more uxorio, figli, fratelli/sorelle, nipoti, nonni – interessa comprendere se vi sia stato un ritardo o un errore nella diagnosi, se il trattamento è stato tempestivo e corretto, o se invece vi siano stati ritardi, errori o sbagli, se vi sia stata colpa del medico, del chirurgo o dell’équipemedica, o se vi sia stata responsabilità dell’Ospedale, della Clinica o della Casa di Cura, ed infine se il danno era, o meno, evitabile.
Tipi di intervento nella chirurgia dell’obesità
Ad oggi sono tre le tipologie di intervento che vengono utilizzate:
- interventi restrittivi;
- interventi malassorbitivi;
- interventi a componente mista.
1) Interventi restrittivi nella chirurgia dell’obesità
Riducono la capacità gastrica con un’azione prevalentemente meccanica che limita l’introduzione del cibo:
- bendaggio gastrico;
- gastroplastica verticale;
- sleeve gastrectomy (tubulizzazione dello stomaco).
2) Interventi malassorbitivi nella chirurgia dell’obesità
Comportano una riduzione irreversibile delle dimensioni dello stomaco ed evitano il passaggio del cibo in un tratto variabile dell’intestino, con conseguente notevole riduzione dell’assorbimento delle sostanze nutritive e induzione di un precoce senso di sazietà.
Sono generalmente interventi più invasivi rispetto alle altre metodiche:
- diversione biliopancreatica sec Scopinaro;
- diversione biliopancreatica con Duodenal Switch;
- diversione biliopancreatica con conservazione dello stomaco.
3) Interventi misti nella chirurgia dell’obesità
Associano la componente restrittiva alla componente malassorbitiva:
- by-pass gastrico;
- mini by-pass gastrico.
Complicazioni nella chirurgia dell’obesità
Come tutte le procedure chirurgiche anche quelle per l’obesità presentano delle possibili complicazioni e dei fattori di rischio legati soprattutto alla tipologia del paziente.
I pazienti obesi hanno un maggior rischio di complicazioni legato sia alle procedure anestesiologiche che chirurgiche.
Gli interventi oggi giorno vengono eseguiti principalmente il videolaparoscopia, riducendo al minimo lo stress operatorio, diminuendo i sanguinamenti, il dolore postoperatorio e la degenza ospedaliera.
Le complicanze, legate soprattutto alle deiscenze delle suture e delle anastomosi, sono spesso in questi pazienti molto gravi, e devono essere riconosciute e trattate immediatamente.
La procedura deve essere selezionata in base al peso ed alla capacità di collaborazione del paziente, con il supporto di uno psicologo, di un nutrizionista e di altre figure dedicate.