LA CHIRURGIA DEL COLON
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
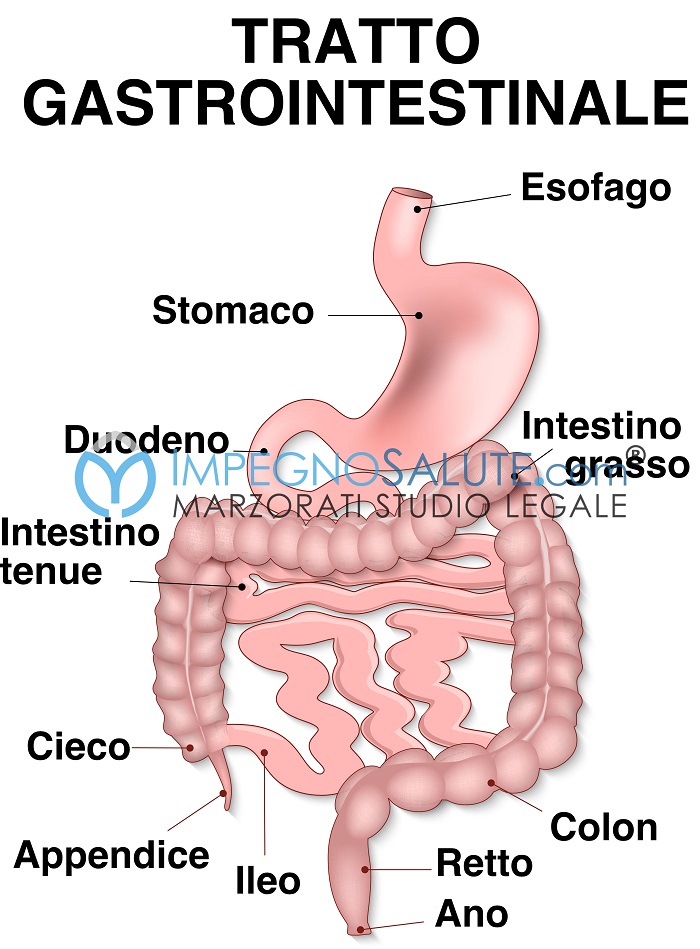
L’asportazione del colon può essere effettuata con resezioni segmentarie (colectomie parziali: emicolectomia destra, emicoletomia sinistra e resezione del sigma) o rimuovendo tutto il colon (colectomia totale).
Indicazioni
- cancro del colon;
- malattia diverticolare;
- volvoli intestinali;
- occlusione intestinale;
- perforazione intestinale;
- sanguinamenti;
- malattie infiammatorie croniche intestinali (Morbo di Crohn e rettocolite ulcerosa).
Sono di fondamentale importanza durante tutti gli interventi di colectomia (sia parziale che totale) l’identificazione e la preservazione delle strutture che circondano il colon, così come la corretta gestione dell’apporto vascolare all’organo rimanente.
Fra le strutture che vanno identificate e preservate durante l’intervento ci sono il duodeno, gli ureteri e la milza.
Una lesione a questi organi può complicare in maniera seria la prosecuzione ed il decorso postoperatorio dell’intervento chirurgico.
Naturalmente l’esecuzione di queste procedure in urgenza, per perforazioni, sanguinamento od occlusione intestinale, rende più complesso l’intervento e lo grava di maggiori complicazioni.
Tecnica
La rimozione del tratto di colon avviene mediante l’utilizzo di un bisturi oppure, più spesso, attraverso l’utilizzo di suturatrici meccaniche, strumenti in grado di “tagliare e cucire”.
Una volta asportato il tratto di colon interessato dalla malattia è necessario ripristinare la continuità intestinale. Tale procedura prende il nome di “anastomosi”, e può essere effettuata manualmente
Dopo la rimozione del colon destro, l’ileo terminale viene anastomizzato al colon trasverso (anastomosi ileo-colica).
Dopo una colectomia parziale, i margini vengono anastomizzati fra loro (anastomosi colo-colica).
Dopo una resezione del colon sinistro, il colon trasverso viene mobilizzato verso il basso e anastomizzato al retto (anastomosi colo-rettale).
Complicazioni
Le procedure chirurgiche sul colon determinano una più elevata incidenza di complicazioni rispetto agli interventi su stomaco e piccolo intestino.
Alcune delle complicanze possibili sono:
- deiscenza parziale dell’anastomosi;
- deiscenza totale dell’anastomosi;
- ascessi intra-addominali;
- sanguinamenti;
- peritonite.
A volte può essere necessario esteriorizzare l’intestino e rimandare il ripristino della continuità intestinale ad un successivo intervento chirurgico o quando le condizioni di guarigione siano più favorevoli (è questo il caso delle peritoniti da diverticolite acuta dove una anastomosi sarebbe ad elevato rischio).
Laparoscopia
L’utilizzo della tecnica laparoscopica fornisce spesso gli stessi risultati oncologici (in caso di patologia tumorale) e inoltre permette un migliore decorso postoperatorio, abbreviando l’ospedalizzazione e diminuendo le complicanze (ad esempio la comparsa di laparoceli post-chirurgici)
Decorso
Una volta finito l’intervento solitamente il paziente si sveglia con un sondino naso-gastrico (che ha lo scopo di detendere lo stomaco in attesa della ripresa della motilità intestinale) ed uno o due tubi di drenaggio.
Solitamente il sondino viene rimosso in prima/seconda giornata postoperatoria, e i drenaggi se silenti dalla terza alla quinta (a seconda dei centri).
È importante una precoce mobilizzazione del paziente per migliorare il decorso postoperatorio.
Gestione delle complicazioni
Tutte le complicazioni citate sopra devono essere gestite precocemente, anche con un nuovo intervento chirurgico se necessario, al fine di ottenere una corretta e rapida risoluzione della sintomatologia prima di compromettere le condizioni cliniche del paziente.
L’operazione chirurgica al colon non è esente da rischi e da possibili errori medici. Eventuali complicazioni devono inoltre essere gestite con velocità ed immediatezza per evitare danni al paziente, non solo di natura temporanea, ossia danno da inabilità temporanea, ma anche permanente c.d. danno biologico fisico e psichico ossia danno da invalidità biologica permanente. Si tratta di una fase decisamente delicata. Per chi fosse stato vittima di un caso di malasanità o di errore medico, potrebbe essere utile rivolgersi a uno studio legale o a un avvocato specializzato in risarcimento danni da responsabilità medica. Dall’esame della documentazione medica potrebbe, ad esempio, emergere che il consenso informato non sia stato dato in maniera conforme alla normativa o comunque che il paziente non sia stato adeguatamente informato su tutti i possibili rischi e complicanze, oppure che non siano stati prescritti tutti gli esami o che siano stati mal refertati, oppure che l’operazione non sia stata fatta tempestivamente o che siano stati compiuti errori nella fase preparatoria, o durante l’operazione stessa, o post operatoria.
L’avvocato, con il medico legale, valuteranno la documentazione medica al fine di verificare se l’Ospedale e i medici dell’Èquipe abbiano eventualmente commesso una imperizia, imprudenza o negligenza o, comunque, se si tratta di un caso di responsabilità medica o di errore da malasanità, e se sia possibile domandare un risarcimento danni eventualmente anche all’Assicurazione.
Il risarcimento del danno spetta generalmente al solo paziente vittima di malasanità ma, in certi casi, anche ai familiari. Potrebbero quindi avere diritto al risarcimento dei danni anche il coniuge (marito o moglie), il partner di unione civile o il convivente more uxorio, nonché i parenti [genitori (madre e padre), figlio/figlia e fratello/sorella].