AMPUTAZIONE DELLE GAMBE
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
Per amputazione si fa riferimento alla perdita di una parte del corpo in seguito ad un taglio. Essendo un evento molto traumatico per l’organismo è necessario che il medico/l’ortopedico/il chirurgo/lo specialista giunga alla gestione dell’amputazione in modo preparato con la consapevolezza della diagnosi e delle procedure mediche da seguire onde evitare errori medici che possano provocare gravi danni ed il diritto al risarcimento degli stessi in favore del danneggiato e dei suoi familiari con l’assistenza di un avvocato esperto in malasanità.
L’amputazione può essere accidentale se è causata da un grave incidente o può avvenire spontaneamente come ad esempio quando l’arto è in gangrena. L’amputazione chirurgica viene invece praticata come trattamento di un quadro patologico per evitare la progressione della patologia ed un aggravamento delle condizioni cliniche; in questi casi l’amputazione si rende quindi necessaria per salvare la vita al paziente o gravi conseguenze dannose e debilitanti (perdita di chance di guarigione o di sopravvivenza o di conservare una vita migliore).
L’amputazione delle gambe può essere indicata quando vi è la sussistenza di una grave infezione che ha provocato la necrosi e la gangrena delle gambe a causa del ridotto apporto di sangue e ossigeno e la conseguente morte delle cellule.
Le infezioni possono essere contratte anche in ospedale (infezioni nosocomiali) quando non vengono seguiti i protocolli e non viene rispettata l’asepsi e la sterilità da parte del personale sanitario in particolare per gli interventi invasivi. Le infezioni possono progredire aumentando il rischio di mortalità e morbilità, soprattutto se non vengono riconosciute e trattate tempestivamente. Il fattore tempo è fondamentale per la prognosi delle infezioni: prima si interviene, minori saranno i rischi per il paziente ed i danni eventualmente patiti.
Il trattamento tempestivo è anche fondamentale per le altre patologie come quelle vascolari poiché in caso di aggravamento anch’esse possono essere indicazione all’amputazione.
Come avviene l’amputazione delle gambe
L’amputazione delle gambe può avere diversa origine. L’amputazione può essere accidentale a causa di un incidente o trauma che ha provocato un taglio netto dell’arto inferiore. L’amputazione è anche indicata per il trattamento di una patologia di origine vascolare, tumorale o congenita.
In ogni caso l’amputazione prevede l’asportazione di ogni componente della gamba: cute, sottocute, muscoli, ossa, nervi, vasi sanguigni e tendini.
Vi sono diversi tipi di amputazione:
- amputazione chirurgica: viene eseguita per la risoluzione di problemi della circolazione sanguigna o per il trattamento dei tumori al fine di limitare la progressione della malattia e gravi conseguenze che possono causare il decesso del paziente. Anche i traumi molto estesi ed irreparabili possono essere l’indicazione all’amputazione chirurgica. Le gravi patologie possono compromettere in maniera irreversibile la circolazione di sangue nella gamba interessata che non sarà quindi più funzionale poiché le cellule e i tessuti, non essendo più irrorati da sangue e ossigeno, andranno in contro a morte.
Prima di eseguire un’amputazione chirurgica devono essere interrotte le vene e le arterie a monte di dove avverrà l’amputazione al fine di prevenire le emorragie (ad esempio un’interruzione dei vasi sanguigni errata o incompleta potrebbe provocare un’emorragia fatale per il paziente con conseguente diritto al risarcimento dei danni per lui e per i suoi familiari).
Vengono poi sezionati i muscoli e con una sega oscillante vengono segate le ossa. I lembi di pelle e fibre muscolari rimasti a monte vengono sistemati sul moncone che non è altro che il residuo dell’arto amputato. I chirurghi sistemano il moncone in modo da poter posizionare successivamente una protesi.
Con l’amputazione chirurgica si cerca di limitare quanto possibile l’estensione dell’amputazione e di conservare l’articolazione del ginocchio, la cui perdita risulta ancora più invalidante
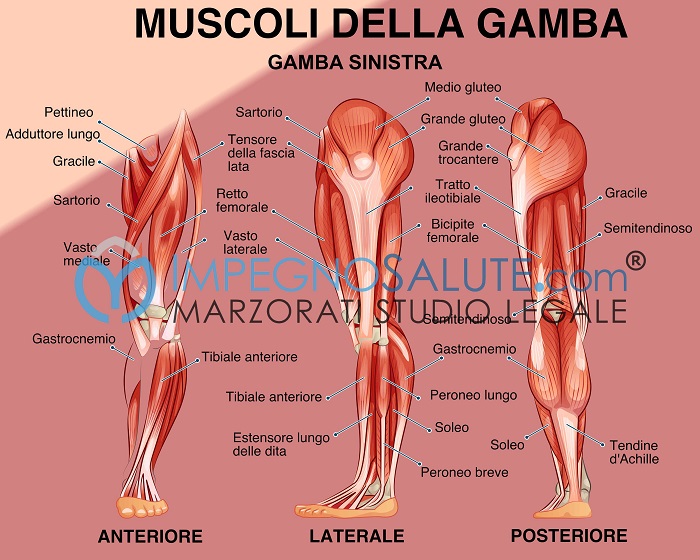
- Amputazione traumatica: si verifica dopo un trauma grave o un incidente. L’amputazione traumatica può essere immediata quando il trauma ha provocata un taglio netto dell’arto inferiore o può essere eseguita successivamente quando i medici constatano che la gamba è stata gravemente danneggiata tanto che l’amputazione si rende necessaria per salvare la vita al paziente.
- Amputazione spontanea: generalmente è conseguenza di uno stato di gangrena. La gangrena si verifica in seguito ad una carenza dell’apporto di sangue e ossigeno che determina la morte di cellule e tessuti. Essendo i tessuti della gamba quindi ormai putrefatti questa può staccarsi spontaneamente
- Amputazione congenita: la polidattilia (dita sovrannumero) è un’indicazione all’amputazione o anche gravi deformità genetiche alle gambe che determinano limitazioni nei movimenti
Le cause che portano alle diverse modalità di amputazione sono molto differenti. Pertanto, a seconda del motivo per il quale il paziente deve essere sottoposto ad amputazione della gamba, risulta essenziale che la diagnosi della patologia o dell’infezione o della gravità del trauma, oltre ad essere corretta sia tempestiva. Un eventuale errore del medico, del podologo o dello specialista o dell’Ospedale per mancata, sbagliata o ritardata diagnosi potrebbe portare anche a gravi complicanze ed essere causa di danni per il paziente come la perdita di una porzione di arto maggiore di quanto originariamente previsto e/o possibile. In questi casi il paziente e i suoi familiari (madre, padre, figlio, figlia, marito, moglie, convivente, partner, sorella, fratello o eredi) possono indagare la possibilità di chiedere ed ottenere un equo risarcimento con l’assistenza di un avvocato esperto in malasanità e di un team di medici legali.
Tipologie di amputazione della gambe
Vi sono diversi tipi di amputazione della gamba in base al tratto coinvolto, se l’amputazione coinvolge anche un’articolazione allora la gravità è maggiore. I tipi di amputazione della gamba possono essere i seguenti:
- amputazione di uno o più dita dei piedi;
- parziale amputazione del piede;
- amputazione di tutto il piede con disarticolazione della caviglia;
- amputazione sopra il ginocchio;
- disarticolazione del ginocchio con amputazione della rotula;
- amputazione sotto il ginocchio;
- amputazione a livello dell’articolazione dell’anca.
È agevole comprendere che in base alle tipologie e gravità delle amputazioni il danno biologico per la lesione all’integrità psico-fisica del danneggiato potrà mutare anche notevolmente. La quantificazione dell’invalidità permanente e temporanea (ossia il periodo relativo allo svolgimento delle cure e della degenza ospedaliera) verrà effettuata dal medico legale, nella perizia medico legale. Il danno potrà eventualmente essere anche personalizzato in relazione, per esempio, all’età, all’attività lavorativa del soggetto, alle sofferenze morali ed ai cambiamenti occorsi al suo stile di vita. Sarà importante illustrare al medico legale ed all’avvocato esperto in responsabilità medica ogni aspetto del percorso curativo ed allegare la debita documentazione medica, tra cui le analisi e gli esami prescritti, i medicinali assunti, la cartella clinica e il consenso informato.
Questa documentazione deve essere conservata per facilitare la gestione di un’eventuale pratica di risarcimento dei danni. In caso contrario il paziente o i suoi eredi hanno sempre diritto a chiedere copia dei referti che devono essere rilasciati dalla struttura previo rimborso dei costi di copia. Per la perizia medico legale amputazione delle gambe per infezione potrebbe essere utile chiedere anche la cartella clinica, e in caso di decesso l’autopsia (relazione perizia medico legale per amputazione delle gambe per infezione) per avere la quale è necessario fare una specifica domanda all’Ospedale.
Indicazioni all’amputazione delle gambe
Prima di prendere la decisione di eseguire l’amputazione di una gamba il medico deve raccogliere l’anamnesi del paziente, deve eseguire tutte le indagini cliniche e strumentali necessarie (ecografie, raggi X, esami del sangue, TAC, angiografia) al fine di avere un quadro clinico ben definito circa la gravità della patologia per la quale si rende necessaria un’amputazione.
Le indicazioni all’amputazione possono essere:
- gravi traumi che possono essere dovuti a lesioni da schiacciamento, incidenti, ferite da esplosione, ferite da arma da fuoco o da arma bianca;
- patologie vascolari sono la causa più frequente di amputazione. Le patologie vascolari determinano una scarsa o assente irrorazione di alcune parti del corpo tanto da non renderle più funzionali. In particolare, il rischio di amputazione della gamba è maggiore in presenza di malattie micro vascolari e arteriopatie periferiche. Le arteriopatie periferiche si manifestano con dolore, crampi, costrizione, fastidi e affaticamento a livello delle gambe che generalmente compare con i movimenti e regredisce quando si è a riposo. Nei casi più avanzati questi sintomi si manifestano anche a riposo e ciò indica la presenza di un’ischemia irreversibile. Se diagnosticate in tempo, queste patologie vascolari, possono essere trattate con la somministrazione di antiaggreganti piastrinici (eparina) per prevenire la formazione di trombi. I trombi infatti determinano un’ostruzione dei vasi sanguigni determina una ridotta irrorazione sanguigna. Ai soggetti ai quali viene diagnosticata questa patologia devono essere invitati a seguire uno stile di vita corretto che prevede l’esercizio fisico, buone abitudini alimentari, evitare o smettere di fumare, il controllo del diabete e dell’ipertensione;
- gravi deformità della gamba che determinano delle limitazioni nei movimenti;
- presenza di gravi infezioni il cui trattamento con antibiotici non è risultato essere efficace e che hanno provocato la necrosi delle cellule e dei tessuti della gamba. Le infezioni possono progredire tanto da evolvere in sepsi, una malattia sistemica caratterizzata dalla copresenza di un’infezione e di un danno multiorgano. La sepsi provoca anche gravi problemi della coagulazione che possono determinare una riduzione dell’apporto di sangue e di ossigeno in diverse parti corporee;
- tumori delle ossa: in questi casi l’amputazione viene eseguita raramente per evitare la diffusione di cellule tumorali in altre parti del corpo;
- grangrena: i tessuti si trovano in uno stato di putrefazione conseguente a necrosi (morte di cellule). La necrosi è dovuta ad una ridotta irrorazione sanguigna che può essere causata da lesioni traumatiche, gravi infezioni e congelamento.
Quando si presentano fattori di rischio per amputazione delle gambe, il medico, lo specialista, e, più in generale, il personale dell’Ospedale devono essere più attenti nella prescrizione di approfondimenti diagnostici e potrebbero purtroppo verificarsi errori medici. L’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della malattia/patologia o per l’errato trattamento della stessa – deve essere verificata in modo approfondito così come la possibile insorgenza di danni, valutando se questi potessero essere o meno previsti ed evitati.
Infezioni ospedaliere ed amputazione delle gambe
Le infezioni rappresentano una delle indicazioni all’amputazione ma anche una complicanza di quest’ultima.
Si parla di infezioni ospedaliere quando queste vengono, per l’appunto, contratte in ambito ospedaliero (pronto soccorso, sala operatoria, reparti di degenza, reparti di terapia intensiva) e assistenziale (case di cura, RSA). I segni e i sintomi di un’infezione che viene contratta in ospedale possono anche manifestarsi dopo 48 ore dalla dimissione.
Le infezioni ospedaliere possono essere sostenute da diversi microrganismi quali Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, Staphylococcus aureus e Staphylococcus epidermidis. Le infezioni che non vengono diagnosticate e quindi trattate tempestivamente possono evolvere verso un quadro clinico di sepsi. La sepsi è una sindrome sistemica caratterizzata dalla risposta infiammatoria dell’organismo a causa di un grave processo infettivo in atto.
La sepsi provoca un danno multiorgano e anche problemi della coagulazione del sangue. I problemi della coagulazione del sangue determinato un’ostruzione dei vasi sanguigni e quindi un ridotto apporto di sangue e di ossigeno. Se la gamba non viene correttamente irrorata i tessuti vanno in necrosi (morte cellulare) per cui non sarà più funzionale; in presenza di questo quadro clinico si rende necessaria l’amputazione dell’arto inferiore.
In caso di infezioni, l’ospedale potrebbe essere chiamato a rispondere non solo per problemi legati direttamente all’errore medico ma anche per questioni relative a disorganizzazione o carenze strutturali (ad esempio il mancato rispetto delle procedure asettiche che potrebbe provocare un’errata diagnosi ed un conseguente risarcimento dei danni). Per questi motivi l’avvocato eserto in malasanità deve indagare ad ampio spettro la casistica del paziente per comprendere dove e quando è avvenuto l’errore e il possibile nesso causale con il danno occorsogli, così da poter individuare correttamente gli estremi per la richiesta risarcitoria.
La prevenzione delle infezioni ospedaliere è il punto di partenza per ridurre il rischio di mortalità e morbilità. I professionisti sanitari devono:
- indossare i dispositivi di protezione individuale quando indicato;
- praticare il lavaggio delle mani o la frizione con soluzione alcolica prima e dopo aver prestato assistenza al paziente;
- eseguire il lavaggio delle mani prima di un intervento chirurgico;
- disinfettare la cute prima della sua incisione per evitare che i microrganismi commensali presenti sulla superficie cutanea (streptococchi e stafilococchi) penetrino negli strati più profondi provocando un’infezione;
- rispettare le norme igieniche;
- isolare i pazienti ai quali è stata diagnosticata un’infezione ad alto rischio di trasmissione;
- disinfettare i presidi medici in seguito al loro utilizzato;
- somministrare la profilassi antibiotica prima o durante un intervento chirurgico quando raccomandato dalle linee guida;
- rispettare la sterilità durante gli interventi chirurgici;
- fare attenzione a non contaminare il campo operatorio;
- utilizzare strumenti chirurgici sterili;
- utilizzare cateteri venosi e vescicali sterili.
L’infezione ospedaliere possono insorgere anche durante o dopo l’intervento stesso di amputazione. Se l’infezione è grave si deve ricorrere ad un’ulteriore amputazione su un punto più alto di quello precedente.
Per prevenire le infezioni postoperatorie i professionisti sanitari devono:
- medicare correttamente il moncone;
- somministrare una terapia antibiotica;
- eseguire il lavaggio delle mani ed indossare i guanti quando si esegue la medicazione del moncone.
Le complicanze dell’amputazione delle gambe
Le complicanze dell’amputazione possono essere emorragiche e infettive oltre che debilitanti e psicologiche. Le complicanze che insorgono in seguito all’amputazione di un arto inferiore aggravano le condizioni cliniche del paziente e possono rendere necessaria una nuova amputazione su un punto più alto; ciò rende ancora più debilitante e difficoltoso lo stile di vita del paziente.
Le complicazioni dell’amputazione delle gambe possono essere:
- infezioni: le infezioni possono insorgere a causa della mancata osservanza dell’asepsi e della sterilità da parte degli operatori sanitari e dei chirurghi durante lo stesso intervento di amputazione. La presenza di un’infezione se non trattata per tempo può essere l’indicazione per un’amputazione più alta e quindi più debilitante;
- emorragie: possono verificarsi quando i vasi venosi e arteriosi non vengono correttamente interrotti prima di procedere all’amputazione;
- mancata guarigione del moncone: il moncone sul quale è stata eseguita l’amputazione deve essere correttamente medicato e deve essere tenuto pulito e asciutto per prevenire la sua colonizzazione da parte di microrganismi patogeni. Se il moncone non viene correttamente trattato la sua guarigione può essere ritardata. Inoltre, la corretta medicazione del moncone è fondamentale per prevenire l’insorgenza di infezioni che possono portare ad un’ulteriore amputazione;
- trombosi venosa profonda: è caratterizzata dalla formazione di trombi (coaguli di sangue) all’interno di vene profonde a livello degli arti inferiori. La presenza di trombi provoca un aumento della circonferenza della gamba interessata, dolore e arrossamento. Per evitare questa complicanza, per i pazienti che sono a rischio, deve essere prescritta una profilassi con antiaggreganti piastrinici (eparina) nel postoperatorio per evitare la formazione di trombi. La durata del trattamento varia da paziente a paziente in base al rischio di sviluppare la patologia;
- embolia polmonare: è una complicanza della trombosi venosa profonda che si verifica quando il trombo si stacca dalle vene profonde degli arti inferiori e migra a livello dei vasi polmonari determinando significativi problemi respiratori. L’embolia polmonare è un’emergenza medica ad alto rischio di mortalità;
- progressione della patologia nonostante l’amputazione che può essere dovuta ad un errata esecuzione dell’amputazione stessa;
- trauma psicologico;
- difficoltà di movimento;
- ossificazione eterotopica: sul moncone possono formarsi delle escrescenze ossea interferendo con l’eventuale protesi che è stata posizionata e provocando dolore. Questo fenomeno succede perché il cervello invia un impulso che segnala alle ossa di crescere piuttosto che determinare la formazione di tessuto cicatriziale;
- dolore dell’arto fantasma: nonostante la gamba sia stata amputata, il paziente continua a sentire dolore alla gamba amputata in quanto a livello cerebrale continua a ricevere sensibilità dall’arto inferiore. Questa sensazione viene avvertita come delle scosse elettriche e dolore continuo o periodico e può durare diverse settimane o mesi. Raramente la sindrome dell’arto fantasma dura per più di un anno.
Il semplice verificarsi della complicanza a seguito di amputazione alle gambe non genera automaticamente il risarcimento del danno se il medico/l’infermiere/il personale ospedaliero ha agito in modo diligente e adeguato, oltre che secondo tutte le prassi della scienza medica così come nel caso in cui la cura sia stata tempestiva e adeguata. L’obbligo di risarcire i danni sorge nel caso in cui si verifichi una negligenza nello svolgimento dei trattamenti, un errore o un ritardo nell’individuazione dell’infezione, della malattia o della prescrizione della cura che provochino conseguenze negative per il paziente e un aggravamento della sua condizione di salute fino anche al decesso per complicanza a seguito di amputazione alle gambe.
Cosa devono fare i sanitari prima di un intervento di amputazione della gamba
L’amputazione chirurgica può essere il trattamento di un quadro patologico (gravi problemi cardiocircolatori e tumori) per limitare la progressione della malattia; in questi casi, se non si interviene con l’amputazione, il paziente rischia di morire.
Prima di eseguire un intervento di amputazione il paziente deve essere sottoposto a degli esami che prevedono l’esclusione di quelle condizioni per le quali un intervento di amputazione chirurgica è controindicato. L’intervento di amputazione non è infatti eseguibile se il paziente ha problemi cardiaci, infezioni in atto o soffre di patologie che comportano una riduzione della coagulazione del sangue; queste condizioni che predispongono all’insorgenza di emorragie. In questi casi è l’intervento di amputazione stesso che mette a rischio la vita del paziente.
Prima di sottoporre il paziente ad un intervento di amputazione devono essere eseguiti esami del sangue completi attraverso l’esecuzione di un prelievo venoso, l’elettrocardiogramma e una visita anestesiologica.
Non si può procedere ad un intervento senza prima aver eseguito questi esami e aver avuto un riscontro negativo.
In presenza di un quadro di anemia (livelli di emoglobina ridotti) è bene avere a disposizione delle sacche di sangue così da eseguire una trasfusione durante l’intervento se si verifica una perdita cospicua di sangue.
L’ospedale risponde non solo per problemi legati direttamente all’errore medico cioè in caso di mancata prescrizione degli approfondimenti diagnostici ma anche per questioni relative a disorganizzazione o carenze strutturali (ad esempio un macchinario per la risonanza magnetica che non funziona o che funziona male potrebbe provocare un’errata diagnosi ed un conseguente risarcimento dei danni).
Ed ancora:
– uso non corretto dei macchinari;
– malfunzionamenti o mancanza di dispositivi di sicurezza;
– scambio di provette o di sacche di sangue;
– carenze di personale;
– dismissioni di reparti;
– perdita di documentazione;
– cadute di pazienti o visitatori.
Questi sono solo alcuni degli esempi di deficit organizzativi – che esulano dal semplice errore del medico – che potrebbero portare all’esito positivo di una richiesta di risarcimento dei danni per malasanità nei confronti dell’ospedale.
Cosa devono fare i sanitari dopo l’intervento di amputazione della gamba
Il postoperatorio dell’intervento di amputazione della gamba è molto delicato non solo a livello fisico ma anche psichico in quanto il paziente di ritrova a dover proseguire la sua vita quotidiana senza un arto inferiore.
Dopo l’intervento il medico deve prescrivere una terapia farmacologica che prevede l’uso di antidolorifici per ridurre il dolore postoperatorio e di antibiotici per la prevenzione delle infezioni postoperatorie.
Anche la gestione e la corretta medicazione del moncone è fondamentale nel postoperatorio; il moncone deve infatti essere correttamente medicato per evitare che si trasformi in una porta di ingresso per microrganismi patogeni che penetrando negli strati più profondi possono dare origine a delle gravi infezioni che possono portare ad un ulteriore amputazione più alta.
Dopo l’amputazione della gamba deve essere intrapreso un percorso di riabilitazione per promuovere un corretto movimento del moncone e della protesi che verrà posizionata su quest’ultimo.
Le protesi consentono una ripresa della deambulazione e un ritorno ad una normale qualità di vita dopo avere eseguito un periodo di riabilitazione non solo fisica ma anche psicologica.
Se l’amputazione ha coinvolto anche un’articolazione il periodo di riabilitazione è più lungo e più impegnativo.
La scelta della protesi varia in base al tipo di amputazione che viene eseguita e permettono di recuperare la mobilità, evitare i problemi di equilibrio e postura che derivano dalla mancanza di una gamba e di evitare i sovraccarichi sulla gamba residua che possono essere causa di problemi a lungo termine.
Le protesi vanno applicate solo dopo la guarigione del moncone sulla quale devono essere inserite.
Il mancato rispetto di questi accorgimenti, protocolli e consulenze anche post-operatorie all’interno dell’ospedale/pronto soccorso/Casa di cura/RSA/Clinica privata consiste una negligenza di cui la struttura è responsabile dinanzi al paziente in caso di conseguenze negative e danni.
L’amputazione delle gambe ed errori medici
L’amputazione è un intervento che incide sulla qualità di vita del paziente poiché comporta la perdita di un arto, quindi, deve essere praticata solo quando strettamente necessario e in presenza di un’accertata indicazione.
Prima di sottoporre il paziente ad un’amputazione devono essere eseguiti una serie di esami di laboratorio e strumentali in modo da avere davanti un quadro clinico ben definito sullo stato di salute del paziente e sulla patologia per la quale si rende necessaria l’esecuzione dell’amputazione. L’intervento di amputazione è molto delicato ed errori medici contribuiscono ad aumentare il rischio di mortalità e di morbilità del paziente.
Gli errori medici che possono contribuire ad aggravare un quadro patologico tanto da ricorrere all’amputazione della gamba sono:
- diagnosi tardiva delle patologie vascolari;
- trattamento intempestivo delle patologie vascolari;
- errato trattamento delle patologie vascolari;
- inosservanza della sterilità, dell’asepsi e dei protocolli per la prevenzione delle infezioni ospedaliere: mancato lavaggio delle mani e dell’utilizzo dei dispositivi di protezione individuale, utilizzo di presidi medici contaminati e di strumenti chirurgici non sterili, contaminazione del campo operatorio, mancata disinfezione della cute prima della sua incisione, omissione della somministrazione della profilassi antibiotica quando indicata.
Gli errori medici che invece possono portare a delle complicanze dell’amputazione sono:
- mancata esecuzione di esami di laboratorio e indagini strumentali prima di procedere ad un intervento di amputazione;
- mancata interruzione delle vene e dell’arterie a monte dell’amputazione; se queste non vengono interrotte si verifica un’emorragia;
- mancata prescrizione degli aggreganti antipiastrinici (eparina) nel periodo del postoperatorio per la prevenzione della trombosi venosa profonda e dell’embolia polmonare che aumenta il rischio di mortalità;
- errata esecuzione dell’intervento di amputazione;
- errata medicazione del moncone;
- inosservanza dell’asepsi e della sterilità durante l’intervento di amputazione.
Risarcimento dei danni in caso di infezioni e amputazione delle gambe
In caso di contagio da infezioni che portano all’amputazione delle gambe o alla complicanza dell’intervento già effettuato, possono essere riconosciuti vari tipi di danno:
- il danno non patrimoniale all’interno del quale troviamo il danno biologico per la menomazione all’integrità psico-fisica del danneggiato che è stato infettato per cause nosocomiali (che si calcola nella perizia medico legale attraverso la quantificazione dell’invalidità permanente e temporanea) ma anche gli aspetti morali (ossia le sofferenze) o esistenziali (ad esempio i cambiamenti nello stile di vita o nelle abitudini);
- il danno patrimoniale, ossia danni economici da lucro cessante (cioè il c.d. mancato guadagno) o danno emergente (ossia la spesa economica effettuata direttamente) ma, anche, le spese future. Per il riconoscimento di questa voce di danno sarà opportuno conservare scontrini, fatture, dichiarazioni dei redditi ecc. così da poter effettuare analitiche analisi economiche;
Il danno potrà anche subire una personalizzazione in relazione, per esempio, all’età, al lavoro del soggetto o all’attività sportiva praticata o i suoi hobbies ma anche in base alle sofferenze morali ed ai cambiamenti occorsi alla sua vita di tutti i giorni.
Molte voci di danno potranno essere chieste sia dalla paziente che dai familiari (moglie/marito/convivente/partner/madre/padre/figlio/figlia/sorella/fratello ecc.) ed anche in caso di morte per infezione ospedaliera (nosocomiale) batterica.
In caso di morte del paziente, infatti, potrebbe essere possibile chiedere il risarcimento dei danni patiti direttamente dai familiari (ad esempio per le sofferenze patite per la perdita prematura del parente), ma anche i danni subiti dal defunto prima di morire dopo l’infezione nosocomiale (ospedaliera) batterica (ad esempio per le sofferenze patite o per la consapevolezza di rischiare di morire senza possibilità di cura).
I parenti (marito, moglie, convivente, partner, madre, padre, sorella, fratello, figlio, figlia ecc.) potrebbero ottenere, da un lato, il risarcimento dei danni relativi al loro dolore per la perdita ingiusta del paziente e, dall’altro, potrebbero chiedere la liquidazione del danno fisico e morale da lui patito prima di morire, durante la sfortunata agonia.
Mentre i primi vengono chiamati danni iure proprio, perché rientrano direttamente nella sfera giuridica del familiare del defunta, questi ultimi potrebbero essere definiti “indiretti” vengono chiamati danni iure hereditatis.