ENTEROBATTERI PRODUTTORI DI CARBAPENEMASI
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
Gli enterobatteri produttori di carbapenemasi sono una famiglia di batteri resistenti agli antibiotici carbapenemi e rappresentano una minaccia per la salute pubblica. Le infezioni sostenute dagli enterobatteri produttori di carbapenemasi aumentano il rischio di mortalità dei pazienti che le contraggono e possono provocare un grave danno da perdita di chance di guarigione o di sopravvivenza per morte del paziente, o per l’accelerazione del decesso, o una perdita di chance di conservare una vita migliore. In questi casi il malato o, in caso di morte, i suoi familiari/eredi (moglie, marito, convivente, partner, madre, padre, figlio/a, sorella, fratello ecc.) possono rivolgersi ad un avvocato esperto in malasanità per chiedere l’eventuale risarcimento dei danni patiti.
La resistenza agli antibiotici di questi microrganismi patogeni fa sì che il loro trattamento risulta difficoltoso considerando la scarsa disponibilità di antibiotici efficaci. La prevenzione risulta essere essenziale per ridurre l’incidenza delle infezioni correlate l’assistenza e per limitare la trasmissione di questi microrganismi.
L’esecuzione di interventi attivi per il controllo delle infezioni (identificazione tempestiva dei pazienti infetti e le misure di prevenzione) sono efficaci per l’eradicazione e il contenimento degli enterobatteri.
Cosa sono gli enterobatteri produttori di carbapenemasi
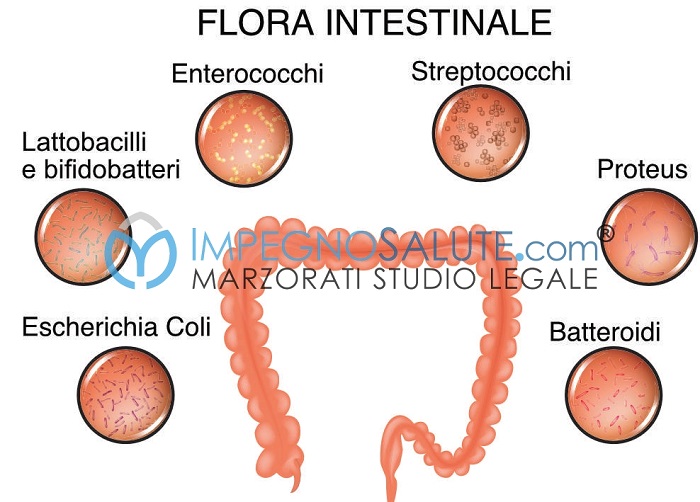
Gli enterobatteri sono una famiglia di batteri che fanno parte della flora intestinale e in condizioni di normalità non causano alcun problema all’ospite.
Nel caso in cui si verificano determinate condizioni che provocano un’alterazione delle difese immunitarie o durante un intervento invasivo, gli enterobatteri possono diventare patogeni e provocare gravi infezioni per le quali è difficile trovare una terapia efficace. In questi casi la prescrizione di antibiotici resistenti ai batteri o addirittura controindicati costituisce una negligenza del medico/dello specialista o del personale ospedaliero che potrebbe determinare una colpa medica. Quando viene accertata la responsabilità del medico e, di riflesso, della struttura ospedaliera, il paziente può chiedere il risarcimento per i danni subiti rivolgendosi ad un team composto da un avvocato specializzato ed un medico legale che valuti la documentazione del paziente.
Tra gli enterobatteri più conosciuti vi sono la klebsiella pneumoniae e l’escherichia coli.
La situazione più grave si ha quando questi batteri diventano resistenti ai carbapenemi, ovvero un particolare tipo di antibiotico.
I carbapenemi sono una classe di antibiotici ad ampio spettro la cui azione è diretta contro diversi patogeni.
Tra i carbapenemi vi sono:
- l’imipenem;
- il meropenem;
- il doripemen;
- l’ertapenem.
Come altri antibiotici, quali la penicillina e la cefalosporina, anche i carbepenemi possiedono un anello beta lattamico che rappresenta il nucleo funzionale di questi antibiotici. Gli enterobatteri sviluppano degli enzimi che si vanno a legare a questo anello così da rendere inefficace l’antibiotico. Questi enzimi sono noti come carbapenemasi.
L’insorgenza e trasmissione delle infezioni da enterobatteri produttori di carbapenemasi
La diffusione di questi batteri deriva da un uso inadeguato di antibiotici. Più gli antibiotici vengono somministrati impropriamente, maggiore è il rischio che i microrganismi acquisiscano una resistenza a tali antibiotici. La semplice trasmissione dell’infezione non comporta un automatico diritto al risarcimento dei danni. Il parametro sul quale valutare la condotta dei sanitari deve essere quello delle linee guida o dei protocolli che la scienza medica prescrive in una specifica situazione. Sarà necessario, quindi, chiedersi come si sarebbe comportato un dottore/infermiere/operatore sanitario bravo e competente in una situazione simile e, in presenza di un danno, dovrà essere ricostruito il caso dimostrando che la condotta del medico/sanitario è stata – con elevata e logica probabilità – l’evento che ha scatenato la conseguenza dannosa o che ha provocato l’infezione o che ha determinato una cura non corretta e adeguata della stessa. A questo punto, con l’assistenza di un avvocato esperto in malasanità, potrà essere chiesto il risarcimento dei danni patiti.
La trasmissione delle infezioni da enterobatteri produttori di carbapenemasi avviene sia attraverso l’ambiente circostante e sia attraverso contatto diretto tra un soggetto infetto ed uno sano.
Gli enterobatteri possono essere trasmessi anche quando il paziente infetto non presenta sintomi.
La principale fonte di trasmissione di queste infezioni sono le mani contaminate. La trasmissione del patogeno può avvenire, ad esempio, quando il personale sanitario, dopo aver prestato assistenza al paziente passa ad assistere un altro paziente o tocca degli strumenti senza prima essersi lavato le mani.
L’igiene delle mani è fondamentale per ridurre l’incidenza delle infezioni correlate all’assistenza e per limitare la trasmissione dell’infezione.
Gli enterobatteri possono lasciare il proprio serbatoio, che in questo caso è l’intestino, colonizzare un altro distretto corporeo e provocare altre infezioni; in questo caso, i batteri, colonizzano altri organi e/o tessuti dopo esservi giunti attraverso il sangue.
Gli enterobatteri produttori di carbapenemasi e resistenza agli antibiotici
La resistenza agli antibiotici deriva da una mutazione del materiale genetico degli enterobatteri o dall’acquisizione da altri batteri dei geni di resistenza.
L’abuso della somministrazione di antibiotici fa sì che i microrganismi patogeni sviluppino dei meccanismi di difesa che li rendono sempre meno efficaci.
La maggior parte degli enterobatteri non sono solo resistenti ai carbapenemi ma anche ad altri antibiotici; in questo caso si parla di microrganismi multiresistenti.
Per resistenza si intende la capacità di un microrganismo di resistere, per l’appunto, all’azione di specifici antibiotici, i quali risulteranno quindi inefficaci per il trattamento dell’infezione da questi sostenuta.
Al contrario, si parla di sensibilità, quando un antibiotico è adeguato al trattamento dell’infezione.
La prescrizione di un antibiotico resistente al batterio è generalmente un errore del medico e può provocare conseguenze gravi al paziente che possono sfociare in seri danni: tra questi il danno biologico per la lesione all’integrità psico-fisica del danneggiato (con, nella perizia medico legale, la quantificazione dell’invalidità permanente e temporanea).
Le manifestazioni cliniche delle infezioni da enterobatteri produttori di carbapenemasi
Gli enterobatteri produttori di carbapenemasi possono essere responsabili di diverse infezioni quali:
- infezioni delle vie urinarie: sono le infezioni a carico della vescica (cistite), reni (pielonefrite), ureteri (ureterite) e uretra (uretrite). Le infezioni delle vie urinare del tratto superiore, in particolare la pielonefrite sono le più pericolose in quanto rispetto a quelle del tratto inferiore (uretrite e cistite) in quanto possono comportare un danno renale irreversibile e rendere necessario il ricorso alla dialisi, condizioni debilitante per il paziente. Le infezioni urinarie si manifestano con dolore al basso addome, un bisogno impellente di urinare, dolore durante la minzione (disuria), urina maleodorante o torbida, frequente bisogno di urinare, incapacità di svuotare completamente la vescica. Le infezioni urinare sostenute dagli enterococchi resistenti ai carbapenemi insorge quando questi batteri si spostano dall’ano alla vicina uretra, dalla quale possono risalire alle vie urinarie superiori.
I pazienti maggiormente a rischio di contrarre infezioni delle vie urinarie sono quelli ai quali sono stati posizionati i cateteri vescicali ovvero dei tubi che vengono inseriti attraverso l’uretra fino alla vescica finalizzati all’emissione di urina, la quale viene raccolta in una sacca sterile raccordata al catetere.
Al fine di prevenire l’insorgenza di infezioni urinarie, il professionista sanitario deve utilizzare catetere vescicali sterili e prima di procedere al suo posizionamento deve praticare un’adeguata disinfezione dell’uretra per evitare che eventuali microrganismi vengano convogliati attraverso il posizionamento del catetere alla vescica e alle vie urinarie superiori (rene e ureteri).
Quando l’indicazione del posizionamento del catetere vescicale viene meno questi devono essere rimossi poiché più a lungo rimangono in sede più aumenta il rischio di infezione;
- peritoniti: infiammazione del peritoneo. Il peritoneo è una membrana che riveste la parete dell’addome (peritoneo parietale) ed avvolge gli organi contenuti al suo interno (peritoneo viscerale).
La peritonite può essere primitiva quando non vi è un focolaio infettivo evidente e secondaria quando si instaura in seguito ad un’invasione batterica a partire da un focolaio infettivo a livello del tratto intestinale. La principale causa della peritonite è la perforazione del tratto gastrointestinale condizione che fa sì che i batteri qui presenti colonizzano il peritoneo. Il peritoneo reagisce difendendosi dalle infezioni e dà origine ad un processo infiammatorio.
La peritonite si manifesta con un dolore che può essere locale o diffuso, trafittivo e intenso, con una reazione della parete addominale che determina una contrattura ed un aumento del tono muscolare, febbre, vomito e nausea;
- infezioni delle ferite chirurgiche: sono quelle infezioni che si verificano in seguito ad un intervento chirurgico nella sede che è stata sottoposta ad intervento. Le infezioni delle ferite chirurgiche possono essere superficiali ovvero limitate alla cute o profonde quando interessano gli organi; quest’ultime sono le più pericolose. Le procedure invasive comportano un aumentato rischio di trasmissione di agenti patogeni, condizione che dipende principalmente dalle condizioni del campo operatorio. Il campo operatorio deve essere allestito in maniera sterile e si deve evitare qualsiasi tipo di contaminazione. I sanitari che eseguono l’intervento devono eseguire il lavaggio delle mani e indossare i dispositivi di protezione individuale, in particolare guanti e camice sterile, gli strumenti chirurgici utilizzati devono essere sterili e si deve praticare la disinfezione della cute prima di inciderla.
I segni clinici di infezione delle ferite chirurgiche sono:
febbre, rossore, dolore, edema in corrispondenza della ferita, talvolta possono anche essere presenti delle secrezioni di materiale purulento;
- polmoniti: stato infiammatorio dei tessuti di uno o di entrambi i polmoni che rende difficoltosa la normale funzione respiratoria. I sintomi della polmonite sono: respiro affannoso (dispnea), tosse, mal di testa, febbre, nausea, tosse, malessere generale, espettorato e difficoltà respiratorie;
- sepsi: infezione generalizzata che interessano più organi compromettendone la funzionalità. Non è altro che la risposta infiammatoria dell’organismo ad un processo infettivo che aumenta il rischio di mortalità e morbilità.
In caso di gravi complicanze o morte del paziente, pur potendo generalmente avere diritto ad un risarcimento dei danni verso l’Ospedale, i medici o l’Assicurazione, la principale domanda che i parenti (marito/moglie, partner, convivente, genitori, figlio/figlia, fratello/sorella o gli eredi) si devono fare riguarda il motivo che ha portato all’esito negativo della gestione dell’infezione o al decesso, e se c’erano buone probabilità di guarire o di evitare conseguenze negative. Prima di tutto, quindi, rivolgendosi ad un avvocato malasanità o ad uno studio legale specializzato in risarcimento danni da responsabilità medica, insieme al medico legale, si potrebbe capire cosa sia successo e se ciò sia eventualmente dovuto a responsabilità o colpa medica. In caso di decesso, per capire la causa della morte da infezioni da enterobatteri produttori di carbapenemasi potrebbe essere importante l’autopsia (esame autoptico). Per l’autopsia il medico legale potrà seguire l’esame autoptico quando viene eseguito e, se già fatto, potrà valutare la relazione dell’autopsia.
La prevenzione delle infezioni da enterobatteri produttori di carbapenemasi
La prevenzione è fondamentale per evitare la diffusione delle infezioni da enterobatteri produttori di carbapenemasi, il cui trattamento è difficoltoso a causa della limitata disponibilità di antibiotici efficaci per il loro trattamento.
La prevenzione prevede:
- l’implementazione di un’adeguata igiene delle mani che è indispensabile per limitare la diffusione dei microrganismi patogeni. Il lavaggio delle mani è finalizzato a rimuovere lo sporco e la flora microbica transitoria che è rappresentata da microrganismi che contaminano le mani in seguito al contatto con le persone assistite, con oggetti e strumenti. L’igiene delle mani è quindi fondamentale per ridurre l’incidenza delle infezioni correlate all’assistenza.
- un’accurata igiene dell’ambiente di cura. La sanificazione degli ambienti attorno al paziente e non deve essere eseguita con una certa frequenza.
- l’igiene delle attrezzature utilizzate per l’assistenza. Gli strumenti che vengono utilizzati devono essere sanificati prima e dopo il loro utilizzo in quanto gli strumenti contaminati rappresentano un veicolo per la trasmissione delle infezioni da un paziente sano ad uno infetto
- l’utilizzo delle precauzioni da contatto. Tutti i pazienti devono essere trattati come potenzialmente infetti, devono quindi essere utilizzate le precauzioni standard quando si presta assistenza al paziente.
- l’applicazione di misure di controllo quali la ricerca dei pazienti colonizzati dagli enterobatteri per limitare la diffusione all’interno degli ambienti ospedalieri e assistenziali.
- l’isolamento del paziente infetto: il paziente al quale è stata diagnosticata un’infezione da enterobatteri produttori di carbapenemasi, considerando che il rischio di trasmissione di infezione è elevato, deve essere isolato in una stanza con bagno ad uso esclusivo. La stanza nella quale il paziente si trova in isolamento deve essere contraddistinta dalle altre e dinnanzi alla porta deve essere allestita una zona per la vestizione e la svestizione. Il professionista sanitario che entra nella stanza per prestare assistenza al paziente deve indossare i dispositivi di protezione individuale (camice, calzari, guanti, visiera, mascherina, copricapo). Una volta uscito dalla stanza, il sanitario deve smaltire i dispositivi di protezione indossati negli appositi contenitori, facendo attenzione alla contaminazione ambientale.
Se queste procedure non vengono rispettate è opportuno ricordare che in caso di trasmissione di infezioni nosocomiali infezioni da enterobatteri produttori di carbapenemasi (cioè durante la degenza ospedaliera o durante lo svolgimento di una visita) potrebbe essere possibile chiedere il risarcimento dei danni alla struttura sanitaria che è responsabile della carenza organizzativa o degli sbagli del personale medico (potrebbe sbagliare, confondersi, essere negligente ecc.). Anche in questo caso sarà opportuno rivolgersi ad un avvocato esperto in malasanità.
La diagnosi delle infezioni da enterobatteri produttori di carbapenemasi
Le infezioni devono essere sospettate quando il paziente presenta segni e sintomi attribuibili alle infezioni. La febbre maggiore di 38 è il primo segno che rappresenta il campanello di allarme della sussistenza di un processo infettivo.
Febbre
FOTO INF042
Febbre
In base alla sede dell’infezione la sintomatologia varia ed è più specifica; ad esempio, nel caso di un’infezione delle vie urinare il paziente presenterà disturbi nella minzione mentre avrà difficoltà respiratorie se l’infezione interessa i polmoni.
Alla presenza di manifestazioni cliniche di infezione devono essere eseguiti degli esami per escludere o confermare la presenza di un’infezione e per ricercare il patogeno che l’ha causata.
L’aumento dei globuli bianchi, della proteina C reattiva e della procalcitonina nel sangue sono indice di infezione.
Per ricercare i microrganismi patogeni si eseguono le colture che consistono in un prelievo sterile di sangue (emocoltura), urina (urinocoltura) o espettorato. Il materiale prelevato viene inserito in delle provette con terreno di coltura per microrganismi aerobi e anaerobi.
Per fare diagnosi di infezione sostenuta da enterobatteri produttori di carbapenemasi, dai microrganismi isolati è possibile identificare gli enzimi carbapenemasi.
Alle colture si associa sempre l’antibiogramma ovvero un’analisi che permette di valutare la resistenza e la sensibilità dei microrganismi isolati agli antibiotici. Se ci fosse un errore nell’antibiogramma (errata lettura, errata coltura, dati non esatti, macchinari guasti ecc.) potrebbero sorgere conseguenze gravi che possono essere invalidanti in modo permanente per il paziente, il quale per tutta la vita potrebbe subire le conseguenze della colpa medica o della responsabilità dell’ospedale per il trattamento errato delle infezioni da enterobatteri produttori di carbapenemasi o per la diagnosi ritardata dell’infezione: valutare queste conseguenze è compito del medico legale che determinerà l’eventuale danno subito per permettere all’avvocato esperto in malasanità di chiedere il risarcimento.
Il trattamento delle infezioni da enterobatteri produttori di carbapenemasi
Considerata la multiresistenza degli enterobatteri agli antibiotici, il trattamento delle infezioni da questi sostenuta risulta difficoltoso proprio perché molti antibiotici non sono efficaci.
Quando il paziente presenta una sintomatologia riconducibile ad un quadro infettivo, deve essere iniziata senza ritardo una terapia con antibiotici ad ampio spettro, successivamente l’antibiotico somministrato deve essere sostituto con quello per i quali il microrganismo patogeno è sensibile, come indicato dall’antibiogramma.
La mancata prescrizione del corretto antibiotico potrebbe costituire errore medico: simili omissioni, infatti, potrebbero impedire la diagnosi efficace dell’infezione e la sua cura e potrebbero far sorgere complicanze gravi, e un aggravamento per il pazeinte e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato specializzato in malasanità.
L’infezione da enterobatteri produttori di carbapenemasi ed errori medici
I medici e i professionisti sanitari hanno un ruolo fondamentale nel prevenire la diffusione negli ambienti ospedalieri (reparti di degenza, pronto soccorso, terapia intensiva, sale operatorie) e assistenziali (case di cura, RSA) dei microrganismi patogeni.
La morbilità e la mortalità conseguente ad un’infezione sostenuta da enterobatteri produttori di carbapenemasi risultano essere molto elevate poiché non esiste un approccio terapeutico ottimale considerata la resistenza di questi patogeni a diversi antibiotici.
Gli errori che aumentano il rischio di trasmissione delle infezioni in ospedale e negli ambienti assistenziali sono:
- inosservanza dei protocolli per il controllo e la prevenzione delle infezioni ospedaliere;
- mancata igiene delle mani;
- inappropriata sanificazione degli ambienti;
- mancato isolamento del paziente al quale è stata diagnosticata l’infezione;
- utilizzo di strumenti chirurgici e presidi non sterili;
- posizionamento di catetere vescicali senza rispettare l’asepsi;
- contaminazione del campo operatorio;
- mancata igiene delle attrezzature utilizzate per l’assistenza;
- mancato utilizzo delle precauzioni da contatto;
- uso inappropriato di antibiotici.
Risarcimento dei danni per infezione da enterobatteri produttori di carbapenemasi
In caso di contagio da infezioni L’infezione da enterobatteri produttori di carbapenemasi potrebbero insorgere per i pazienti anche gravi complicanze e relativi danni quali:
- Il danno non patrimoniale all’interno del quale troviamo il danno biologico/il danno biologico (ricompreso nella categoria del danno non patrimoniale) per la lesione all’integrità psico-fisica del danneggiato che è stato infettato per cause nosocomiali (che si calcola nella perizia medico legale attraverso la quantificazione dell’invalidità permanente e temporanea) ma anche gli aspetti morali (ossia le sofferenze) o esistenziali (ad esempio i cambiamenti nello stile di vita o nelle abitudini);
- il danno patrimoniale, ossia danni economici da lucro cessante (ossia il c.d. mancato guadagno) o danno emergente (ossia la spesa economica effettuata direttamente) ma, anche, le spese future. Per il riconoscimento di questa voce di danno sarà opportuno conservare scontrini, fatture, dichiarazioni dei redditi ecc. così da poter effettuare analitiche analisi economiche;
- il danno da perdita parentale nel caso in cui l’azione per il risarcimento da infezione nosocomiale è proposta da un parente (madre, padre, marito, moglie, convivente, partner, figlio/figlia, fratello o sorella) il cui familiare è morto per un caso di malasanità. In questo caso può essere chiesto il rimborso delle spese sostenute per l’assistenza del malato prima del decesso, potrebbe essere risarcita la sofferenza (danno morale) patita nel vedere il parente stare male o, ancora, il danno derivante dal peggioramento delle condizioni di vita di chi è sopravvissuto ma deve far fronte alla perdita.
Il danno potrà anche subire una personalizzazione in relazione, per esempio, all’età, al lavoro del soggetto o all’attività sportiva praticata o i suoi hobbies ma anche in base alle sofferenze morali ed ai cambiamenti occorsi alla sua vita di tutti i giorni.
Come detto è importante sapere che molte voci di danno potranno essere chieste sia dal paziente che dai familiari (moglie/marito/madre/padre/figlio/figlia/sorella/fratello ecc.) ed anche in caso di morte della persona malata. I danni che ciascun parente subisce in prima persona vengono definiti danni iure proprio, perché rientrano direttamente nella sfera giuridica del familiare che ha visto morire il proprio caro. I danni patiti dal defunto, invece, possono essere definiti “indiretti” e vengono chiamati danni iure hereditatis. La modalità di prova e liquidazione delle due tipologie di danno è molto simile ma è determinante sapere che il termine per chiedere il risarcimento dei danni iure proprio è sempre di 5 anni dal decesso, mentre quelli “ereditati” possono essere chiesti entro 5 o 10 anni dalla morte a seconda che l’azione venga esperita contro il medico o contro l’ospedale.