KLEBIASELLA PNEUMONIAE – PRODUTTORE DI CARBAPENEMASI DI TIPO KPC O NDM
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
La klebsiella pneumoniae è uno dei batteri più pericolosi del genere klebsiella; questo batterio provoca delle gravi infezioni ospedaliere che più frequentemente interessano le vie urinarie, l’addome e i polmoni.
L’infezione da klebsiella pneumoniae è una delle infezioni ospedaliere a più alto rischio di mortalità considerata la multiresistenza del batterio ad una vasta varietà di antibiotici che rende quindi difficoltoso il trattamento a causa dell’inefficacia degli antibiotici di debellare il microrganismo patogeno.
Nel caso di errore medico o malasanità o di colpa medica dell’Ospedale risulterà essenziale rivolgersi ad un avvocato o a uno studio legale che si occupino preferibilmente di risarcimento danni per responsabilità e colpa medica così che ci sia una disamina approfondita della documentazione sanitaria che deve essere conservata e consegnata in modo integrale al danneggiato o ai suoi familiari (ad esempio moglie/marito/convivente/partner oppure madre/padre/, figlio/figlia/sorella/fratello o eventualmente eredi nelc caso di morte o decesso per infezione da klebisella pneumoniae).
Laddove la struttura ospedaliera non abbia la documentazione potrebbero essere individuati dei profili di responsabilità, con conseguente obbligo di risarcimento dei danni occorsi al paziente laddove questa sia incompleta e non permetta di comprendere cosa è effettivamente accaduto. È importante sapere, infatti, che le carenze organizzative o di personale o la mancata organizzazione della struttura oppure il mancato rispetto delle procedure di asepsi che provocano le infezioni, sono problemi dell’ospedale che possono provocare casi di malasanità con conseguente obbligo di risarcimento dei danni per la vittima e i suoi familiari.
Insorgenza e diffusione della klebsiella pneumoniae
L’insorgenza e la diffusione di un’infezione ospedaliera, quale quella sostenuta da klebsiella pneumoniae KPC, dipendono dalla qualità dell’assistenza che viene garantita al paziente e dall’osservanza da parte di tutto il personale sanitario dei protocolli per la prevenzione e il controllo delle infezioni ospedaliere.
Devono essere rispettate le buone norme igieniche, l’asepsi e la sterilità e il paziente che ha contratto l’infezione da klebsiella pneumoniae deve essere isolato per evitare l’infezione venga trasmessa anche agli altri pazienti ricoverati in quel reparto.
Quando viene diagnostica un’infezione da klebsiella pneumoniae deve essere iniziato il prima possibile un trattamento adeguato poiché non solo l’infezione è correlata ad un rischio elevato di trasmissibilità agli altri pazienti ma anche di decesso. Risulta essenziale che la diagnosi dell’infezione da klebsiella pneumoniae, oltre ad essere corretta sia tempestiva. Un eventuale errore del medico, dello specialista o del personale dell’Ospedale per mancata o ritardata diagnosi potrebbe portare anche a gravi complicanze o danni da perdita di chance di guarigione o di sopravvivenza per morte del paziente, o per l’accelerazione del decesso, o una perdita di chance di conservare una vita migliore.
La klebsiella poneumoniae produttore di carbapenemasi e infezioni
La klebsiella pneumoniae è uno dei microrganismi compresi dal genere klebsiella ovvero una famiglia di microrganismi che appartengo all’enterobacteriaceae.
Le klebsiella pneumoniae di tipo KPC è sicuramente il batterio più diffuso e più pericoloso della famiglia della klebsiella.
In particolare, la klebsiella pneumoniae, è un batterio gram negativo. I batteri gram negativi sono tutti quelli che se sottoposti alla tecnica gram subiscono una decolorazione, a differenza dei batteri gram positivi che invece rimangono colorati dopo essere stati sottoposti alla colorazione gram.
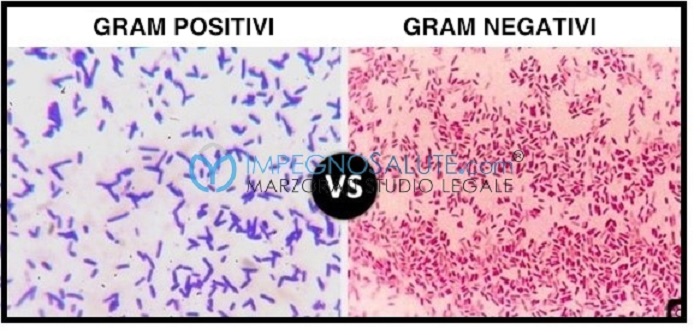
La tecnica gram è quindi una tecnica che prevede la colorazione dei batteri per classificarli in base alle caratteristiche della loro parete cellulare.
La klebsiella pneumoniae di tipo KPC è in grado di produrre degli enzimi chiamati carbapenemasi che sono capaci di inattivare i carbapenemi ovvero degli antibiotici ad ampio spettro. I carbapenemi, quindi, non sono efficaci per il trattamento delle infezioni sostenute dalla klebsiella pneumoniae KPC che produce questi enzimi. Per questo motivo, tali infezioni rappresentano una minaccia sanitaria.
La klebsiella pneumoniae fisiologicamente è presente nella mucosa delle vie polmonari e dell’intestino e in questo caso vengono denominati batteri commensali poiché la loro funzione è quella di produzione e assorbimento dei nutrienti fondamentali e di protezione dai microrganismi patogeni.
La klebsiella pneumoniae può però anche ritrovarsi in altri distretti dell’organismo come microrganismo patogeno che causa quindi dei danni.
La klebsiella pneumoniae produttore di carbapenemasi provoca una o più delle seguenti infezioni:
- infezione delle vie urinarie: possono interessare i reni (pielonefrite), la vescica (cistite), gli ureteri (ureterite) e l’uretra (uretrite). Le infezioni delle vie urinarie si manifestano con difficoltà e dolore durante la minzione (disuria), presenza di tracce di sangue nell’urina, dolore al basso ventre, bisogno di urinare spesso, incapacità di svuotare completamente la vescica con ristagno vescicale dopo la minzione e presenza di urina maleodorante o torbida;
- infezione delle vie respiratorie che comprendono la bronchite acuta (infezione dei bronchi) e la polmonite (infezione degli alveoli). La polmonite è la più grave delle infezioni respiratorie. Gli alveoli sono delle piccole camere di aria che sono presenti all’interno dei polmoni. La funzione degli alveoli polmonari è quella di provvedere agli scambi di ossigeno e anidride carbonica tra il sangue e l’ambiente esterno. La polmonite provoca delle difficoltà respiratorie;
- infezione delle ferite chirurgiche: i microrganismi patogeni possono infettare le ferite chirurgiche. I segni di infezione della ferita chirurgica sono: la fuoriuscita di materiale purulento, rossore, gonfiore e possono anche diventare dolorose. L’infezione della ferita chirurgica può estendersi anche negli strati più profondi e coinvolgere gli organi interni. Le infezioni profonde delle ferite chirurgiche sono più gravi rispetto a quelle superficiali;
- infezione dei dispositivi medici con conseguente infezione del circolo ematico. Anche i cateteri venosi, i cateteri vescicali, i tubi endotracheali, i pacemaker e le protesi possono infettarsi se non viene rispettata l’asepsi. Inoltre, il rischio di infezione dei cateteri venosi, dei cateteri vescicali e dei tubi endotracheali aumenta anche se questi rimangono in sede per lunghi periodi e se non vengono gestiti correttamente;
In caso di gravi complicanze o morte del paziente, pur potendo generalmente avere diritto ad un risarcimento dei danni verso l’Ospedale, i medici o l’Assicurazione, la principale domanda che i parenti (moglie/marito, partner, convivente, genitori, figlio/figlia, fratello/sorella o gli eredi) si devono fare riguarda il motivo che ha portato all’esito negativo del dell’infezione o al decesso, e se c’erano effettive possibilità di guarigione, o di evitare l’evento, comprendendo quindi se ci sia stato un trattamento veloce e corretto dell’infezione nosocomiale da klebsiella pneumoniae.
Prima di tutto, quindi, rivolgendosi ad un avvocato malasanità o ad uno studio legale specializzato in risarcimento danni da responsabilità medica, insieme al medico legale, bisogna indagare cosa sia successo e se ciò sia eventualmente dovuto a responsabilità o colpa medica. In caso di decesso, per capire la causa della morte potrebbe essere importante oltre all’autopsia (esame autoptico) esaminare tutta la documentazione compreso l’antibiogramma, le analisi e gli esami, gli antibiotici prescritti, la cartella clinica e il consenso informato.
Le manifestazioni cliniche più gravi della klebsiella pneumoniae di tipo KPC sono:
- la polmonite che provoca un’infiammazione del tessuto polmonare causando tosse e la produzione di abbondanti secrezioni e, nei casi più gravi, anche ascessi polmonari (cavità piene di pus, circondate da tessuto infiammatorio) ed empiema (presenza di pus tra il polmone e la parete del torace). La polmonite può provocare gravi difficoltà respiratorie per le quali è raccomandata l’intubazione del paziente per garantirgli un’assistenza respiratoria adeguata con ventilazione;
- le infezioni delle vie urinarie che generalmente sono più frequenti nei casi in cui al paziente è stato posizionato un catetere vescicale a permanenza per un tempo prolungato e soprattutto se non è stata rispettata l’asepsi durante il suo posizionamento e la sua gestione; questa condizione è infatti il più importante fattore di rischio per lo sviluppo della batteriuria (presenza di microrganismi patogeni nel sangue).
I fattori di rischio per l’infezione da klebsiella pneumoniae produttrice di carbapenemasi
Le condizioni che predispongo il paziente a contrarre un’infezione da klebsiella pneumoniae possono essere:
- immunodeficienza: la klebsiella pneumoniae è un batterio resistente poiché è in grado di proteggersi, grazie ad una capsula che lo avvolge, dai meccanismi di difesa dell’ospite, quindi, è in grado di infettare con molta facilità i pazienti con delle basse difese Questa condizione lo rende un batterio molto pericoloso e letale;
- presenza di una o più patologie come diabete, tumori, problemi cardiaci e respiratori, presenza di altre infezioni in atto;
- interventi chirurgici;
- ospedalizzazione prolungata: maggiore è il periodo di degenza maggiore è la probabilità di contrarre un’infezione da klebsiella;
- ricovero in terapia intensiva;
- prolungato utilizzo di dispositivi medici invasivi (cateteri vescicali, cateteri venosi, ventilazione meccanica).
Quando si presentano sintomi che possono far sospettare l’insorgenza di un’infezione e vi è una presenza di fattori di rischio il medico e, più in generale, il personale dell’Ospedale devono essere più attenti nella profilassi preventiva e nella prescrizione di esami di controllo e potrebbero purtroppo verificarsi errori medici. L’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della malattia/patologia o per l’errato trattamento della stessa oppure per la prescrizione di antibiotici resistenti o per l’errore nello svolgimento delle emoculture e dell’antibiogramma – deve essere verificata in modo approfondito così come la possibile insorgenza di danni, valutando se questi potessero essere o meno previsti ed evitati.
Come avviene la trasmissione dell’infezione da klebsiella penumoniae produttrice di carbapenemasi
La trasmissione della klebsiella pneumoniae produttrice di carbapenemasi può avvenire tramite contatto con superfici o oggetti contaminati, con le mani degli operatori sanitari ma anche attraverso le feci considerando che il batterio colonizza la mucosa intestinale.
Il rischio di contrarre un’infezione sostenuta da klebsiella pneumoniae produttrice di carbapenemasi aumenta se:
- non viene praticata una corretta igiene delle mani;
- non vengono sanificati gli ambienti;
- i presidi medici non vengono disinfettati e decontaminati dopo che sono stati utilizzati su un paziente;
- i dispositivi medici quali cateteri vescicali, cateteri venosi, materiale per l’intubazione e strumenti chirurgici non sono sterili;
- il paziente infetto non viene isolato;
- un paziente è ricoverato per un lungo periodo in terapia intensiva;
- il paziente è portatore di cateteri venosi e vescicali e non viene rispettata l’asepsi da parte del professionista sanitario per il loro posizionamento e gestione.
È opportuno ricordare che in caso di trasmissione di infezioni nosocomiali klebsiella pneumoniae (cioè durante la degenza ospedaliera o durante lo svolgimento di una visita) potrebbe essere possibile chiedere il risarcimento dei danni all’Ospedale che è responsabile della carenza organizzativa o se il personale medico dovesse commettere degli errori (potrebbe sbagliare, confondersi, essere negligente, non rispettare le procedure ecc.). Anche in questo caso sarà opportuno rivolgersi ad un avvocato esperto in malasanità.
La multiresistenza agli antibiotici della Klebsiella pneumoniae produttrice di carbapenemasi
La pericolosità e letalità della klebsiella pneumoniae è dovuta alla sua multiresistenza agli antibiotici.
La resistenza di un batterio ad un antibiotico indica che l’antibiotico non è efficace per il trattamento dell’infezione. La klebsiella pneumoniae, nel corso del tempo, ha sviluppato una resistenza verso la maggior parte degli antibiotici disponibili, in particolare per gli antibiotici della classe carbapenemi ciò significa che le possibilità di trattamento sono ridotte. È facile intuire, quindi, che una simile patologia deve essere trattata con diligenza e tempestività dai sanitari perché una cura non idonea, sbagliata o non efficace può comportare la mancata guarigione del paziente e, nei casi peggiori, la sua morte. In questi casi il medico legale e l’avvocato esperto in malasanità possono esaminare il caso e comprendere se ci siano state criticità nella gestione del paziente e, conseguentemente, la possibilità di chiedere il risarcimento dei danni.
La klebsiella penumoniae, produce una classe di enzimi noti come carbapenemasi che inattivano gli antibiotici classe carbapenemi.
Al fine di evitare lo sviluppo dell’antibiotico resistenza la prescrizione degli antibiotici deve essere appropriata ad ogni caso clinico e la somministrazione profilattica degli antibiotici per la prevenzione delle infezioni ospedaliere deve avvenire solo quando raccomandato dall’evidenza scientifiche.
La prevenzione delle infezioni da klebsiella pneumoniae produttrice di carbapenemasi
La klebsiella pneumoniae produttrice di carbapenemasi si trasmette attraverso le mani del personale sanitario, oggetti e presidi medici infetti. La prevenzione per le infezioni da klebsiella pneumoniae di tipo KPC prevede:
- l’implementano dell’igiene delle mani. Il lavaggio delle mani è la misura preventiva più importante in grado di contrastare la diffusione dei batteri multi resistenti;
- l’utilizzo dei dispositivi di prevenzione individuale in particolare le precauzioni da contatto: utilizzo di guanti e di camici che devono essere sempre utilizzati quando si presta assistenza al paziente e devono essere cambiati quando si passa da un sito contaminato ad uno pulito;
- i dispositivi di prevenzione devono essere poi riposti nell’apposito contenitore di rifiuti speciali a rischio infettivo. Dopo la rimozione dei guanti deve essere sempre eseguita l’igiene delle mani;
- corretta igiene e sanificazione frequente degli ambienti: l’ambiente che circonda il paziente con infezione da klebsiella pneumoniae di tipo KPC e tutto il materiale presente nella stanza può essere contaminato quindi deve essere eseguita un’igiene ambientale almeno due volte al giorno;
- disinfezione e decontaminazione dei presidi medici e delle attrezzature utilizzate per l’assistenza al paziente;
- utilizzo di dispositivi medici sterili (cateteri venosi, cateteri vescicali, materiale per l’intubazione);
- rispetto dell’asepsi: disinfezione della cute prima del posizionamento del catetere venoso e del meato uretrale prima dell’inserimento del catetere vescicale, disinfezione della cute prima della sua incisione, lavaggio delle mani e utilizzo di dispositivi di protezione individuale, utilizzo di dispositivi medici sterili;
- l’isolamento del paziente che ha contratto l’infezione in stanze singole con bagno o isolamento di due o più pazienti con la stessa infezione da klebsiella pneumoniae nella medesima stanza. Deve essere individuato un professionista dedicato all’assistenza di questi pazienti, il quale deve rigorosamente rispettare le precauzioni da contatto. Quando si entra in stanza per prestare assistenza al paziente devono essere indossati i guanti, il camice, i calzari e la cuffia. All’esterno della stanza deve essere allestito uno spazio per la vestizione e appena all’ingresso della stanza deve essere presente un contenitore per lo smaltimento dei rifiuti speciali a rischio infettivo per smaltire il materiale e i dispositivi infetti. Dentro la stanza deve essere presente il minimo materiale indispensabile poiché a rischio di contaminazione. All’esterno della porta della stanza di isolamento devono essere appesi dei cartelli che indicano l’utilizzo delle precauzioni da contatto prima di entrare;
- programmi di sorveglianza attiva al fine di identificare i pazienti colonizzati da klebsiella pneumoniae produttrice di carbapenemasi e ridurre la diffusione dell’infezione. La sorveglianza prevede l’esecuzione di uno screening con un tampone rettale. Devono essere sottoposti a questo test di screening tutti i contatti di un caso indice ovvero di un paziente al quale è stato diagnosticata per prima l’infezione;
- uso appropriato di antibiotici per ridurre il fenomeno dell’antibiotico resistenza. Gli antibiotici devono essere somministrati come profilassi solo quando raccomandato dalle evidenze scientifiche come prima un intervento chirurgico complesso. L’uso sproporzionato di antibiotici aumenta il rischio che i microrganismi patogeni sviluppino resistenza.
L’eccessiva prescrizione di antibiotici potrebbe costituire errore del medico, degli infermieri o del personale sanitario: simili azioni, infatti, potrebbero impedire la terapia efficace dell’infezione e potrebbero far sorgere complicanze gravi, e un aggravamento per il paziente e, di conseguenza, il diritto a chiedere il risarcimento dei danni con l’intervento di un avvocato specializzato in malasanità.
Le complicanze e decesso da klebsiella pneumoniae produttrice di carbapenemasi
L’infezione da klebsiella pneumoniae produttrice di carbapenemasi è tra le più pericolose delle infezioni ospedaliere poiché ad alto rischio di mortalità, come detto, della resistenza del batterio ad una ampia classe di antibiotici, i carbapenemi.
Le possibilità di trattamento di tale infezione sono infatti limitate e molto spesso, più della metà dei casi, esita nel decesso.
Il paziente che ha contratto un’infezione da klebsiella pneumoniae produttrice di carbapenemasi può sviluppare delle infezioni urinarie e una grave polmonite a rapida insorgenza il cui esito, nonostante la tempestività del trattamento, può essere fatale.
I microrganismi possono anche penetrale nel sangue (batteriemia) e di conseguenza provocare sepsi e shock settico.
La sepsi è una malattia sistemica caratterizzata dalla copresenza di un quadro infettivo e da una compromissione multiorgano conseguente ad una risposta infiammatoria eccessiva dell’organismo per la presenza di microrganismi patogeni nel sangue.
Uno o più organi possono risultarne danneggiati e non saranno più in grado di svolgere la loro funzione.
La sepsi provoca quindi un’insufficienza multiorgano condizione che aumenta notevolmente il rischio di decesso.
I sintomi e i segni dell’infezione da klebsiella pneumoniae
La sintomatologia di infezione da klebsiella pneumoniae cambia in base alla localizzazione dell’infezione, generalmente, ogni infezione si manifesta con febbre, spossatezza, aumento della frequenza cardiaca (tachicardia), malessere generale.
In particolare, se l’infezione riguarda i polmoni i segni e i sintomi di infezione possono essere:
- difficoltà respiratorie;
- dispnea;
- riduzione della saturazione di ossigeno minore di 95%;
- tosse;
- presenza di espettorato;
- aumento della frequenza respiratoria.
Le infezioni delle vie urinarie si manifestano invece con:
- dolore durante la minzione;
- presenza di sangue nelle urine;
- urine torbide o maleodoranti;
- difficoltà ad urinare;
- dolore al basso ventre;
- frequente bisogno di urinare;
- incapacità di svuotare completamente la vescica.
Rivolgersi ad un avvocato esperto in casi di malasanità e risarcimento danni da responsabilità medica può essere determinante per il paziente, il quale avrà la possibilità di essere seguito da un Professionista legale coadiuvato da un medico legale che svolga gli accertamenti diagnostici che portano alla redazione di una perizia medico legale con la relativa quantificazione dei danni subiti.
Le diagnosi e il trattamento delle infezioni da klebsiella pneumoniae
La diagnosi di infezione da klebsiella pneumoniae prevede l’esecuzione di esami colturali che permettono di individuare il microrganismo patogeno responsabile dell’infezione.
Gli esami colturali possono essere eseguiti con un prelievo di sangue o di urine, attraverso un tampone cutaneo o bronco aspirato.
La scelta della sede in cui deve essere eseguito l’esame colturale dipende da dove si sospetta l’infezione; ad esempio, in presenza di segni e sintomi di infezione delle vie urinarie la coltura si esegue su un campione di urina. È fondamentale che i campioni siano raccolti in maniera sterile per evitare qualsiasi tipo di contaminazione e quindi che l’esito dell’esame risulti alterato.
Per poter chiedere il risarcimento dei danni in un caso di malasanità con l’intervento di un avvocato specializzato per infezione da klebsiella pneumoniae è necessario capire se esiste la responsabilità del medico o dell’ospedale.
In particolare dovrà essere verificata l’esistenza di un comportamento colpevole del medico o del personale dell’ospedale, sia esso commissivo (ad esempio un errore durante un intervento che ha provocato l’infezione) oppure omissivo (ad esempio un’omessa diagnosi di infezione o la mancata prescrizione delle emoculture o dell’esame delle urine o di altri accertamenti diagnostici).
Il parametro sul quale valutare la condotta deve essere quello delle linee guida o dei protocolli che la scienza medica prescrive in una specifica situazione. Dovremo, quindi, chiederci come si sarebbe comportato un dottore bravo e competente in un caso simile e cercare di valutare cosa sarebbe successo se ci fosse stato un approccio corretto alla problematica.
Un esame che permette di diagnosticare in maniera precoce la klebsiella pneumoniae resistente ai carbapenemasi (KPC) è il tampone rettale che viene eseguito come esame di screening.
Lo screening è consigliato per tutti i pazienti ricoverati in terapia intensiva, dove il rischio di contrarre il batterio è maggiore, nel reparto di chirurgia dei trapianti, in oncologia ed ematologica e in terapia intensiva cardiologica. Devono essere anche sottoposti a screening i pazienti che sono stati a contatto con un paziente al quale è stata diagnosticata l’infezione sostenuta klebsiella pneumoniae di tipo KPC.
Insieme alle colture è sempre opportuno che venga richiesto anche l’antibiogramma. In caso di positività dell’esame, il batterio che è stato isolato si fa reagire con diversi antibiotici in modo da individuarne la resistenza e la sensibilità.
L’antibiogramma guiderà il medico nella scelta dell’antibiotico più adeguato al trattamento dell’infezione. Gli antibiotici da somministrare sono quelli per i quali il microrganismo patogeno risulta essere sensibile. Se un batterio è resistente ad un antibiotico significa invece che quell’antibiotico non è efficace per trattare quella determinata infezione. In particolare, la klebsiella pneumoniae, presenterà resistenza ai carbapenemi, una classe di antibiotici ad ampio spettro.
In considerazione della multiresistenza della klebsiella pneumoniae di tipo KPC il suo trattamento è difficoltoso.
Quando viene fatta diagnosi di klebsiella pneumoniae, nell’attesa dell’esito dell’antibiogramma, si deve iniziare la terapia in maniera tempestiva, considerato l’alto rischio di mortalità.
Si inizia con la somministrazione di antibiotici ad ampio spettro che sono in grado di debellare un gran numero di batteri; una volta arrivato l’esito dell’antibiogramma, l’antibiotico verrà sostituito con quello più indicato per il trattamento della klebsiella pneumoniae.
Le infezioni da klebsiella pneumoniae produttrice di carbapenemasi ed errori medici
Considerando che la klebsiella pneumoniae produttrice di carbapenemasi è resistente a quasi tutti gli antibiotici a disposizione è difficoltoso trovare una terapia efficace per questo la prevenzione, il controllo dell’infezione e i programmi di sorveglianza in ospedale e in ogni singolo reparto sono fondamentali per ridurre i decessi correlati alla klebsiella pneumoniae di tipo KPC.
La klebsiella pneumoniae di tipo KPC è nota anche come il “batterio killer” per il suo alto tasso di mortalità.
Il contagio e la trasmissione della klebsiella pneumoniae dipendono dalla qualità dell’assistenza che viene erogata, dall’osservanza dei protocolli per il controllo delle infezioni ospedaliere e dalla prevenzione.
L’infezione da klebsiella pneumoniae può essere contratta dal paziente quando vengono commessi uno o più dei seguenti errori:
- inosservanza dell’asepsi;
- utilizzo di presidi medici non sterili;
- mancata igiene delle mani;
- mancato utilizzo dei dispositivi di protezione individuale;
- ricoveri prolungati e inappropriati;
- utilizzo sproporzionato di antibiotico;
- somministrazione della profilassi antibiotica quando non raccomandato.
La trasmissione della klebsiella pneumoniae aumenta quando:
- il paziente con infezione non viene isolato;
- non vengono seguiti i programmi di sorveglianza;
- i pazienti che sono stati a contatto con un paziente al quale è stata rilevata un’infezione da klebsiella pneumoniae di tipo KPC non vengono sottoposti a screening con tampone rettale;
- non viene praticata l’igiene delle mani;
- non viene sanificato frequentemente l’ambiente che circonda il paziente infetto e non vengono decontaminati i presidi medici utilizzati per l’assistenza;
- non vengono smaltiti correttamente i rifiuti ad alto rischio infettivo negli appositi contenitori;
- il professionista sanitario non utilizza le precauzioni da contatto per l’assistenza al paziente.
Risarcimento dei danni da infezione di klebsiella pneumoniae
In caso di malasanità il primo aspetto da considerare è la valutazione dei danni subiti dal paziente e dai suoi familiari. In prima battuta dovrà essere determinato il danno non patrimoniale tramite quantificazione della lesione all’integrità psicologica e fisica del paziente che ha subito l’errore medico che deve essere effettuata con l’aiuto del medico legale sulla base di alcune Tabelle riconosciute nei Tribunali: individuare il danno biologico patito e determinarlo è la parte più importante del processo risarcitorio perché occorre precisione e completezza nella valutazione.
Il danno non patrimoniale potrà considerare anche gli aspetti morali (ossia le sofferenze) o esistenziali (ad esempio i cambiamenti nello stile di vita o nelle abitudini) che hanno colpito maggiormente il malato: esaminare le questioni più soggettive e personali capitate al danneggiato a seguito dell’evento si chiama personalizzazione del danno. Un errore medico, infatti, può provocare diverse conseguenze in base alla persona che lo subisce, per questi motivi sarà importante considerare l’età del danneggiato, l’attività lavorativa o le sue aspirazioni, l’attività sportiva praticata o i suoi hobbies. Queste sfaccettature permetteranno all’avvocato ed al medico legale di quantificare in modo corretto l’importo di danno non patrimoniale subito.
L’altra importante voce di danno solitamente viene risarcita nei casi di malasanità è costituita dai danni patrimoniali. Potrà essere chiesto, ad esempio, il rimborso delle spese sostenute durante la cura, l’assistenza, i costi di viaggio o di soggiorno sia del malato che di un suo eventuale accompagnatore: a tal fine potranno essere utili scontrini della farmacia, ricevute dei costi di alloggio, fatture per visite mediche o per acquisto attrezzature (danno emergente).
Un’altra voce di danno che potrebbe essere utile quantificare è quella relativa alle spese future si dovranno effettuare a causa della lesione subita: in questo caso servirà dare la prova dei costi sostenuti, ad esempio, per comprare una sedia a rotelle, un letto medico o un particolare farmaco o per predisporre assistenza al malato e calcolare una proiezione di quanto queste spese impatteranno negli anni futuri per il rinnovo dell’attrezzatura.
Sarà possibile chiedere anche il risarcimento per i mancati guadagni subiti a causa del peggioramento della salute: producendo le dichiarazioni dei redditi passate si potrà, a titolo esemplificativo, fare una proiezione per dimostrare a quanto ammonteranno le perdite economiche che verranno patite per il peggioramento dello stato di salute del malato (lucro cessante).
Nel caso in cui l’esito della cura dovesse essere infausto e, quindi, il paziente dovesse morire, anche gli eredi (madre, padre, marito, moglie, figlio, figlia, fratello, sorella ecc.) potrebbero agire per chiedere il risarcimento del danno patito dal familiare mentre ancora era in vita (ad esempio per la sofferenza subita, c.d. danni iure hereditatis), del danno per la perdita parentale (variabile in base al grado di parentela, c.d. danni iure proprio) ma anche dei danni patiti direttamente per il dolore provato per la morte di una persona cara o per i peggioramento subito al proprio stile di vita (ad esempio perdite economiche o modifiche drastiche delle proprie abitudini, c.d. danni iure proprio). . La modalità di prova e liquidazione delle due tipologie di danno è molto simile ma è determinante sapere che il termine per chiedere il risarcimento dei danni iure proprio è sempre di 5 anni dal decesso, mentre quelli “ereditati” possono essere chiesti entro 5 o 10 anni dalla morte a seconda che l’azione venga esperita contro il medico o contro l’ospedale.