LA CONDOTTA OSTETRICA IN CASO DI LIQUIDO TINTO AL PARTO
ERRORE MEDICO E RISARCIMENTO DANNI
Al momento della rottura delle acque, che sia durante il travaglio o a dilatazione completa, l’ostetrica deve valutare le caratteristiche del liquido amniotico: quantità, colore, e odore.
Un colore diverso da quello limpido può dipendere da una sofferenza più o meno acuta del feto nel grembo materno e quindi necessita di attenta osservazione da parte dell’intera equipè.
Cos’è il liquido amniotico? A cosa serve? Quali caratteristiche deve avere? Quali problematiche possono insorgere?
Il liquido amniotico è il liquido che si trova all’interno delle membrane amniotiche e che avvolge il neonato fino al momento del parto, in condizioni di fisiologia. Nel primo e nella prima metà del secondo trimestre, esso è prodotto dalla placenta e come scarto dalla pelle fetale dagli apparati respiratorio e urinario.
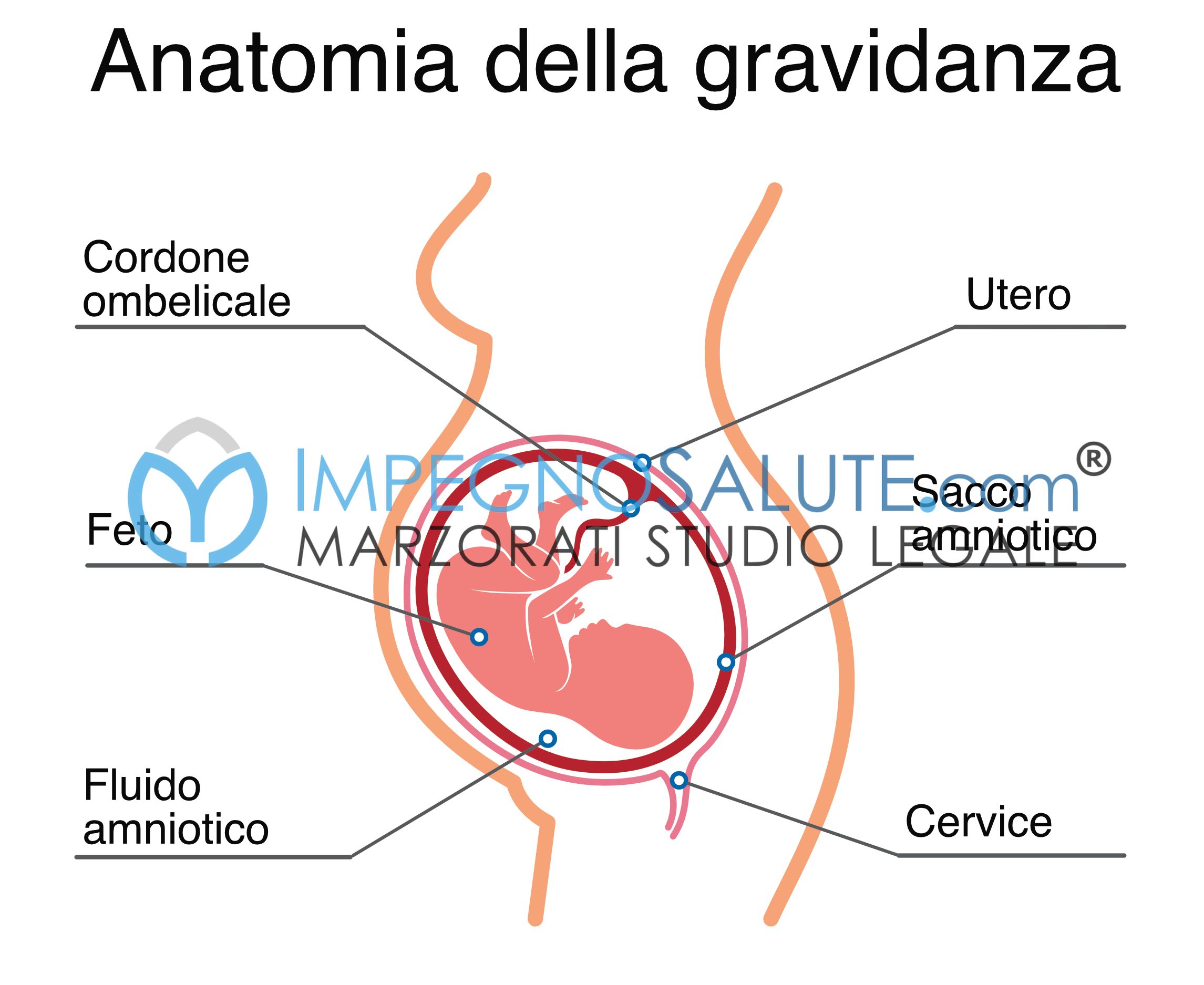
Mentre, dalla seconda metà del secondo e nel terzo trimestre viene prodotto soprattutto dal rene fetale sotto forma di urina.
Il liquido amniotico ha molteplici funzioni:
- funzione protettiva: la quale a sua volta si divide in protezione meccanica, infatti facendo fluttuare il neonato lo protegge da traumi e permette il normale sviluppo muscolo-scheletrico e protezione immunologica, la presenza di lisozimi e anticorpi lo protegge dalle infezioni;
- funzione nutritiva: contiene, tra gli altri, carboidrati, grassi, proteine, acqua e fattori di crescita;
- funzione diagnostica: il prelievo di liquido amniotico (amniocentesi) effettuato tra le 16 e le 18 settimane ci fornisce la mappa cromosomica del neonato.
Il liquido amniotico di norma è limpido e inodore. Quando, invece, presenta una tinta più scura e un aspetto più melmoso (definito “citrino”, Tinto 1 (T1), Tinto 2 (T2), Tinto 3 (T3) in ordine crescente per gravità, cioè colore sempre più scuro e aspetto sempre più viscoso), oltre che un odore sgradevole, è indice di sofferenza fetale.
In particolare, la sofferenza fetale, che nella stragrande maggioranza dei casi è dovuta a un apporto insufficiente di ossigeno, porta ad un rilascio dello sfintere anale del neonato e quindi alla dispersione di meconio nel liquido.
Il rischio maggiore è l’inalazione da parte del neonato del liquido mischiato con il meconio, dato che la mancanza di ossigeno lo porta a compiere gasping in utero, ovvero inspirazioni molto profonde.
Il liquido tinto può causare ostruzione o infezione delle vie aeree o inattivazione del surfactante (sostanza che permette agli alveoli neonatali di rimanere aperti durante i primi respiri) da parte del meconio stesso.
Condotta ostetrica con liquido tinto al parto
Quando l’ostetrica, dopo l’amnioressi o la rottura spontanea delle acque in travaglio o al momento del parto, valuta la presenza di un liquido tinto deve immediatamente applicare il cardiotocografo in continua per valutare il benessere fetale e avvisare sia il ginecologo che il neonatologo.
A questo punto, l’intera équipe, valutando il momento del travaglio (inizio o fine travaglio) e le caratteristiche del liquido (citrino, T1, T2, T3), deciderà se tenere monitorizzata la donna e aspettare che il travaglio faccia il suo corso o velocizzare l’intera situazione.
In particolare, al momento del parto è sempre consigliato che sia presente il neonatologo, figura di riferimento in caso di patologia neonatale, che deve controllare il bambino appena dopo la nascita e decidere se le condizioni sono adatte allo skin to skin o se ha bisogno di un’assistenza ventilatoria.
Il comportamento dell’ostetrica, invece, varia a seconda delle condizioni del neonato al momento della nascita:
A) se il neonato ha un pianto vigoroso, un colorito roseo e un Apgar fisiologico è consigliata solo una lieve aspirazione di naso e bocca, senza stimolarlo inutilmente, dato che in maniera autonoma con il pianto si è adattato alla “situazione patologica”.
Dopodiché sarà il neonatologo a valutare le condizioni del nascituro e decidere del suo decorso post-natale;
B) se il neonato è depresso (ipotonico, non piange, frequenza cardiaca <100) va immediatamente chiamato il neonatologo, non va assolutamente stimolato per evitare che inali meconio e non va ventilato per evitare che l’ossigeno “spinga” il meconio in trachea.
Bensì, deve essere aspirato dall’ostetrica e poi il neonatologo valuterà caso per caso se provvedere all’intubazione endotracheale, in modo da bypassare le basse vie aeree e inalare ossigeno direttamente in trachea; successivamente, sempre dal medico, sarà individuata la migliore terapia che può variare dall’inalazione endotracheale di surfactante artificiale al broncolavaggio alveolare o alla terapia antibiotica.