ROTTURA PREMATURA DELLE MEMBRANE AMNIOCORIALI
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
La rottura delle membrane (detta rottura delle acque) avviene in genere durante il travaglio di parto, solitamente una volta raggiunta la dilatazione completa della cervice uterina, ma può anche presentarsi prima dell’insorgenza delle contrazioni o dopo durante il periodo espulsivo.
Non è raro che la rottura delle acque avvenga prima che inizi il travaglio: questa situazione può presentarsi a termine di gravidanza (PROM) o prima del termine (pPROM).
Entrambi i casi richiedono un’attenzione particolare da parte del medico e dell’ostetrico, ma soprattutto in caso di rottura prematura perché deve essere elaborato un piano terapeutico per ridurre i rischi materno-fetali adatto alle caratteristiche del caso ed alle esigenze personali.
La rottura prematura delle membrane a termine di gravidanza (PROM)
La sigla PROM è di derivazione inglese e indica la Premature rupture of membranes, cioè la rottura prematura delle membrane, fuori travaglio e a termine di gravidanza, ovvero dopo le 37 settimane di gestazione.
La rottura prematura delle membrane a termine è un evento piuttosto frequente, che si verifica in circa il 15% delle gravidanze a termine; di queste, circa il 70% ha un esordio del travaglio di parto entro 24 ore.
Il principale rischio legato alla rottura prematura delle membrane è quello infettivo, perché il feto non riceve più la protezione delle membrane e del liquido amniotico e la possibilità di una trasmissione di batteri per via verticale, ovvero dall’ambiente vaginale materno e quello intrauterino, è maggiore.
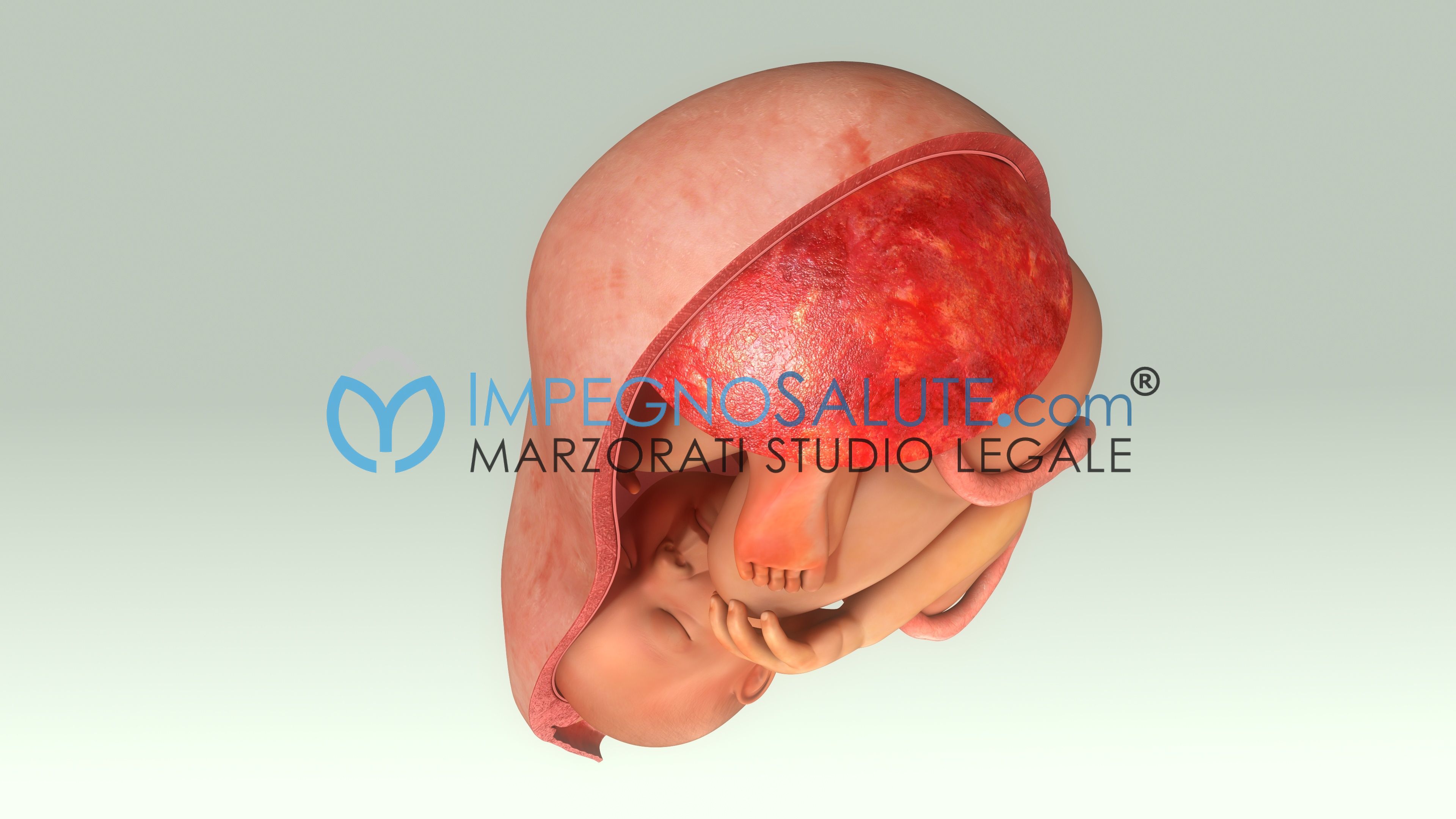
Le linee guida indicano la possibilità di attendere per 24 ore l’insorgenza spontanea del travaglio di parto, dopo questo termine suggeriscono un’induzione farmacologica del travaglio per ridurre il rischio di infezioni legato a una persistenza della condizione di rottura prematura delle membrane.
Un altro rischio, seppur minore, della rottura prematura delle membrane è il prolasso o la compressione del funicolo ombelicale. Con lo svuotamento dell’ambiente intramniotico dal liquido, il cordone del bambino può frapporsi tra il corpo fetale e il canale da parto, determinando una compressione che impedisce il passaggio della circolazione sanguigna.
Questa condizione è estremamente pericolosa e richiede un intervento immediato, ma se la rottura delle membrane non avviene già in ambiente ospedaliero la tempestività d’azione è ostacolata. Fortunatamente la bassa incidenza di questa condizione consente alle donne che vanno incontro a una PROM di rimanere tranquille a questo proposito.
Quali sono i fattori di rischio che possono comportare una rottura prematura delle membrane
I fattori che espongano maggiormente una donna alla possibilità di incorrere in una rottura prematura delle acque sono tutti quelli che possono provocare una fragilità delle membrane.
Lo spessore delle membrane amniocoriali diminuisce con il progredire della gestazione; una donna a 40 settimane di gravidanza avrà una maggiore fragilità delle membrane rispetto ad una donna che ha appena raggiunto il termine di gravidanza.
Questa fragilità può anche essere indotta da altri fattori, come ad esempio un’infezione o l’abitudine della donna al fumo di sigaretta, ma molto spesso la PROM di presenta senza una causa evidente o un fattore di rischio riconosciuto che ne aumenti la possibilità.
I principali fattori di rischio per la rottura delle membrane fuori travaglio sono:
- precedente rottura prematura delle membrane o pregresso parto prematuro;
- infezione;
- gravidanza gemellare;
- polidramnios (aumentato volume del liquido amniotico);
- trauma;
- abitudine al fumo;
- consumo di sostanze stupefacenti.
Se hai bisogno di assistenza legale per ottenere il risarcimento dei danni
Quali sono i sintomi e come procedere alla diagnosi in caso di rottura prematura delle membrane
La rottura delle membrane amniocoriali in genere si presenta con la copiosa perdita di liquido dalla vagina e difficilmente viene confusa con altro o non riconosciuta.
Talvolta la rottura può avvenire nella parte superiore delle membrane invece che nel polo inferiore come generalmente accade, manifestandosi con piccole e frequenti perdite di liquido amniotico.
A causa della sua manifestazione meno palese, la rottura “alta” delle membrane può essere non riconosciuta o confusa con fughe d’urina, con il rischio di una rottura prematura delle membrane prolungata.
Generalmente il liquido amniotico si presenta con un aspetto limpido e trasparente, talvolta striato di sangue o con una colorazione rosata (una lieve presenza ematica è un segno del tutto normale) oppure può avere un aspetto più scuro, verdastro o nerastro, che avviene quando vi è un’emissione di meconio da parte del feto, una caratteristica che può indicare uno stato di sofferenza fetale.
È opportuno che la gestante che arriva a termine di gravidanza venga informata su come riconoscere una rottura delle membrane e come osservare se il liquido amniotico è limpido o tinto di meconio.
La gestante deve anche essere informata che in questo secondo caso è opportuno dirigersi rapidamente presso un presidio ospedaliero, per ricevere una pronta assistenza.
Il medico che riceve la donna con sospetta rottura prematura delle membrane esegue una visita, per assicurarsi che sia effettivamente avvenuta una rottura delle membrane.
La diagnosi di rottura prematura delle membrane avviene tramite l’osservazione di scolo di liquido amniotico dai genitali, eventualmente tramite l’utilizzo di uno speculum sterile se la semplice osservazione non è sufficiente a stabilire la diagnosi.
Nei casi di forte dubbio si può eseguire un test per riconoscere la rottura prematura delle membrane che analizza alcune sostanze presenti nel liquido amniotico.
Come procedere al trattamento in caso di rottura prematura delle membrane
Il trattamento della rottura prematura delle membrane prevede generalmente un’attesa di 24 ore per offrire alla donna la possibilità di una spontanea insorgenza del travaglio di parto.
Durante questo periodo di tempo è opportuno limitare le visite vaginali allo stretto necessario, per evitare di condurre i batteri verso l’ambiente fetale, che non è più protetto dalla presenza di membrane.
Nel caso il tampone vagino-rettale per lo Streptococco Beta-emolitico di gruppo B, che viene in genere proposto alle donne tra le 35 e le 37 settimane di gestazione, avesse dato esito positivo è raccomandata la somministrazione della terapia antibiotica dal momento della rottura delle membrane fino al parto, per ridurre il rischio di infezione fetale.
La profilassi antibiotica risulta efficace se somministrata nel rispetto delle tempistiche della posologia e almeno 4 ore prima della nascita, altrimenti l’effetto protettivo è solo parziale. Nel caso la donna non avesse eseguito il tampone per lo Streptococco di gruppo B o il risultato non fosse ancora disponibile, è raccomandato di somministrare la terapia antibiotica solo in caso di rottura delle membrane amniocoriali persistente da oltre 18 ore o in presenza di iperpiressia materna (febbre superiore a 38° C) oppure se si manifestano altri sintomi di corionamniotite.
Dopo 24 ore, viene proposto alla donna l’induzione farmacologica del travaglio di parto, per ridurre le complicanze legate al rischio infettivo.
La donna deve essere informata dei vantaggi e svantaggi di questa procedura; inoltre il medico le deve spiegare in cosa consistono le diverse metodiche di induzione, illustrando quale procedura sia più adatta al caso.
La donna deve anche essere informata della possibilità che l’induzione richieda tempistiche lunghe dall’inizio della procedura all’insorgenza del travaglio di parto e che è possibile dover ricorrere al taglio cesareo in caso di fallimento dell’induzione.
Se la donna rifiuta l’induzione del travaglio di parto a favore di una condotta di attesa va comunque proposta la possibilità di rimanere in regime di ricovero ospedaliero affinché le sue condizioni di salute e quelle del bambino vengano monitorate.
Il 95% delle donne con rottura prematura delle membrane entra spontaneamente in travaglio dopo 72 ore dalla rottura delle membrane.
È indicata una rilevazione della temperatura corporea ogni 4 ore per escludere la presenza di sintomi di infezione.
La donna deve essere educata su come valutare le perdite di liquido amniotico e va informata sul fatto che è necessario riferire se vi è un’alterazione del colore o odore del liquido.
La donna deve anche sapere che la presenza di movimenti attivi da parte del feto è segno di benessere del bambino e che se avviene una riduzione o un arresto dei movimenti è opportuno rivolgersi al presidio ospedaliero.
Il neonato di una donna che ha avuto una rottura prematura delle membrane prolungata deve essere osservato regolarmente per le sue prime 24 ore di vita, a causa del maggiore rischio di infezioni neonatali che si presenta in questo caso.
È opportuno monitorare la temperatura corporea del bambino, la frequenza cardiaca, la frequenza respiratoria e la presenza di anomalie nella ventilazione spontanea, come i rientramenti intercostali o la cianosi. Se non sono presenti segni di infezione non è necessario somministrare una terapia antibiotica.
La rottura prematura e pretermine delle membrane (pPROM)
Quando la rottura delle membrane avviene prima delle 37 settimane di età gestazionale prende il nome di rottura prematura e pretermine delle membrane, indicata dalla sigla pPROM (preterm Premature rupture of membranes).
La rottura prematura delle membrane amniocoriali prima delle 37 settimane di gestazione si verifica in circa l’1-3% di tutte le gravidanze; solo in rari casi (0,7%) questo si verifica prima delle 26 settimane di età gestazionale.
I rischi principali della rottura prematura e pretermine delle membrane sono il rischio infettivo e il rischio di parto pretermine.
In particolare, tra tutti i parti pretermine, il 40% di questi è correlato a una condizione di rottura prematura e pretermine delle membrane. Come per la rottura prematura delle membrane, anche in caso di rottura prematura e pretermine delle membrane un’eventualità rara ma presente è quella del prolasso del funicolo ombelicale.
Questa grave complicanza si verifica maggiormente in caso di prematurità, perché a causa delle minori dimensioni del feto e della posizione podalica più frequentemente assunta da feti di bassa epoca gestazionale.
Quali sono i fattori di rischio che possono comportare una rottura prematura e pretermine delle membrane
I fattori di rischio per una rottura delle membrane prematura e pretermine sono in buona parte in comune con i fattori di rischio per PROM e per parto prematuro.
I principali sono:
- precedente parto prematuro;
- precedente rottura prematura e pretermine delle membrane (in particolare se avvenuta prima delle 28 settimane gestazionali);
- infezione intramniotica o corionamniotite;
- vaginosi batterica o malattia sessualmente trasmessa;
- precedente conizzazione o intervento al collo dell’utero;
- gravidanza gemellare;
- raccorciamento del collo dell’utero;
- trauma;
- fumo di sigaretta;
- utilizzo di sostanze stupefacenti.
Come avviene in caso di parto prematuro, tutti gli eventi che possono influire sul collo dell’utero o ne modificano la morfologia aumentano il rischio di rottura prematura e pretermine delle membrane (esempio precedente trauma alla cervice uterina o diagnosi di un raccorciamento del collo dell’utero).
Anche tutti i fattori di tipo infettivo possono essere coinvolti nella rottura prematura e pretermine delle membrane perché provocano un indebolimento delle membrane amniocoriali.
Quali sono i sintomi e come procedere alla diagnosi in caso di rottura prematura e pretermine delle membrane
I sintomi della rottura delle membrane prematura e pretermine son gli stessi della PROM, cioè l’evidente perdita di liquido amniotico dai genitali o la sensazione di piccole e frequenti perdite liquide.
La diagnosi si effettua con l’osservazione da parte del medico dello scolo di liquido amniotico e in caso di dubbio viene utilizzato uno speculum sterile per facilitare il controllo. In presenza di membrane rotte è opportuno ridurre al minimo le visite vaginali per diminuire il rischio infettivo e se necessario effettuarle solo con guanti e materiali sterili.
In caso di dubbia rottura delle membrane sono disponibili dei test basati sulla ricerca delle proteine presenti nel liquido amniotico che possono aiutare a porre la diagnosi.
Un’ecografia viene spesso proposta per valutare la quantità di liquido rimanente in utero e osservare la posizione e la morfologia del feto, una valutazione della presentazione fetale (cefalica, podalica, o altre posizioni), dell’inserzione placentare (la localizzazione della placenta), la stima del peso del feto e la presenza di anomalie malformative consentono una più accurata valutazione dei rischi al fine di proporre il trattamento più efficace.
L’esecuzione di una cervicometria, ovvero la misurazione per via ecografica della lunghezza della cervice uterina, offre la possibilità di stimare il rischio di un parto prematuro (una maggiore lunghezza della cervice è correlata a un maggiore tempo di latenza prima del parto e a una minore incidenza di infezioni del feto).
La valutazione del benessere fetale tramite tracciato cardiotocografico consente di diagnosticare i casi in cui vi è una sofferenza fetale data da una compressione del funicolo ombelicale o da un’infezione delle membrane; inoltre il tracciato cardiotocografico permette l’osservazione della presenza di attività contrattile uterina.
L’esecuzione di un’urinocoltura permette di individuare i casi con infezione delle vie urinarie in corso (quindi a maggiore rischio infettivo per il feto) e di proporre la terapia antibiotica più efficace.
Come procedere al trattamento in caso di rottura prematura e pretermine delle membrane
In caso di rottura delle membrane prematura e pretermine deve essere proposta alla donna il ricovero ospedaliero. La profilassi antibiotica è raccomandata per tutti i casi di rottura premature delle membrane prima delle 37 settimane di età gestazionale.
È stato dimostrato che l’uso di antibiotici in caso di rottura delle membrane prematura e pretermine riduce l’incidenza di corionamniosite e sepsi fetale.
Secondo alcuni studi l’antibiotico riduce anche le nascite nei successivi sette giorni dalla rottura delle membrane prematura e pretermine.
È consigliata la somministrazione di un antibiotico per un massimo di 7-10 giorni o fino al momento del parto; la scelta del farmaco si deve limitare agli antibiotici con comprovata sicurezza per il feto, considerando anche la presenza di allergie materne note.
In caso di età gestazionale superiore a 34 settimane viene in genere suggerito il parto, poiché una condotta di attesa potrebbe esporre il feto ad un maggiore rischio rispetto a quello di una nascita pretermine.
Per le epoche gestazionali minori, la nascita prematura potrebbe portare delle complicanze molto gravi al neonato e in genere si propone una condotta di attesa al fine di prolungare il più possibile la gestazione eccetto in presenza di sofferenza fetale, che può rappresentare un’indicazione al parto.
Ogni caso clinico va valutato con molta attenzione e i benefici e rischi attesi dalle differenti proposte terapeutiche vanno pesati con attenzione; i genitori del bambino devono essere informati con precisione poiché a loro spetta la decisione finale sull’approccio terapeutico da intraprendere.
La somministrazione di tocolitici (ovvero farmaci che contrastano le contrazioni) in presenza di attività contrattile uterina, non è associata ad una riduzione dei parti prematuri; alcuni studi suggeriscono di utilizzare i tocolitici per ritardare il parto di qualche giorno e consentire l’esecuzione della profilassi corticosteroidea per la maturazione polmonare, ma la scelta di proporre tali farmaci deve essere valutata con attenzione dal medico in base al caso clinico.
L’esecuzione di un’amniocentesi al fine di individuare la presenza di microrganismi patogeni nel liquido amniotico è ancora discussa; questa metodica potrebbe permettere di valutare il rischio di sepsi neonatale e gravi anomalie congenite, ma non sono stati rilevati evidenti benefici da questo intervento.
La profilassi corticosteroidea deve essere proposta a tutte le donne con rottura delle membrane prematura e pretermine al fine di ridurre la complicanze respiratorie del bambino alla nascita.
L’efficacia della profilassi corticosteroidea è stata dimostrata per le età gestazionali comprese tra le 26 e le 34 settimane, ma alcuni studi evidenziano migliore outcome neonatali anche per le epoche gestazionali minori, a partire dalle 23 settimane.
La profilassi per la maturazione polmonare consiste nella somministrazione alla madre di due dosi di corticosteroidi intramuscolari, a distanza di 24 ore l’una dall’altra. L’efficacia terapeutica si raggiunge se il parto avviene oltre le 48 ore dalla prima dose. I corticosteroidi incrementano lo sviluppo dei polmoni del bambino e aumentano la produzione di surfactante, riducendo il rischio di distress respiratorio alla nascita.
In caso di condotta di attesa, la donna deve essere informata su come controllare le perdite di liquido amniotico, dal momento che un’alterazione nel colore o nell’odore può indicare una sofferenza fetale o un’infezione in corso. Un controllo della temperatura corporea e della frequenza cardiaca materna, unita a un’auscultazione dell’attività cardiaca fetale, permettono di valutare l’insorgenza di infezioni.
Anche in caso di rottura delle membrane prematura e pretermine il parto per via vaginale è da preferire sul taglio cesareo, se non sono presenti altre indicazioni all’esecuzione dell’intervento chirurgico.
Altri Articoli di Parto e Travaglio
- PARTO E TRAVAGLIO
- PARTO GEMELLARE E MULTIPLO
- EPISIOTOMIA
- ISTERECTOMIA
- PROLASSO DI FUNICOLO, CORDONE OMBELICALE AVVOLTO ATTORNO AL COLLO
- MANOVRA DI KRISTELLER
- GRAVIDANZA IN ETÀ AVANZATA
- GRAVIDANZA PROTRATTA
- LESIONI DA PARTO DE NEONATO
- POSIZIONE FETALE ANOMALA
- LIQUIDO TINTO
- CLAMPAGGIO
- GIRI NEL CORDONE OMBELICALE
- PARTO PODALICO
- LACERAZIONI ANO RETTALI
- DISTACCO PLACENTA
- EMORRAGIA POST PARTUM
- INDUZIONE DEL TRAVAGLIO
- LESIONI DEL PLESSO BRACHIALE
- MECONIO
- PARTO PREMATURO
- ROTTURA DELLE ACQUE
- PROBLEMI RESPIRATORI DEL NEONATO
- LA DISTOCIA DI SPALLA
- PARTO CESAREO
- PLACENTA PREVIA
- DISTOCIA DI SPALLA
- EMORRAGIA CEREBRALE NEL NEONATO
- MACROSOMIA FETALE
- TRAVAGLIO DI PARTO PROLUNGATO
- FORCIPE E VENTOSA OSTETRICA
- TRAVAGLIO DI PARTO
- SOFFERENZA FETALE
- ROTTURA D’UTERO
- ANESTESIA e ANALGESIA IN TRAVAGLIO DI PARTO
- MORTE PERINATALE
- FARMACI IN OSTETRICIA
- LA MORTE MATERNA
- DIVERSE DEFINIZIONI DI PARTO
- PRESENTAZIONE DI FACCIA DEL FETO
- ROTTURA PREMATURA DELLE MEMBRANE AMNIOCORIALI
- PARTO PRETERMINE IN CASO DI GRAVIDANZA MULTIPLA
- LESIONI DEL PLESSO BRACHIALE DURANTE IL PARTO
- TRACCIATO CARDIOTOCOGRAFICO IN TRAVAGLIO
- POSIZIONE ANOMALA DEL FETO
© Avv. Andrea Marzorati – Vietata la riproduzione anche parziale (tutti i contenuti sono protetti dal diritto d’autore)


