LA CORIONAMNIOTITE
ERRORE MEDICO E RISARCIMENTO DANNI
Il termine corionamniotite è usato per descrivere uno stato infettivo che può avere cause differenti, che coinvolge l’amnios (la membrana che avvolge il feto internamente a contatto con il liquido amniotico) e il corion (la membrana esterna all’amnios che si trova a contatto con le pareti uterine).
La corionamniotite è una condizione che si presenta abbastanza frequentemente in gravidanza, ma che va trattata con attenzione perché se trascurata può avere esiti gravi sulla salute del bambino, principalmente aumentando il rischio di parto prematuro.
Infatti, la corionamniotite è una delle più frequenti cause di nascita pretermine, inoltre la presenza di un’infezione intramniotica può peggiorare lo stato di salute del neonato prematuro, già di per sé più instabile rispetto al quello di un nato a termine di gravidanza
Pertanto, è fondamentale che la patologia venga diagnosticata rapidamente alla comparsa dei sintomi e che vengano impiegati i mezzi terapeutici necessari per curare l’infezione e ridurre la possibilità che il bambino nasca prima del termine.
Quali sono le cause della corionamniotite
Questa patologia è generalmente causata dalla risalita di un batterio dalla vagina verso il collo dell’utero, che colonizza lo spazio intramniotico dando origine all’infezione; questa situazione si verifica più frequentemente in presenza di rottura delle membrane (la cosiddetta rottura delle acque), ma può verificarsi anche con le membrane integre, in particolare dopo le 22 settimane di età gestazionale.
Altre vie d’infezione comprendono quella transplacentare, la via retrograda dovuta a una migrazione dei microorganismi dalla cavità addominale attraverso le tube e l’infezione correlata all’esecuzione di procedure mediche, quali amniocentesi e villocentesi.
In genere la corionamniotite ha inizio con un’alterazione della flora batterica vaginale, a cui segue una migrazione degli agenti patogeni per via transcervicale, fino a raggiungere l’utero; a questo punto l’infezione si diffonde attraverso il corion e l’amnios arrivando a coinvolgere il liquido amniotico.
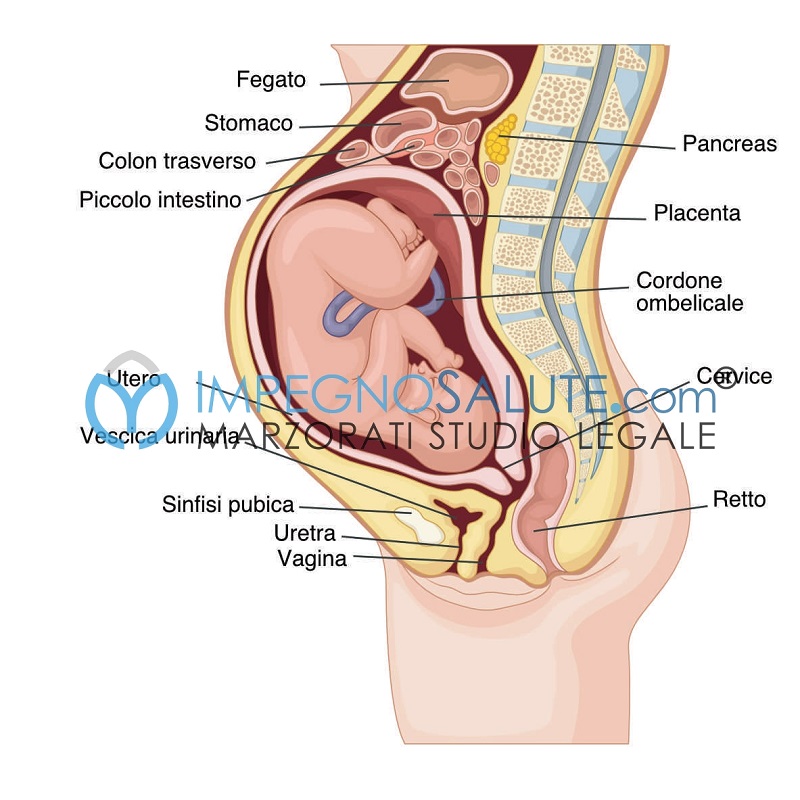
La patologia colpisce il feto quando questi ingerisce il liquido amniotico e gli agenti patogeni contenuti in esso contraendo l’infezione.
Gli agenti patogeni più frequentemente coinvolti nei casi di corionamniotite sono lo Streptococco di Gruppo B, l’Ureaplasma urealyticum, il Mycoplasma hominis, la Gardnerella vaginalis, l’Escherichia Coli e la Candida albicans. Tutti questi microrganismi si trovano piuttosto frequentemente nell’apparato genitale femminile, ma se colonizzano l’ambiente intrauterino possono essere estremamente pericolosi per il decorso della gestazione
Fattori di rischio della corionamniotite
I fattori di rischio per corionamniotite sono differenti e spesso coesistono tra loro:
- infezioni batteriche materne del tratto genitourinario;
- prolungata rottura delle membrane amniocoriali (superiore a 18 ore);
- immunodepressione materna in gravidanza;
- esplorazioni vaginali eccessivamente frequenti;
- positività per malattie a trasmissione sessuale;
- abuso di alcool e droghe e abitudine al fumo in gravidanza;
- travaglio prolungato (oltre 24 ore);
- incontinenza cervicale;
- induzione del travaglio di parto con prostaglandine.
La presenza di infezione materna, come in caso di vaginosi batterica, infezione alle vie urinarie o malattia a trasmissione sessuale, sono spesso causa di un parto pretermine; al contrario il travaglio prolungato è più frequentemente presente nelle gravidanze a termine.
Complicanze causate dalla corionamniotite
Come è stato indicato precedentemente, la complicanza principale correlata alla corionamniotite è il parto prematuro, ma l’infezione può essere causa di altri eventi avversi che possono manifestarsi in epoca intrauterina o dopo la nascita del bambino.
Le complicanze fetali e neonatali più frequenti legate a questa condizione sono:
- parto prematuro;
- restrizione della crescita intrauterina (IUGR);
- rottura prematura delle membrane amniocoriali (rottura delle acque);
- ipossia fetale;
- patologie respiratorie neonatali;
- paralisi cerebrale;
- leucomalacia periventricolare;
- emorragia intraventricolare;
- enterocolite necrotizzante;
- sepsi neonatale;
- morte endouterina o decesso neonatale.
Inoltre, la corionamniotite può anche rappresentare un pericolo per la salute materna, in particolare può aumentare il rischio di:
- emorragia del postpartum;
- endometrite;
- sepsi;
- taglio cesareo.
Quali sono i sintomi della corionamniotite
La corionamniotite è spesso asintomatica e i sintomi sono per lo più aspecifici, rendendo più complicato effettuare una diagnosi; generalmente si considera un’indicazione a iniziare una terapia in presenza di iperpiressia (presenza di febbre materna oltre i 38° C) e altri due dei seguenti sintomi:
- aumento del battito cardiaco materno (oltre i 100 battiti al minuto);
- aumento del battito cardiaco fetale (oltre i 160 battiti al minuto);
- leucocitosi (cioè un aumento dei globuli bianchi nel sangue);
- positività ai markers infiammatori;
- perdite purulente e di odore sgradevole;
- dolorabilità uterina;
- utero eccessivamente morbido alla palpazione.
La diagnosi della corionamniotite
La diagnosi di corionamniotite avviene tramite l’analisi di un campione di liquido amniotico con coltura microbiologica. Il campione può essere prelevato con l’amniocentesi o alla rottura delle membrane, ma considerati i rischi dell’esame si preferisce spesso affidarsi sulla sintomatologia clinica per porre la diagnosi.
A seguito del parto può essere analizzata la placenta e gli annessi fetali per confermare un’ipotesi diagnostica di corionamniotite o per individuare l’agente patogeno che ne è stato la causa.
Il tampone vaginale o rettale permette di identificare la presenza di microrganismi patogeni a livello del tratto genito-urinario materno prima che questi possano causare un’infezione intrauterina ma questo esame va riservato ai casi sospetti.
In ogni caso un tampone vagino-rettale è raccomandato a tutto le donne a tra le 35 e le 37 settimane di gestazione per identificare la presenza di Streptococco di gruppo B, agente patogeno responsabile di una larga percentuale di infezioni fetali o neonatali.
La terapia della corionamniotite
La terapia raccomandata in caso di corionamniotite è la terapia antibiotica, che va somministrata secondo uno schema terapeutico preciso e puntuale per ridurre il rischio materno e fetale.
La terapia antibiotica è raccomandata anche in caso di rottura prematura e pretermine delle membrane, cioè quando le acque si rompono prima del termine della gravidanza, per consentire il prolungamento della gestazione il più possibile e ridurre la possibilità di un’infezione fetale.
In presenza di sintomi clinici di corionmniotite in gravidanza pretermine è consigliata di somministrare insieme alla terapia antibiotica anche la profilassi per indurre la maturazione polmonare e ridurre i rischi legati alla prematurità, nel caso l’infezione causasse una nascita pretermine. La somministrazione di paracetamolo è consigliata per ridurre la sintomatologia dolorosa materna e abbassare la febbre.
È importante che con la diagnosi di infezione venga aumentato il monitoraggio fetale, per valutare il benessere del bambino in maniera frequente e considerare la necessità di modificare la terapia.
In caso la corionamniotite risultasse severa con elevati rischi per madre e feto può essere presa in considerazione l’induzione del parto, in particolare se la gravidanza è a termine e non vi sono rischi legati alla nascita prematura del bambino; in caso di gravidanza pretermine va valutata attentamente la situazione clinica, bilanciando i rischi della prosecuzione della gravidanza in presenza dell’infezione fetale e i rischi legati alla prematurità.
Va ricordato che un’infezione intramniotica non è un’indicazione all’esecuzione di un taglio cesareo e che quindi l’intervento chirurgico non va proposto in maniera routinaria alle donne con diagnosi di corionamniotite, ma in assenza di indicazione ostetrica per taglio cesareo va comunque preferito il parto per via vaginale; tuttavia bisogna ricordare che l’infezione può causare anomalie nel decorso del travaglio e aumentare la possibilità di dover eseguire un taglio cesareo.