ANESTESIA/ANALGESIA IN TRAVAGLIO DI PARTO
ERRORE MEDICO E RISARCIMENTO DANNI
Il dolore del travaglio di parto e l’importanza della fisiologia
Il dolore del travaglio di parto e del parto è un dolore dinamico e viene avvertito dalla donna in punti diversi e in maniera diversa in base alla fase del travaglio in cui la donna si trova.
Inizialmente il dolore è localizzato e riferito dalla donna a livello della sinfisi pubica e dell’ombelico e successivamente si estende a livello dell’inguine, dell’osso sacro e del coccige.
Come si differenzia il dolore durante le fasi del travaglio di parto
Il dolore varia da donna a donna e da parto a parto in virtù anche alla soglia del dolore che ciascuna donna possiede e al grado di sopportazione del dolore stesso. Ad ogni modo, il dolore del travaglio di parto è amplificato dall’ansia e dalla paura che una donna ha durante il travaglio di parto o è la paura del dolore che alimenta il dolore stesso.
Il dolore è viscerale durante il primo stadio del travaglio di parto (periodo prodromico e periodo dilatante) ed è attributo allo stiramento delle fibre muscolati dell’utero, alla dilatazione della cervice uterina e allo stiramento del segmento uterino inferiore (SUI) durante le contrazioni.
Il dolore del primo stadio, anche se è viscerale, viene avvertito a livello del basso ventre, appena al di sopra del pube. Il dolore si irradia pure nella regione lombare.
Durante il secondo stadio del travaglio di parto (periodo espulsivo) il dolore è invece somatico ed è dovuto alla trazione del perineo, allo stiramento della vescica, uretra e retto e alla tensione dei legamenti, della fascia e dei muscoli pelvici da parte del feto che progredisce lungo il canale del parto.
Il dolore del secondo stadio del travaglio di parto riguarda anche le possibili lacerazioni a carico del canale del parto le quali possono verificarsi spontaneamente quando la sollecitazione dei tessuti materni supera la loro capacità di resistenza.
Il dolore delle contrazioni uterine comporta iperventilazione materna. Per iperventilazione si intende una serie frequente di atti respiratori che provoca un minor flusso di sangue ricco di ossigeno al feto il quale, se poco ossigenato, va incontro a sofferenza.
In presenza di contrazioni uterine dolorose deve essere suggerito alle donne di fare dei respiri lenti e profondi in modo da garantire al feto l’adeguato apporto di ossigeno.
Quando le fibrocellule della muscolatura uterina si contraggono vengono occlusi, in maniera più o meno intensa, i vasi della placenta i quali sono responsabili del trasporto di nutrienti e di sangue ossigenato dal distretto materno a quello fetale per cui se questo flusso viene alterato il feto non riceve abbastanza ossigeno.
Quale ruolo hanno gli ormoni nel travaglio di parto
L’utero si contrae in seguito al rilascio dell’ormone ossitocina da parte della neuroipofisi.
L’ossitocina viene rilasciata quando il feto distende i tessuti molli del canale del parto soprattutto se le membrane amniocoriali sono rotte.
Le contrazioni uterine risultano essere più dolorose quando viene somministrata ossitocina esogena il cui nome commerciale è Syntocinon.
Questo ormone viene somministrato per pilotare un travaglio di parto insorto spontaneamente nel momento in cui le contrazioni sono poco efficaci da permettere la progressione del feto lungo il canale del parto o quando il travaglio è prolungato.
Il dolore del travaglio di parto è intermittente, difatti la durata della contrazione non supera il minuto e fra una contrazione e l’altra è compreso un intervallo di tempo durante il quale la partoriente può recuperare le forze e ricaricarsi.
Il dolore del travaglio di parto è comunque un dolore fisiologico che può essere ben governato dalla donna il cui corpo è predisposto per questa funzione, soprattutto se si rispettano i ritmi e le sue esigenze e se l’ambiente in cui la gravida si trova è confortevole.
I muscoli del pavimento pelvico, infatti, si rilassano e si aprono con più facilità quando la donna è rilassata; al contrario, i muscoli sono più rigidi quando ci si trova in un ambiente poco intimo o quando il travaglio di parto è medicalizzato e la donna viene monitorata in continuo per cui non può muoversi liberamente o assumere quella posizione che le permette di gestire al meglio il dolore del parto.
Per affrontare il travaglio di parto con serenità e per potersi rilassare è importante garantire alla donna un ambiente di totale intimità.
Le endorfine sono degli ormoni responsabili del rilassamento globale dell’organismo e il loro rilascio consente alla partoriente di recuperare le forze tra una contrazione e l’altra.
Il rilascio di endorfine viene ostacolato nel caso in cui la donna è particolarmente ansiosa o ha paura. La paura, infatti, crea un’eccessiva tensione muscolare e un’eccessiva reattività del sistema nervoso che amplifica il dolore del parto rendendolo insopportabile.
Durante il travaglio di parto oltre a garantire la sicurezza della madre e del bambino si deve anche rispettare la fisiologia in modo che la donna possa gestire bene il dolore da parto.
Tecniche per controllare il dolore nel travaglio di parto in modo naturale
Il dolore da parto può essere controllato con metodi naturali:
- il massaggio a livello della regione lombare aiuta il rilassamento dei muscoli cosi da ridurre la sensazione dolorosa e promuovere il rilascio di endorfine, ormoni naturali che riducono il dolore;
- l’applicazione di impacchi caldi a livello della regione lombare;
- l’idropuntura: iniezione sottocutanea di soluzione fisiologica in corrispondenza di meridiani secondo la medicina tradizionale cinese. Il liquido presente a livello del sottocute crea una pressione su determinate zone riducendo il dolore;
- movimento e posizioni libere: la libertà di movimento permette alla donna di assumere istintivamente posizioni antalgiche;
- la musicoterapia;
- la digitopressione;
- l’immersione in acqua: l’acqua calda è un rilassante e facilita il parto riducendo l’ansia e la paura e promuovendo la liberazione di endorfine. L’acqua aumenta l’elasticità dei muscoli del pavimento pelvico e permette alla donna di muoversi liberamente.
In cosa consiste l’analgesia del travaglio di parto: l’epidurale
La tecnica più sicura ed efficace per controllare il dolore durante il travaglio di parto e il parto è l’analgesia peridurale.
L’analgesia peridurale determina in pochi minuti la scomparsa reversibile del dolore, lasciando inalterate tutte le altre sensibilità compresa quella delle contrazioni uterine le quali continuano ad essere percepite dalla partoriente ma non in maniera dolorosa.
In questo modo la donna, avvertendo le contrazioni uterine, ha la capacità di eseguire gli sforzi espulsivi e di partecipare attivamente al travaglio di parto.
Si parla di analgesia e non di anestesia in quanto la sensibilità rimane inalterata, la forza muscolare non viene diminuita e la donna può deambulare.
La riduzione del dolore ottenuta con l’analgesia peridurale permette un miglioramento della ventilazione materna, la quale è alterata in presenza del dolore delle contrazioni uterine, cosi che il feto possa essere ben ossigenato.
Quali sono le indicazioni per l’analgesia nel travaglio di parto
Le indicazioni per la parto analgesia sono:
- richiesta materna;
- patologie respiratorie materne;
- patologie cardiache materne;
- patologie endocrine materne;
- obesità (BMI > 30);
- ipertensione;
- preeclampsia (gestosi);
- ritardo di crescita intrauterina (IUGR);
- morte endouterina fetale (MEF);
- presentazioni fetali anomale;
- gravidanza multipla;
- previsione di travaglio di parto prolungato;
- previsione di applicazione di forcipe e ventosa
Quali sono le controindicazioni per l’analgesia nel travaglio di parto
Le controindicazioni per la parto analgesia sono:
- rifiuto della paziente;
- disturbi della coagulazione;
- piastrinopenia: riduzione del numero delle piastrine (elementi del sangue coinvolti nel processo di coagulazione);
- infezione nel sito di inserzione;
- patologie neurologiche;
- allergia ai farmaci anestetici locali;
- ipovolemia;
- trattamento con anticoagulanti (interrompere la somministrazione almeno 12 ore prima di eseguire la parto analgesia);
- controindicazioni al parto per la via vaginale.
Come procedere all’analgesia nel travaglio di parto
Prima di eseguire l’analgesia o l’anestesia è indispensabile una visita con lo specialista anestesista il quale controllerà lo stato di salute della partoriente, eventuali problemi personali, gli esami eseguiti durante la gravidanza e la presenza di controindicazioni.
L’analgesia epidurale prevede la perdita reversibile del dolore dopo aver somministrato farmaci anestetici locali (lidocaina o rupivacaina) e oppiodi (fentanil) a livello dello spazio peridurale il quale si trova tra il legamento giallo e la dura madre.
Nello spazio tra una vertebra e l’altra viene introdotto un ago, in maniera sterile, fino a raggiungere lo spazio peridurale. Una volta raggiunto lo spazio peridurale viene introdotto un catetere il quale permette di controllare il dolore durante il travaglio di parto attraverso ripetute somministrazione di farmaci anestetici locali senza dover ricorrere ad ulteriori punture.
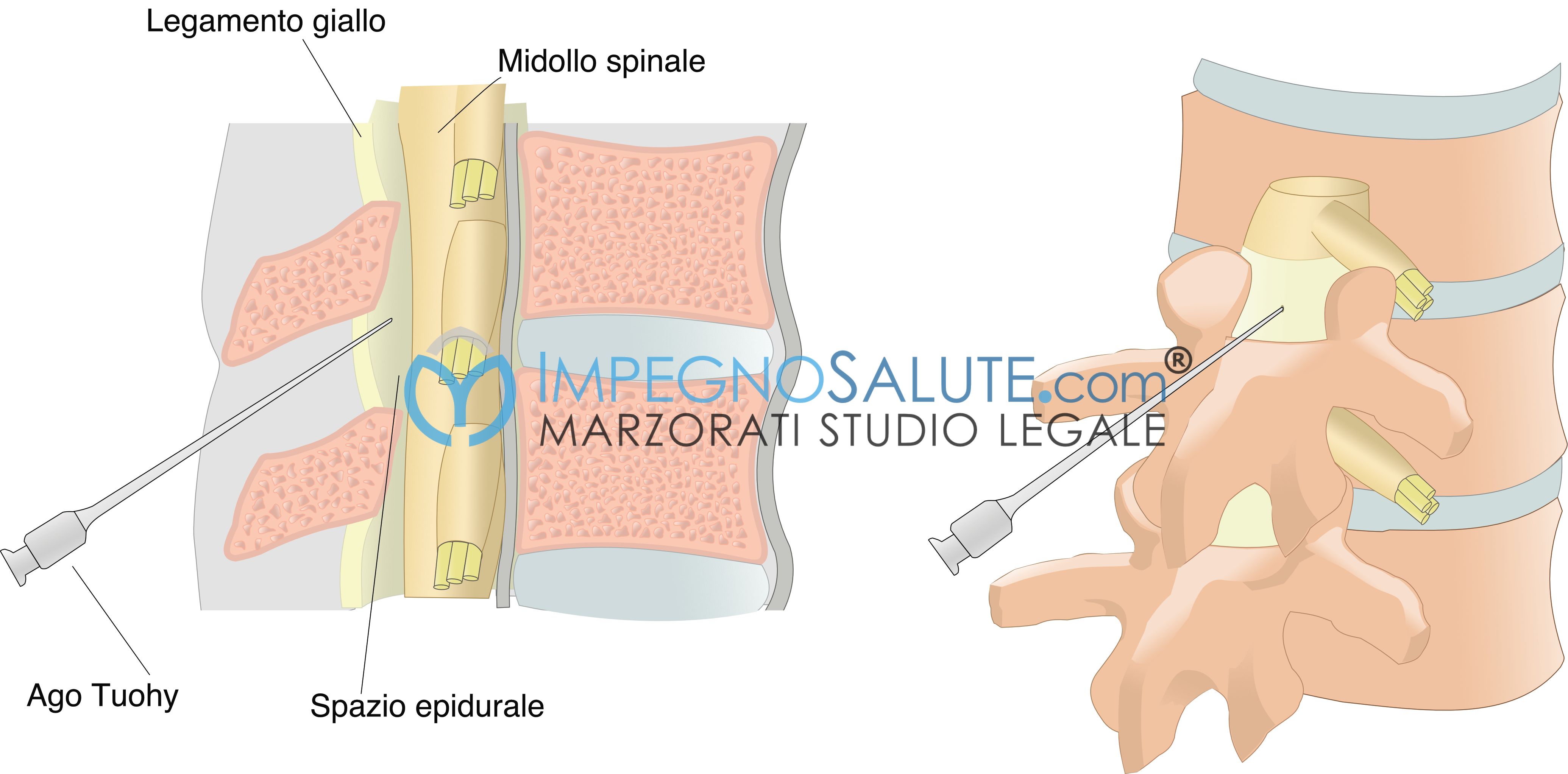
Un’altra tecnica di anestesia loco regionale che prevede la perdita reversibile del dolore è l’analgesia/ anestesia spinale. In questo caso l’anestetico, in dosi minori rispetto a quello utilizzato per la peridurale, viene iniettato nel liquido cefalorachidiano provocando la perdita reversibile della sensibilità.
Data la sua velocità di istaurarsi, l’anestesia spinale è la tecnica di scelta per l’esecuzione del taglio cesareo.
La spinale combinata con la peridurale è un’altra tecnica che unisce i vantaggi di entrambe le procedure ovvero la rapidità di azione e le basse dosi di anestetico locale utilizzate per la spinale e la possibilità di controllare il dolore attraverso il catetere della peridurale che prevede la somministrazione ripetuta di farmaci.
L’anestesia generale, invece, è raramente utilizzata in ostetricia. L’anestesia generale viene eseguita soltanto in casi di emergenza, nel caso in cui la donna presenti delle controindicazioni per l’esecuzione dell’analgesia peridurale e dell’analgesia spinale e nel caso di secondamento manuale (rimozione manuale della placenta in seguito all’espulsione del feto).
L’anestesia generale è controindicata nel caso di ipertensione materna o di gestosi in quanto l’intubazione della paziente crea un riflesso ipertensivo.
Gli obiettivi dell’analgesia è quello di ridurre il dolore del travaglio e delle contrazioni uterine e di consentire alla partoriente di partecipare attivamente all’evento nascita. L’analgesia, inoltre, ha un minimo effetto sul feto e sul progredire del travaglio.
La parto analgesia, però, può comportare anche delle complicanze.
Complicanze ed effetti indesiderati dell’analgesia nel travaglio di parto
Le complicanze più frequenti dell’analgesia sono:
a) Ipotensione materna (riduzione della pressione arteriosa) e sofferenza fetale: l’ipotensione è la complicanza più frequente della parto analgesia la quale ha anche ripercussioni sul feto in quanto determina la riduzione del flusso di sangue ossigenato dal distretto materno a quello fetale.
Al fine di prevenire questa complicanza, prima di eseguire la procedura che permette la perdita reversibile del dolore, devono essere somministrati liquidi endovena alla madre ed è utile monitorare i parametri vitali quali la pressione arteriosa, la frequenza cardiaca e la saturazione dell’ossigeno sia prima che dopo aver eseguito la procedura.
È preferibile, inoltre, che la gravida sia sdraiata sul fianco sinistro poiché con la posizione supina l’utero gravido comprime i grandi vasi responsabili del trasporto del sangue ossigenato.
Se l’ipotensione materna non viene prevenuta o trattata il bambino può andare incontro a sofferenza a causa del ridotto apporto di ossigeno. La riduzione dell’ossigenazione fetale, inoltre, può essere anche causa di deficit neurologici a lungo termine e della morte del nascituro.
Possono essere somministrati liquidi per espandere il volume circa 30 minuti prima di eseguire la parto analgesia al fine di evitare l’ipotensione materna anche se alcuni studi sull’idratazione endovenosa suggeriscono che non vi è alcun vantaggio nella somministrazione di fluidi prima dell’inizio dell’anestesia rispetto alla somministrazione di fluidi all’inizio dell’anestesia stessa.
L’ipotensione materna transitoria può essere causa di sofferenza fetale la quale è identificata dalla presenza di anomalie del battito cardiaco del feto; proprio per questo motivo è raccomandata l’auscultazione del battito cardiaco fetale in continuo durante la prima ora successiva alla somministrazione del primo bolo di anestetico locale.
L’esecuzione della parto analgesia comporta quasi sempre un’importante diminuzione della pressione arteriosa materna e quindi una riduzione della perfusione di sangue dal distretto materno a quello fetale per questo motivo è raccomandato di non somministrare ossitocina esogena (syntocinon) se non dopo che si sia stabilizzata la pressione materna.
Il syntocinon, infatti, promuove l’insorgenza di contrazioni più intense rispetto a quelle che insorgono fisiologicamente per cui l’attività contrattile dell’utero riduce ulteriormente il flusso di sangue ossigenato al feto.
Se il bambino viene privato troppo a lungo dell’adeguato apporto di ossigeno può subire gravi lesioni che interessano soprattutto il sistema nervoso come l’encefalopatia ipossico ischemica (complicanze neurologiche conseguenti alla ridotta ossigenazione) o la paralisi cerebrale infantile;
b) Travaglio di parto prolungato: l’analgesia peridurale è associata con un più lungo secondo stadio del travaglio di parto (periodo espulsivo). La parto analgesia può quindi rallentare il travaglio di parto e rendere le contrazioni più deboli;
c) La partoriente, inoltre, durante il periodo espulsivo può non essere in grado di eseguire delle spinte efficaci in concomitanza della contrazione per favorire la progressione del feto a causa della ridotta sensibilità determinata dall’analgesia stessa.
Dopo la somministrazione di farmaci anestetici locali le contrazioni possono diventare più deboli e meno frequenti per cui la parto analgesia è associata anche a un più frequente utilizzo dell’ossitocina per accelerare il travaglio di parto.
Il travaglio di parto prolungato può essere anche causa di sofferenza fetale;
d) Ematoma spinale: raccolta di sangue nello spazio epidurale e subdurale che può comprimere il midollo che è spesso correlato a deficit della coagulazione del sangue per cui l’analgesia peridurale e spinale non deve essere eseguita alle pazienti con piastrinopenia (riduzione del numero delle piastrine) la quale è considerata una controindicazione.
La parto analgesia non deve essere nemmeno eseguita se la paziente è in trattamento con anticoagulanti; in questo caso il trattamento deve essere interrotto almeno 12 ore prima dell’esecuzione della parto analgesia e deve essere ripreso dopo il parto;
e) Nausea e vomito che sono conseguenti alla riduzione della pressione arteriosa
f) Meningite: infezione delle meningi (membrane che rivestono il sistema nervoso);
g) Deficit neurologici come lesioni nervose permanenti e parestesie (alterazione della sensibilità degli arti inferiori). Le parestesie possono presentarsi: i) durante l’introduzione dell’ago peridurale che può causare un’irritazione delle radici nervose e nella maggior parte dei casi non comportano conseguenze in quanto spariscono immediatamente; ii) durante la somministrazione di anestetico locale il quale viene iniettato all’interno del nervo; in questo caso deve essere interrotta la procedura e riposizionare l’ago; iii) a distanza di tempo e in questo caso la paziente necessita di controlli neurologici;
h) Dispnea: alterazione della respirazione. La dispnea può essere dovuta alla risalita dell’anestetico locale a livello del torace. L’anestetico locale può determinare la paralisi dei muscoli che partecipano alla respirazione per cui la paziente avrà difficoltà a compiere gli atti respiratori a causa della mancata espansione del torace;
i) Apnea: assenza di atti respiratori. L’apnea si ha quando l’anestetico locale risale a livello del diaframma. Nel caso di apnea è necessaria la ventilazione meccanica della paziente;
j) Ipotermia: riduzione della temperatura corporea. La parto analgesia determina una vasodilatazione periferica e quindi un aumento della dispersione di calore alla quale consegue la riduzione della temperatura corporea;
k) Lombalgia: dolore e prurito nel punto in cui viene inserito l’ago e scompare entro pochi giorni;
l) Ritenzione urinaria: incapacità di svuotare completamente la vescica per cui la paziente necessita di un catetere vescicale;
m) Tossicità da anestetici locali in seguito a un sovradosaggio. La tossicità da anestetici locali può essere causa di perdita di coscienza, convulsioni e coma;
n) Aritmie e arresto cardiaco in seguito a elevati dosaggi di anestetico locale;
o) Cefalea che può insorgere quando viene perforata la dura madre, membrana che circonda il midollo spinale. La perforazione della dura madre comporta la perdita di fluido spinale che è causa di cefalea. La cefalea si manifesta entro le prime 48 ore dalla procedura e i sintomi peggiorano stando seduti o in piedi.
Differenza dell’anestesia nel taglio cesareo
Mentre per il travaglio di parto e il parto vaginale viene eseguita l’analgesia peridurale, per il taglio cesareo è da preferire l’anestesia spinale.
Per il travaglio di parto vengono somministrate dosi di anestetico locale più diluite in modo che resta alterata la sensibilità delle contrazioni uterine le quali devono continuare ad essere avvertite, ma non in maniera dolorosa, cosi che la donna possa eseguire spinte efficaci.
Per il taglio cesareo viene eseguita l’anestesia spinale la quale prevede la somministrazione di anestetici locali che hanno un’insorgenza d’azione più rapida. Il blocco motorio, quindi, viene raggiunto più rapidamente con l’anestesia spinale.
Nel caso in cui è stata eseguita l’analgesia peridurale e insorgono delle complicanze materne o fetali per le quali si rende necessario l’esecuzione di un taglio cesareo possono essere somministrati anestetici locali attraverso il catetere perdurale in modo da raggiungere nel più breve tempo possibile il blocco motorio necessario per l’esecuzione del taglio cesareo.
Analgesia peridurale: comportamento medico e malasanità
Secondo il codice deontologico l’ostetrica deve informare la donna sulle varie tecniche di contenimento del dolore durante il travaglio di parto e il parto in modo che la partoriente possa scegliere se usufruire o meno di queste tecniche.
Prima di eseguire qualsiasi procedura è necessario che il professionista sanitario ottenga il consenso informato della paziente.
La paziente, infatti, deve essere informata sulla procedura e sui rischi e benefici che quest’ultima comporta e dopo aver preso la decisione di sottoporsi a una determinata procedura deve firmare il consenso.
Prima di eseguire la parto analgesia l’anestesista deve controllare gli esami eseguiti dalla donna durante la gravidanza al fine di evidenziare eventuali fattori che controindicano la procedura e deve eseguire la visita anestesiologica in modo da valutare i rischi che la paziente può correre durante e dopo l’intervento.
La parto analgesia è controindica nel caso in cui la partoriente presenti disturbi della coagulazione come ad esempio piastrinopenia (riduzione del numero delle piastrine), se ha allergie ai farmaci anestetici locali, se è in terapia con anticoagulanti e se presenta infezioni nel sito in cui deve essere introdotto l’ago.
La più frequente complicanza dell’analgesia è la riduzione della pressione arteriosa della madre che a sua volta comporta una riduzione del flusso di sangue al feto per cui quest’ultimo va in sofferenza.
È raccomandata l’auscultazione in continuo del battito cardiaco fetale se la partoriente decide di sottoporti all’analgesia in modo da poter rilevare eventuali segni di sofferenza fetale (alterazioni della frequenza cardiaca: bradicardia, decelerazioni, riduzione della variabilità).
Inoltre, deve essere anche monitorato il benessere materno con la rilevazione dei parametri vitali prima durante e dopo la procedura. In particolare, è importante monitorare la pressione arteriosa considerando l’aumentato rischio di ipotensione che l’analgesia può comportare.
Al fine di evitare questa evenienza la partoriente deve sdraiarsi sul fianco sinistro cosi che l’utero gravido non possa compromettere il flusso dei vasi che trasportano sangue ossigenato e devono essere somministrati liquidi endovena in modo da aumentare il volume sanguigno e prevenire l’ipotensione.
Le dosi di anestetico locale non devono essere eccessive poiché la paziente potrebbe andare incontro ad aritmie fino all’arresto cardiaco.