TUBERCOLOSI
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
La tubercolosi può essere trasmessa da mamma a figlio durante la gravidanza, travaglio, parto e allattamento, soprattutto se si torva nella fase attiva.
La tubercolosi è molto frequente nei bambini di età inferiore ai 14 anni che a differenza degli adulti sono più suscettibili a contrarre l’infezione anche se i dati riportano che i neonati con turbercolosi in fase attiva sono pochi. In assenza di un adeguato trattamento il rischio di mortalità nel neonato è molto elevato.
Un errore del ginecologo o dell’ostetrica o dell’Ospedale per mancata o ritardata diagnosi potrebbe portare, nei casi più gravi, anche al decesso della madre o del feto, neonato o bambino, e la morte costituisce la lesione maggiore del bene giuridico della vita. In questi casi anche i familiari del paziente vittima di malasanità potrebbero avere diritto al risarcimento del danno, in particolare il marito (il convivente more uxorio o il partner convivente) i genitori, il figlio o la figlia, i fratelli o le sorelle o gli eredi.
Come agisce la tubercolosi
La tubercolosi è una malattia infettiva che coinvolge l’apparto respiratorio ed è una delle più diffuse al mondo con un alto tasso di mortalità per cui tutti i casi di tubercolosi devono essere denunciati obbligatoriamente alle autorità sanitarie.
La tubercolosi attacca i polmoni distruggendo gli alveoli polmonari, responsabili degli scambi tra ossigeno e anidride carbonica pertanto tale infezione evolve in un’insufficienza respiratoria che può portare al decesso.
La tubercolosi viene trasmessa attraverso delle goccioline che si trasmettono nell’aria derivanti da starnuti, colpi di tosse e spunti.
Oltre all’apparato respiratorio la tubercolosi può interessare anche altri organi diversi dal polmone quali apparato genito urinario, la pelle, la colonna vertebrale, il sistema linfatico, cervello, apparato cardiocircolatorio e la pleura.
La tubercolosi si distingue nella forma attiva e nella forma latente.
La forma attiva della tubercolosi nota anche come malattia tubercolare ha un alto grado di contagiosità e può determinare dei sintomi gravi. I principali sintomi sono tosse che si prolunga nel tempo, dolore al torace durante l’atto respiratorio, inappetenza, drastica e importante perdita di peso, stanchezza e febbricola.
La tubercolosi può determinare delle complicanze differenti in base all’organo che viene colpito e se questa arriva ad interessare tutto l’organismo si parla di tubercolosi disseminata.
La forma latente nota anche come infezione tubercolare non è contagiosa e la guarigione può avvenire spontaneamente senza sequele per il paziente e senza necessità di ricorso alla terapia.
I fattori di rischio della turbercolosi
I fattori di rischio della tubercolosi sono:
- contatto con soggetto affetto da tubercolosi;
- tossicodipendenza e alcolismo;
- diabete;
- infezione da HIV in quanto abbassa il sistema immunitario e rende l’organismo più suscettibile a contrarre le infezioni;
- viaggiare o risiedere nei paesi dove la contagiosità di tubercolosi è elevata;
- malnutrizione;
- mancato utilizzo di presidi quali mascherine, guanti e la pratica del lavaggio delle mani quando si è a contatto con soggetti affetti da tubercolosi.
Quando si presentano fattori di rischio, il medico, il ginecologo, l’ostetrica e, più in generale, il personale dell’ospedale devono essere più attenti nella profilassi preventiva e nella prescrizione di esami di controllo e potrebbero purtroppo verificarsi errori medici. L’eventuale colpa e responsabilità – per la mancata o ritardata individuazione della malattia/patologia o per l’errato trattamento della stessa – deve essere verificata in modo approfondito così come la possibile insorgenza di danni, valutando e questi potessero essere o meno evitati. Potrebbe, quindi, essere utile rivolgersi ad un avvocato o a uno studio legale che si occupi preferibilmente di risarcimento danni per responsabilità e colpa medica.
La tubercolosi si caratterizza in tre fasi:
- esposizione all’agente responsabile dell’infezione, il mycobacterium tuberculosis, che si verifica in seguito al contatto con un soggetto positivo per la tubercolosi. L’esposizione può anche avvenire quando il bambino si trova ancora dentro l’utero della mamma;
- l’infezione viene contratta ma non sono ancora noti segni e sintomi;
- malattia vera e propria: compaiono i sintomi e i segni clinici tipici dell’infezione quali problemi respiratori.
La tubercolosi nel neonato
I neonati, soprattutto se prematuri, sono più suscettibili a contrarre l’infezione della tubercolosi e di conseguenza sviluppare la malattia vera e propria considerando anche il fatto che il tempo di latenza fra infezione e malattia è minore per cui i sintomi si manifesteranno in tempi brevi.
La tubercolosi può essere trasmessa da mamma a bambino durante la gravidanza soprattutto se l’infezione materna si trova nella fase attiva in quanto più contagiosa.
Il bambino può contrare l’infezione sia durante la gravidanza che dopo il parto. Durante la gravidanza la trasmissione della tubercolosi può avvenire quando l’agente patogeno attraversa la barriera placentare e/o quando il feto inala il liquido amniotico il quale arriva ai polmoni o al tubo digerente.
Dopo la nascita la trasmissione avviene attraverso il latte materno per questo motivo l’allattamento al seno è controindicato nel caso di tubercolosi materna in fase attiva non trattata. Il bambino può contrarre l’infezione anche in seguito all’inalazione o all’ingestione di gocce infette e/o attraverso il contatto diretto con persone infette.
Il decorso iniziale dell’infezione da tubercolosi è spesso asintomatico anche se i sintomi della malattia possono manifestarsi subito dopo la nascita o intorno al decimo giorno di vita.
I sintomi della tubercolosi nel neonato
I sintomi della tubercolosi nel neonato sono i seguenti:
- aumento della dimensione del fegato (epatomegalia) e/o della milza (splenomegalia);
- distress respiratorio;
- letargia;
- irritabilità;
- febbre;
- tosse;
- mancato accrescimento;
- difficoltà nell’alimentazione;
- cianosi;
- rantoli polmonari;
- meningite;
- shock settico.
Tra questi sintomi quelli che sono più frequenti all’esordio della malattia sono la febbre, l’epatosplenomegalia e le problematiche respiratorie che possono esitare con la morte del neonato.
La diagnosi, oltre ad essere corretta deve essere veloce. Un eventuale errore del neonatologo, del pediatra, dell’ostetrica o dell’Ospedale per mancata o ritardata diagnosi potrebbe portare anche a gravi complicanze ed essere causa di danni per la madre ma soprattutto per il feto, il neonato o il bambino.
La diagnosi e trattamento della tubercolosi nel neonato
La diagnosi della tubercolosi sul neonato deve essere, tra l’altro, eseguita se:
- la mamma è a rischio di contrarre la tubercolosi;
- la mamma è proveniente da un paese a rischio per la tubercolosi;
- la mamma è positiva per il virus HIV;
- la mamma è positiva per la tubercolosi;
- il neonato è HIV positivo;
- il neonato presenta una malattia polmonare atipica o patologica infettiva la quale non risponde al trattamento con antibiotici.
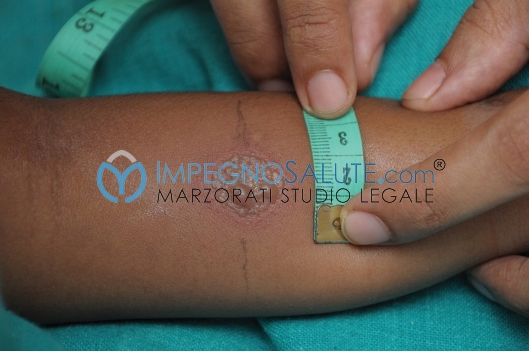
Test ed esame della tubercolosi: Al fine di controllare l’infezione deve essere eseguito l’esame che permette di individuare la presenza della tubercolosi noto come Mantoux che consiste nella somministrazione intradermica di tubercolina (antigeni della tubercolosi) e in base alla reazione della cute a questa iniezione si può stabilire se si è affetti o meno dalla tubercolosi. Se la cute si indurisce (diametro maggiore a 5mm) intorno al sito di inoculazione e si forma una chiazza rossa allora il test è positivo.
Un ulteriore test che vale come ausilio per la diagnosi è il test del quantiferon (IGRA) che viene eseguito con un prelievo di sangue venoso. Considerando il fatto che la tubercolosi determina problemi a livello polmonare, in caso di sospetto, deve essere anche eseguita una radiografia del torace al fine di andare a rilevare un danno a livello polmonare.
Oltre alla radiografia del torace per l’identificazione della tubercolosi possono essere prelevati dei campioni biologici come l’aspirato gastrico, le urine, il liquido pleurico e reperti bioptici.
In ogni caso di sospetto o di conferma deve essere eseguito l’esame colturale della placenta.
Nel caso di sospetto di tubercolosi nel neonato è previsto un trattamento che prevede l’associazione di più farmaci; tale trattamento deve essere continuato sino alla conferma dell’infezione. L’associazione farmacologica varia in base alla forma latente, la forma attiva, il coinvolgimento polmonare ed extrapolmonare. Il pediatra insieme pediatra devono scegliere il trattamento più adeguato.
La mancata prescrizione dei medicinali corretti o il trattamento non adeguato costituiscono errori medici del pediatra e dell’infettivologo: simili omissioni, infatti, impediscono la diagnosi efficace dell’infezione e possono far sorgere complicanze gravi per il bambino e, di conseguenza, il diritto a chiedere il risarcimento dei danni patiti da lui e dalla famiglia con l’intervento di un avvocato esperto in malasanità.
Cosa fare per limitare l’infezione di tubercolosi nel neonato
Gli esiti per il neonato dipendono dalla tempestività della diagnosi e del trattamento. Il ginecologo che segue la gravidanza deve identificare le future mamme potenzialmente affette ovvero quelle che hanno contratto l’infezione e quelle che presentano già la malattia conclamata; quest’ultime vanno seguite fino al momento del parto e si rende necessario un approccio multidisciplinare che vede anche coinvolta la figura dell’infettivologo oltre al ginecologo.
Il bambino della mamma con tubercolosi sottoposta o meno a trattamento o a rischio di contrarla (convivente con soggetti affetti) deve effettuare la profilassi farmacologica al fine di limitare la trasmissione.
Il pediatra deve prescrivere una valutazione diagnostica per la tubercolosi a quei neonati che presentano dei problemi respiratori non responsivi al trattamento antibiotico, ai neonati HIV positivi i quali sono ad alto rischio di contrarre le infezioni e ai neonati le cui mamme sono positive.
Se il bambino è positivo devono essere prescritti da parte del pediatra dei controlli periodici per evidenziare tempestivamente il passaggio dall’infezione alla malattia la quale comporta problemi respiratori che possono esitare nel decesso.
Considerando che l’infezione da tubercolosi può essere contratta anche dopo la nascita i neonati infetti devono essere isolati per evitare che avvenga l’inalazione da parte di neonati sani di goccioline infette disperse nell’aria in seguito a starnuti e colpi di tosse. Al fine di ridurre la potenziale trasmissione della malattia devono essere isolati anche i neonati sospetti. I professionisti che prestano assistenza ai neonati con tubercolosi devono indossare i dispositivi di protezione individuale quali i facciali filtranti e devono essere addestrati al loro utilizzo.
La tubercolosi può essere trasmessa anche dai professionisti sanitari i quali devono essere sottoposti al test per la rilevazione della tubercolosi prima dell’immissione al lavoro come previsto dal D.LGS 81/08.
L’esecuzione del test è obbligatoria per il lavoratore e la sua mancata esecuzione comporta sanzioni disciplinari e la sospensione del giudizio di idoneità per l’immissione al lavoro. I professionisti sanitari devono essere informati sulla sintomatologia dell’infezione e devono astenersi dal lavoro alla comparsa dei sintomi sospetti e sottoporsi ad accertamenti medici per confermare o escludere la tubercolosi.
È obbligo del datore di lavoro (il direttore generale) sottoporre a sorveglianza sanitaria, mediante l’attività del medico competente, il personale esposto a rischio di tubercolosi al fine di identificare i soggetti infetti per la prevenzione della trasmissione della malattia, verificare l’adeguatezza dei protocolli e riclassificare il rischio.
In caso di contagio in ospedale questo è responsabile per gli ipotetici danni subiti dal neonato che si ammala e sarà opportuno rivolgersi ad un avvocato esperto in malasanità. La valutazione di quali danni nel caso concreto si possano chiedere è dell’avvocato e del medico legale, ad esempio il danno patrimoniale (ossia danni economici da lucro cessante o danno emergente) o il danno non patrimoniale (come il danno biologico per inabilità temporanea o invalidità permanente, il danno morale o, nei casi, più gravi il danno da morte o da perdita di chance di guarigione o di sopravvivenza).
Il pediatra, inoltre, deve monitorare la somministrazione della terapia poiché i farmaci utilizzati possono determinare effetti collaterali per il bambino.
Se la tubercolosi nel neonato è accertata deve essere iniziato un protocollo terapeutico. Il trattamento va sempre effettuato insieme ad un infettivologo esperto in tubercolosi.
In assenza di un corretto trattamento gli esiti per il neonato sono infausti.
È necessario, inoltre, un corretto follow-up da parte del pediatra, insieme all’infettivologo del bambino a rischio o affetto da tubercolosi al fine di evitare e limitare le complicanze che quest’ultima comporta.
Gli errori oltre alla diagnosi intempestiva della tubercolosi di mamma e bambino o il trattamento inadeguato e in ritardo prevedono anche il mancato utilizzo da parte di infermieri, pediatri, ginecologi, operatori sanitari e ostetriche di presidi per limitarne il contagio quali uso di mascherine e di guanti.
Le misure di prevenzione e controllo della tubercolosi
La prima cosa da fare per la prevenzione e il controllo della tubercolosi è l’identificazione dei soggetti con infezione latente poiché rappresentano un serbatoio per la malattia. Questi soggetti devono quindi essere isolati per evitare che trasmettano l’infezione e trattarli.
Per limitare la diffusone della tubercolosi bisogna avere diligenza nell’adottare le misure preventive.
Considerando che la tubercolosi colpisce principalmente i soggetti con basse difese immunitarie bisogna evitare quelle situazioni che possono determinare queste condizioni come le pessime condizioni igieniche.
Le misure per il controllo dell’infezione da tubercolosi, non solo per il neonato ma anche per la popolazione adulta, sono:
- rispettare le misure igieniche quali frequente lavaggio delle mani, a maggior ragione se si viene a contatto con un paziente infetto, disinfezione dei presidi e sanificazione degli ambienti e delle superfici
- fornire ai pazienti consigli su semplici misure igieniche come coprire naso e bocca quando si tossisce o starnutisce e smaltirlo negli appositi contenitori dei rifiuti
- minimizzare gli accesso ambulatoriali sia il numero che la loro durata dei pazienti con tubercolosi
- isolare in una stanza singola il paziente con tubercolosi sospetta o accertata e distanziarli soprattutto dai pazienti che hanno delle basse difese immunitarie
- i pazienti ad alto rischio di tubercolosi multi farmaco resistente devono essere assistiti in una camera a pressione negativa
- in occasione del contatto con un paziente con tubercolosi multi farmaco resistente gli operatori e/o i visitatori devono indossare le maschere FFP2
I neonati ad alto rischio di contrarre la tubercolosi dovrebbero essere vaccinati prima della dimissione o subito dopo. La vaccinazione rappresenta infatti una forma di prevenzione primaria. La vaccinazione contro la tubercolosi (BCG) è perlopiù raccomandata nei paese in via di sviluppo dove il rischio di contrarre l’infezione è elevato. In questi paesi il vaccino viene regolarmente somministrato ai neonati.
Un’altra misura preventiva è la chemioprofilassi che consiste nella somministrazione di farmaci prima che l’infezione diventa attiva.
I neonati che sono stati esposti alla tubercolosi devono ricevere un antibiotico (isoniazide) la cui funzione è quella di prevenire che l’infezione diventi attiva e che comprometta lo stato di salute.
Anche alle future mamme che presentano un rischio elevato di contrarre l’infezione deve essere somministrato questo antibiotico (isoniazide) insieme a degli integratori di vitamina B6 così da prevenire lo sviluppo dell’infezione. In base al rischio di contrarre l’infezione attiva questo antibiotico e gli integratori possono essere somministrati dopo il primo trimestre di gravidanza e dopo il parto.
Questi farmaci devono essere prescritti dal ginecologo dopo aver valutato il rischio di contrarre l’infezione ed eventuali possibili effetti collaterali per il nascituro. È consigliato infatti che questi vengano somministrati dopo il primo trimestre, periodo particolarmente delicato in cui avviene l’embriogenesi e questi farmaci potrebbero determinare effetti teratogeni al bambino quali malformazioni e/o aborto.
La prescrizione di farmaci controindicati costituisce una negligenza del ginecologo che può determinare una colpa medica. Quando la viene accertata la responsabilità del medico, la paziente può chiedere il risarcimento dei danni subiti con l’assistenza di un avvocato esperto in malasanità.