ENTEROCOLITE NECROTIZZANTE NEL NEONATO
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
La prematurità, i danni ipossici perinatali e un inadeguato adattamento all’alimentazione possono facilitare l’insorgenza di enterocolite necrotizzante, una grave patologia che se non trattata tempestivamente può determinare il decesso del neonato.
L’enterocolite necrotizzante (NEC) è una grave patologia dell’apparato intestinale, caratterizzata dalla presenza di aree necrotiche all’interno della parete dell’intestino; la necrosi può riguardare solo la mucosa intestinale o espandersi in maggiore profondità, causando complicanze maggiori.
Questa condizione riguarda prevalentemente i nati pretermine, ma può presentarsi anche nei nati a termine, in particolare se di basso peso. Questa patologia si manifesta dopo l’avvio dell’alimentazione, soprattutto se il neonato viene nutrito per via enterale (ovvero tramite un sodino posto nello stomaco del neonato), mentre è molto più rara in coloro che sono allattati al seno.
Le cause dell’enterocolite necrotizzante
Le cause all’origine dell’enterocolite necrotizzante non sono chiare, ma si presume che le aree necrotiche siano dovute ad un ridotto apporto di ossigeno nel sangue; la necrosi della mucosa intestinale determina una lesione che consente il passaggio dei batteri che colonizzano l’apparato digerente nel torrente ematico, con la possibilità di conseguente sepsi. Se la lesione si ingrandisce fino ad una completa perforazione della parete intestinale, il contenuto dell’intestino può riversarsi nella cavità peritoneale, causando peritonite. Le aree più colpite sono in genere l’ileo distale e il colon prossimale.
Il decorso dell’enterocolite necrotizzante nel neonato è rapido, spesso fulminante; la mortalità neonatale riguarda in particolare le situazioni in cui si va incontro alla sepsi, che si presenta circa in un terzo dei casi.
Lo sviluppo della patologia dipende da tre fattori:
- fattore vascolare;
- fattore alimentare;
- fattore infettivo.
Il fattore vascolare
Il fattore vascolare riguarda la perfusione ematica dell’intestino; l’immaturità intestinale favorisce l’incidente ischemico della parete intestinale da cui ha inizio la patologia. Tutte le condizioni che facilitano le condizioni ipossico-ischemiche possono determinare la lesione intestinale, come nel caso di una sofferenza fetale intraparto, di una scorretta rianimazione cardiopolmonare dopo la nascita, oppure in caso di cardiopatie congenite del bambino.
Il fattore alimentare
Il fattore alimentare dipende dal tipo di alimentazione che viene offerta al neonato. I professionisti sanitari dovrebbero incoraggiare l’allattamento al seno in quanto ha un’azione protettiva verso differenti patologie, tra cui l’enterocolite necrotizzante. La madre dovrebbe essere aiutata a stimolare il seno e ad attaccare il neonato. Dove non è possibile l’allattamento al seno, va comunque preferita l’alimentazione con latte materno, somministrato in altro modo; la donna dovrebbe quindi ricevere aiuto per tirarsi il latte e mantenere la produzione di latte materno, al fine di favorire la salute del neonato.
Il fattore infettivo
Il fattore infettivo dipende dalla presenza di batteri nel torrente ematico, evidenziabili tramite emocoltura. I batteri più frequentemente coinvolti nei casi di enterocolite necrotizzante sono la Klebsiella, Escherichia coli, l’Enterobacter e lo Pseudomonas. In particolare, se il neonato è ricoverato nel reparto di Terapia Intensiva Neonatale va considerato il rischio di contagio batterico anche per gli altri bambini ricoverati e vanno quindi intraprese misure di prevenzione.
I fattori di rischio
Come già riferito, la prematurità è il principale fattore di rischio per l’enterocolite necrotizzante. Le motivazioni per cui i nati pretermine sono maggiormente esposti al rischio di sviluppare questa patologia sono riconducibili alla ridotta protezione immunologica del neonato prematuro, alla più difficoltosa capacità digestiva, all’immaturità della barriera epiteliale intestinale e alla ridotta motilità intestinale. Tutti questi fattori facilitano il danno alla parete intestinale e il conseguente passaggio di batteri. Inoltre, il nato pretermine viene più frequentemente nutrito con latte artificiale che, in particolare se introdotto troppo precocemente, può facilitare l’insorgenza di questa patologia.
Altri fattori di rischio per l’enterocolite necrotizzante nel neonato sono:
- condizione ipossico o asfittica intrapartale;
- basso peso per l’età gestazionale;
- corionamniosite in gravidanza;
- prolungata condizione di rottura prematura delle membrane amniocoriali (PROM);
- cardiopatia neonatale;
- nutrizione enterale;
- nutrizione con latte formula (in particolare se composizione ipertonica);
- exanguignotrasfusione.
La prevenzione
La prevenzione dell’enterocolite necrotizzante avviene in primo luogo cercando di ridurre le nascite premature evitabili e gli insulti ipossico-ischemici nel feto/neonato.
Essenziale è la predilezione per il latte materno (eventualmente anche latte materno donato), limitando l’alimentazione con latte artificiale alle situazioni di inevitabilità. La somministrazione di prebiotici sembra essere protettiva verso lo sviluppo dell’enterocolite necrotizzante, ma gli studi effettuati non offrono ancora risultati conclusivi. La somministrazione alimenti secondo la “Minimal Enteral Feeding”, ovvero con iniziali piccole quantità di latte nei primi giorni di vita per poi aumentare gradualmente le dosi fino al raggiungimento di un’alimentazione piena, sembra ridurre le complicanze nutrizionali e stimolare la maturità gastrointestinale, con un’azione protettiva verso la NEC.
In particolare, in Terapia Intensiva Neonatale, la prevenzione della trasmissione di microrganismi patogeni dall’ambiente esterno ai neonati e da un neonato all’altro è fondamentale. Gli operatori devono intraprendere misure precauzionali per evitare il passaggio di germi e devono istruire i genitori dei piccoli pazienti a prendersi cura dei propri bambini in maniera sicura.
I sintomi
L’enterocolite necrotizzante si manifesta in genere entro le prime due o tre settimane di vita. Spesso l’epoca di esordio della patologia è inversamente proporzionale all’epoca gestazionale alla nascita, ovvero in caso di neonati fortemente prematuri la patologia si manifesta generalmente a distanza di qualche settimana, mentre per i nati a termine si manifesta di solito nei primi giorni di vita.
I sintomi tipici sono dell’enterocolite necrotizzante sono:
- distensione addominale;
- vomito biliare o ristagno gastrico biliare;
- feci mucose o ematiche;
- difficoltà ad alimentarsi.
Se la patologia è progredita fino alla sepsi, al quadro sintomatologico precedentemente descritto si può aggiungere:
- ipertermia (temperatura corporea superiore a 38 gradi) o ipotermia (temperatura corporea inferiore a 36 gradi);
- letargia;
- pianto inconsolabile;
- dispnea o crisi di apnea;
- bradicardia.
La diagnosi
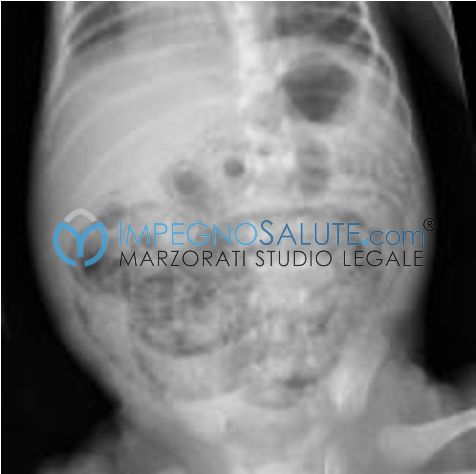
La diagnosi avviene tramite l’osservazione dei segni clinici e la radiografia dell’addome. I segni clinici più rilevanti sono la presenza di leucocitosi, anemia e piastrinopenia agli esami di laboratorio, la presenza di sangue nelle feci e vomito biliare e una condizione di acidosi metabolica rilevata tramite l’emogasanalisi; inoltre gli esami microbiologici eseguiti su sangue e feci possono evidenziare la presenza di microrganismi patogeni. La radiografia in genere mostra una dilatazione delle anse intestinali, presenza di aria all’interno della parete intestinale o, nei casi più gravi, versamento peritoneale. La radiografia tuttavia è un esame poco specifico, che può ostacolare la diagnosi se non viene interpretato correttamente.
Un ritardo della diagnosi può determinare un rapido deterioramento delle condizioni generali del neonato, determinando peritonite dovuta alla completa perforazione della parete intestinale, la sepsi o la CID (coagulazione intravasale disseminata), patologie correlata ad un elevato tasso di mortalità.
La terapia
La sospensione dell’alimentazione deve seguire immediatamente la diagnosi di enterocolite necrotizzante. La decompressione gastrica tramite il posizionamento di un sondino può aiutare il trattamento dei sintomi. La somministrazione di liquidi e alimenti per via parenterale, ovvero per via endovenosa, è importante per supportare le funzioni vitali del neonato; per lo stesso motivo deve essere impostato un attento monitoraggio dell’equilibrio elettrolitico e acido-base.
La terapia antibiotica con un farmaco ad ampio spettro deve essere iniziata precocemente e le altre complicanze correlate alle patologie devono essere trattate, come nel caso si presenti la CID (coagulazione intravasale disseminata).
Il trattamento chirurgico potrebbe essere opportuno in una minoranza dei casi, in particolare se vi è stata una perforazione intestinale, se sono presenti segni di peritonite, se vi è sviluppata una massa peritoneale o se le condizioni del neonato peggiorano improvvisamente.
Il monitoraggio dei sintomi e dei parametri vitali, oltre che dei valori ematochimici, deve essere frequente; data la rapidità di progressione di questa patologia, la rivalutazione del quadro clinico e delle opzioni terapeutiche devono essere regolare.
Le complicanze dell’enterocolite necrotizzante
Le complicanze di questa patologia prevedono:
- stenosi intestinale (un restringimento della cavità intestinale nella sede della lesione);
- sindrome da malassorbimento (anomalie nella digestione, spesso legate ad un intestino risultante eccessivamente corto dopo il trattamento chirurgico);
- ritardo di crescita;
- ritardo nello sviluppo neurologico e cognitivo.
La stenosi intestinale si manifesta in circa il 25% dei neonati che guariscono dall’enterocolite e nei casi con sintomatologia importante è necessario un successivo intervento chirurgico di correzione.
La morte del neonato si ha in circa il 30% dei casi, con incidenza maggiore ove la diagnosi e la successiva terapia non sono tempestive.




