INDUZIONE DEL TRAVAGLIO DI PARTO
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO PER MALASANITÀ
L’induzione del travaglio è un intervento spesso necessario per ridurre la mortalità materna e fetale, ma se non viene eseguita secondo le corrette indicazioni può rappresentare un serio pericolo per entrambi.
L’induzione del travaglio di parto è un intervento medico che viene eseguito con il fine di dare inizio al travaglio e concludere la gravidanza con un parto spontaneo.
È un intervento che può avere un enorme impatto sulla gravidanza e che può incidere in modo importante sulla salute della madre e del feto; è fondamentale che l’induzione del travaglio di parto venga proposta solo in caso di reale necessità e che venga eseguita secondo le indicazioni delle linee guida e dei protocolli.
L’induzione del travaglio di parto deve essere proposta nel caso vi siano dei fattori che controindichino il proseguimento della gravidanza per la madre o per il feto, in assenza di controindicazioni al parto per via vaginale e con un attento bilancio dei rischi e benefici di questo intervento.
Le motivazioni che più frequentemente portano all’induzione del travaglio di parto sono:
- La gravidanza protratta: quando la gravidanza supera il termine (42 settimane di gestazione) proseguire con la gestazione può implicare dei rischi, in particolare per il feto, ma anche per la madre. In questo caso l’induzione del travaglio deve essere proposta, ma non prima del compimento della quarantunesima settimana, per garantire una maggiore possibilità di un esordio spontaneo.
- Rottura precoce delle membrane amniocoriali: la condizione di rottura delle membrane amniocoriali a termine di gravidanza, ma prima dell’esordio del travaglio, può comportare un rischio infettivo se si protrae a lungo.
- Oligoamnios o polidramnios: condizioni di anomalie nella quantità del liquido amniotico, che può essere ridotto (oligoamnios) o aumentato (polidramnios). La diagnosi si effettua tramite ecografia e l’esito deve essere attentamente rapportato all’intero quadro clinico per stabilire se l’induzione del travaglio sia o meno indicata.
- Patologia materna: tutte quelle condizioni che possono mettere a rischio la salute della madre, e indirettamente quella del feto, in caso di prosecuzione della gravidanza, come può essere nel caso delle patologie ipertensive non controllate, il diabete insulino-dipendente, etc.
- Patologia fetale: la situazione in cui una prosecuzione della gravidanza potrebbe determinare un aggravamento della condizione di salute del feto. A queste condizioni maggiori si aggiungono ulteriori criteri che potrebbero portare a considerare l’induzione del travaglio di parto, come in caso di gravidanza gemellare, patologie materne minori o condizioni psicologiche della madre.
Quali sono le controindicazioni all’induzione del travaglio di parto
In alcuni casi, l’induzione al travaglio di parto può essere controindicata e va quindi esclusa dalle proposte terapeutiche.
Nella maggioranza dei casi le controindicazioni all’induzione del travaglio non riguardano la procedura dell’induzione in sé, ma comprendono condizioni in cui è sconsigliata la nascita tramite parto spontaneo.
Tra le controindicazioni più importanti troviamo:
- pregresso taglio cesareo o intervento chirurgico all’utero in cui è stato eseguito un’incisione longitudinale della parete uterina;
- pregressa rottura d’utero;
- placenta previa o vasi previ;
- carcinoma invasivo della cervice uterina;
- infezione da herpes simplex virus attiva a livello genitale;
- anomalie della presentazione fetale;
- grave alterazione del benessere fetale.
È fondamentale che i criteri di esclusione dall’induzione del travaglio di parto siano tenuti a mente al momento della valutazione della proposta terapeutica, perché l’esecuzione di una procedura induttiva in presenza di controindicazioni può compromettere gravemente la salute della madre e del feto ed esporre entrambi ad evitabili rischi.
Come viene scelto il metodo di induzione
Nella scelta del metodo di induzione deve essere considerato sia il rischio correlato a ciascuna tecnica, sia la possibilità di successo che la preferenza della donna.
Il medico deve offrire alla donna informazioni sui differenti metodi di induzione del travaglio, sulle possibilità di successo dell’induzione e sui fattori che possono ostacolare il processo induttivo.
In particolare, alcune tra le caratteristiche che fanno predire una difficoltà all’induzione e una maggiore possibilità di fallimento, sono: l’età materna superiore a 35 anni, essere alla prima gravidanza, la prematurità, la condizione di sovrappeso o obesità prima del concepimento, la macrosomia neonatale.
Un criterio fondamentale da valutare nello scegliere il metodo di induzione è l’Indice di Bishop, ovvero un punteggio che viene attribuito secondo il grado di maturazione della cervice uterina valutato con la visita ostetrica.
I parametri valutati sono la dilatazione, la posizione, la lunghezza e la consistenza della cervice e il livello di stazione della parte presentata, ovvero la prima parte del corpo fetale che si presenta al canale da parto.
Tanto minore è il punteggio dell’Indice di Bishop, minore è la possibilità di successo dell’induzione.
I metodi di induzione del travaglio possono essere distinti in due categorie: metodi farmacologici e metodi non farmacologici.
Quali sono i metodi di induzione non farmacologici
I metodi non farmacologici di induzione più utilizzati prevedono lo scollamento delle membrane, l’amniorexi e la dilatazione meccanica della cervice uterina.
Lo scollamento delle membrane amniocoriali basa il suo meccanismo d’azione sull’effetto delle prostaglandine naturalmente prodotte dal corpo dopo lo scollamento del sacco amniotico dal segmento uterino inferiore.
Si esegue durante una visita vaginale, in cui l’operatore sanitario con un dito separa le membrane in cui è avvolto il feto dalla porzione inferiore dell’utero.
Prima di effettuare questa procedura il medico o l’ostetrico che la esegue deve informare la donna del fatto che lo scollamento delle membrane può provocare fastidio alla donna, oltre alla possibilità di rottura delle membrane amniocoriali.
Lo scollamento delle membrane può essere praticato solo in presenza di dilatazione della cervice uterina, altrimenti non è possibile eseguire questa procedura.
L’amniorexi, ovvero la rottura artificiale delle membrane amniocoriali, è una pratica che aumenta le contrazioni e facilita la progressione del travaglio grazie alle sostanze liberate nel momento della rottura del sacco amniotico.
Viene praticata tramite una piccola lacerazione delle membrane effettuata con un apposito strumento; l’amniorexi non è dolorosa per la donna, ma per essere eseguita deve essere presente già una dilatazione della cervice.
Prima dell’esecuzione dell’amniorexi la donna deve aver fornito il suo consenso verbale alla pratica, dopo essere stata informata dei rischi, seppur minimi, ad essa correlati.
In particolare, il rischio maggiore è quello di prolasso del funicolo, ovvero una condizione in cui il cordone ombelicale del bambino, a causa dell’improvviso svuotamento del sacco amniotico dal liquido, si frappone tra il feto e il bacino della madre, con conseguenti complicanze dovute all’interruzione del flusso sanguigno al feto e necessità di un intervento urgente.
Per questo motivo l’amniorexi non deve essere praticata se il feto non è “impegnato”, ovvero il bambino non è ancora ben appoggiato sul bacino materno, confrontandosi con esso.
Altre controindicazioni all’amniorexi sono la placenta previa e la presenza di infezioni genitali.
La dilatazione meccanica della cervice uterina è un metodo di induzione che si basa sull’inserimento di un dispositivo a livello intracervicale, ovvero attraverso il collo dell’utero, che determina uno stiramento delle fibre cervicali con conseguente rilascio di prostaglandine e ossitocina che stimolano l’insorgenza del travaglio di parto.
I dispositivi per la dilatazione meccanica possono essere differenti, ma in genere si basano su un cateterino con un palloncino in punta che viene inserito nella cervice e gonfiato con della soluzione fisiologica.
Il dispositivo va mantenuto in sede fino all’insorgenza del travaglio per un massimo di 12-24 ore e va rimosso in caso di rottura delle membrane amniocoriali, espulsione spontanea del dispositivo o alterazioni del benessere fetale.
Subito dopo l’inserimento è indicata l’esecuzione di un tracciato cardiotocografico per monitorare il feto per i primi trenta minuti.
In caso di placenta con un’inserzione bassa i metodi di dilatazione meccanica possono provocare sanguinamenti e sono quindi controindicati.
La dilatazione meccanica della cervice uterina può essere una buona soluzione nei casi di indice di Bishop sfavorevole.
Altri metodi non farmacologici di induzione sono quelli definiti “non convenzionali”, che comprendono differenti tecniche tra cui I’induzione con erbe medicinali, l’agopuntura, la stimolazione manuale del capezzolo, possono essere valutati ma il loro impiego non è affrontato tra le linee guida e gli esiti degli studi sono ancora controversi.
Quali sono i metodi farmacologici di induzione del travaglio
I metodi farmacologici prevedono l’impiego di due sostanze fondamentali per il travaglio di parto, ovvero le prostaglandine e l’ossitocina.
Entrambe queste sostanze vengono prodotte spontaneamente dal corpo della donna in travaglio e per il quale un ruolo fondamentale, ma in assenza di un esordio spontaneo del travaglio una loro somministrazione farmacologica può facilitare la maturazione della cervice e l’insorgenza delle contrazioni.
In particolare, le prostaglandine facilitano la maturazione della cervice uterina, ovvero consentono il processo di raccorciamento e dilatazione del collo dell’utero, essenziale nella prima fase del travaglio di parto, mentre l’ossitocina stimola l’attività contrattile delle cellule del miometrio, dando origine alle contrazioni uterine.
Le prostaglandine possono essere somministrate secondo differenti modalità.
Il dispositivo vaginale a lento rilascio è un metodo indicato nei casi di Indice di Bishop più sfavorevole e consiste in una fettuccia di tessuto che rilascia lentamente le prostaglandine e che viene mantenuta a livello vaginale per 24 ore.
La somministrazione di prostaglandine tramite gel vaginale è adatta in caso di un Indice di Bishop più favorevole e viene effettuato tramite ripetute somministrazioni di gel a base di prostaglandine; è importante che vengano rispettati i tempi e i dosaggi di somministrazione, perché un sovradosaggio è correlato a un incremento di eventi indesiderati.
Il Misoprostolo è un analogo delle prostaglandine che viene utilizzato più frequentemente in caso di induzione del travaglio di parto in presenza di morte endouterina del feto; il minore impiego nelle gravidanze con feto in salute è dovuto al fatto che l’utilizzo del Misoprostolo è maggiormente correlato a eventi avversi che possono rappresentare una minaccia per il benessere del feto, ma allo stesso tempo offre una maggiore possibilità di ottenere un parto per via vaginale rispetto ad altri metodi di induzione.
La scelta di una procedura di induzione tramite Misoprostolo deve quindi essere ponderata e discussa con la donna.
Questo farmaco può essere somministrato per via orale o vaginale, facendo attenzione a rispettare la corretta posologia.
L’ossitocina è il metodo di induzione del travaglio più diffuso al mondo, perché la sua somministrazione stimola direttamente le contrazioni uterine.
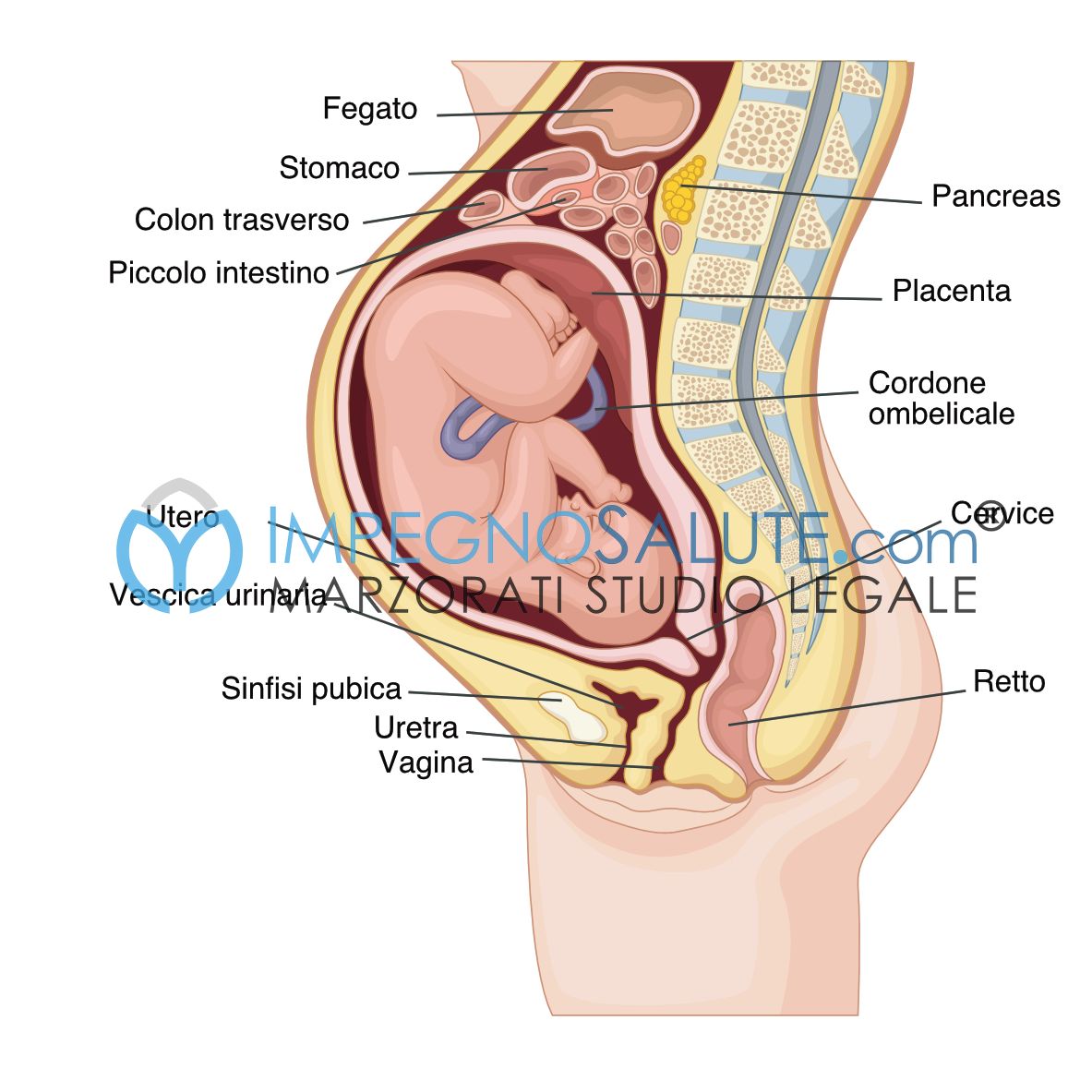
In genere viene somministrata per via endovenosa secondo differenti schemi terapeutici.
È importante che l’infusione avvenga in maniera graduale, iniziando con dosi minori e aumentando a seconda della risposta ottenuta.
Quando si somministra l’ossitocina alla donna, il feto deve essere monitorato tramite tracciato cardiotocografico continuo, per accertarsi del benessere del bambino durante il processo di induzione, a causa dell’elevato rischio di ipertono o tachisistolia.
Quali sono i rischi e le complicanze dell’induzione
I rischi correlati all’induzione sono differenti e in parte correlati alla tecnica di induzione scelta.
Tra i più frequenti ci sono:
- tachisistolia: la più frequente complicanza dell’induzione, si verifica con un aumento della frequenza delle contrazioni, superiori a 5 ogni 10 minuti. Il rischio è dovuto alla riduzione del flusso ematico placentare che determina uno stato ipossico del feto. È un evento che si può verificare con tutti i metodi di induzione, ma maggiormente correlata ad elevate somministrazioni di farmaci per l’induzione; se si presenta, è essenziale sospendere immediatamente la procedura e valutare la somministrazione di tocolitici, ovvero farmaci che riducono l’attività contrattile dell’utero; il posizionamento della donna sul fianco sinistro, la somministrazione di liquidi endovena e di ossigenoterapia possono risultare utili al trattamento dell’ipossia fetale;
- rottura d’utero: il rischio di rottura d’utero durante l’induzione è legato prevalentemente ad una condizione di pregresso taglio cesareo. In caso la donna abbia ricevuto un taglio cesareo in passato il processo di induzione del travaglio deve essere eseguito con cautela e monitorato attentamente;
- embolia da liquido amniotico: una condizione rarissima ma estremamente grave, correlata a tempi di travaglio prolungati;
- ipotensione: può derivare da un’infusione rapida di ossitocina;
- emorragia del post-partum: può verificarsi più facilmente a seguito di un travaglio prolungato indotto con ossitocina;
- liquido amniotico tinto di meconio: maggiormente correlato all’utilizzo di Misoprostolo;
- rischio infettivo: in rari casi il posizionamento di un dispositivo per la dilatazione meccanica della cervice uterina può provocare un’infezione, in particolare in presenza di membrane rotte.