EMORRAGIA INTRACRANICA INFANTILE COME CONSEGUENZA DI UNA SCORRETTA GESTIONE DEL TRAVAGLIO DI PARTO
ERRORE MEDICO E RISARCIMENTO DANNI – AVVOCATO MALASANITÀ
L’emorragia intracranica è una raccolta di sangue che si forma all’interno del cranio che può compromettere in modo più o meno intenso la struttura cerebrale tanto da provocare dei danni neurologici. Questa condizione può verificarsi in qualsiasi neonato in seguito ad un trauma e in particolar modo nei neonati nati prima del termine di gravidanza.
Le cause principali dell’emorragia intracranica infantile sono la compressione della testa del feto che avviene durante il travaglio di parto quando il feto progredisce lungo il bacino materno ma anche quando vi sono dei disturbi della coagulazione del sangue.
L’emorragia intracranica deve essere sospettata nei neonati che presentano problemi respiratori quali:
- apnea;
- convulsioni;
- disturbi neurologici;
- riduzione della pressione arteriosa;
- deboli riflessi.
In alcuni casi l’emorragia intracranica non è tanto grave e tende a guarire spontaneamente, mentre in altri casi questa condizione è così grave tanto da provocare il decesso del neonato o un danno neurologico permanente che andrà a compromettere la qualità di vita del bambino.
A volte l’emorragia intracranica del neonato è una conseguenza di un’errata gestione ostetrica e del personale medico durante il parto e il travaglio.
I fattori di rischio dell’emorragia intracranica infantile
I fattori di rischio per l’emorragia intracranica infantile in travaglio di parto sono in seguenti:
- aumentate dimensioni del feto con un peso stimato maggiore di 4500 grammi (macrosomia fetale);
- trauma che si verifica durante il travaglio di parto quando il feto attraversa il canale del parto e la sua testa viene compressa da questa struttura;
- ridotte dimensioni del bacino materno rispetto alle dimensioni del feto (sproporzione feto pelvica);
- uso improprio della ventosa ostetrica;
- travaglio di parto che avviene prima del termine di gravidanza;
- esecuzione di tecniche errate.
L’emorragia intracranica infantile conseguente a sproporzione feto pelvica e macrosomia fetale e la valutazione ostetrica ed errori
Al fine di evitare che si verifichi un’emorragia intracranica è fondamentale offrire una corretta assistenza durante il travaglio di parto prevenendo l’eccessiva compressione della testa del feto.
Già durante la gravidanza, prima dell’insorgenza del travaglio di parto, è possibile prevedere che possa avvenire un’eccessiva compressione della parte presentata quando il peso stimato del feto è superiore rispetto alla norma e quando le dimensioni del bacino materno sono ridotte. In questo caso si parla di sproporzione feto pelvica ovvero le dimensioni del feto sono maggiori rispetto alle dimensioni del bacino materno per cui si prevede che non si adatterà bene al canale del parto.
I tipi di bacino
Esistono diversi tipi di bacino, il più favorevole per il parto spontaneo è quello ginecoide in cui si ha un’ampia arcata sottopubica che favorisce il passaggio della testa del feto. Le donne che hanno una circonferenza delle spalle minore rispetto a quella delle anche hanno un bacino di tipo ginecoide (a).
Vi sono poi il bacino androide (b) e antropoide (c) che presentano invece un’arcata sottopubica ridotta che rende più complicato il passaggio della testa del feto, soprattutto se le dimensioni di quest’ultimo sono aumentate e il peso stimato è maggiore di 4500 grammi.
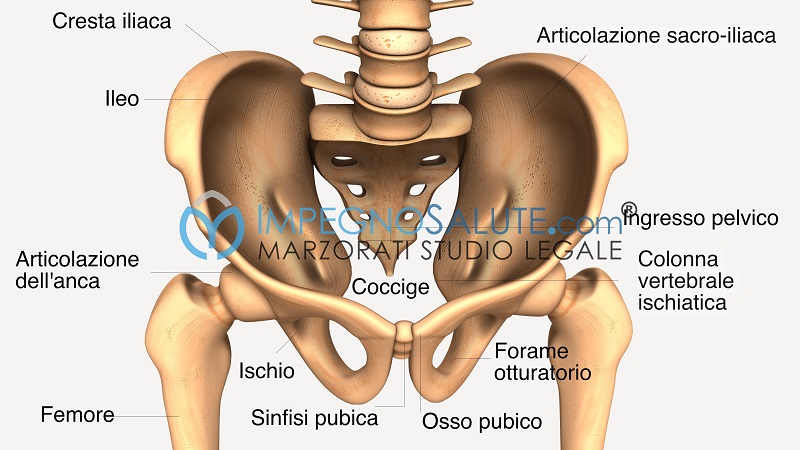
La valutazione del bacino
La valutazione del bacino può essere effettuata con l’esame obiettivo del bacino. Le dimensioni del bacino vengono valutate attraverso la così detta “losanga del Michaelis” grazie alla quale è possibile esaminarne l’ampiezza. La losanga del Michaelis è quella zona delimitata lateralmente dalle due fossette che è possibile apprezzare soprattutto nelle donne magre e che sono collocate sul fondo schiena, superiormente è delimitata dall’apofisi spinosa dell’ultima vertebra lombare e inferiormente dalla linea internaticale. Maggiore è la distanza fra le fossette laterali, più ampia è la pelvi.
La pelvimetria ovvero la misurazione del bacino materno non è comunque raccomandata al momento del ricovero se la donna è in buona salute.
Un altro metodo che può essere utilizzato per la valutazione esterna della pelvi è il pelvimetro di Boudeloque il quale ha la forma di un compasso: un estremo viene posizionato sul pube e l’altro sull’apofisi dell’ultima vertebra lombare. Alla distanza ottenuta si sottrae lo spesso della base del sacro che è di circa 7 cm e quello della sinfisi che è di 2 cm. Si ottiene così la misura della coniugata vera della pelvi o anche nota come coniugata ostetrica la quale misura dovrebbe essere di circa 10,5 cm. La misura della coniugata ostetrica è importante perché il maggior diametro della testa del feto si confronta con questo diametro del bacino materno.
Alla coniugata vera si può risalire anche con la visita ostetrica grazie alla quale è possibile apprezzare la coniugata diagonale che calcola la distanza dal promontorio del sacro al margine superiore della sinfisi pubica e a questa misura, per risalire alla coniugata ostetrica, vengono sottratti 1,5/2 cm.
La sproporzione feto pelvica
La diagnosi di sproporzione feto pelvica può essere fatta durante il periodo espulsivo quando si assiste ad una fase di transizione prolungata (maggiore di 90 minuti) che non è seguita da sensazione di premito né dalla progressione della parte presentata, da un continuo cambiamento della posizione della parte presentata la quale non entra nel bacino materno e quando si ha un insufficiente rotazione interna ovvero la testa del feto non ruota in modo da porre l’occipite sotto la sinfisi pubica.
Durante il travaglio possono presentarsi delle anomalie della dilatazione cervicale, anomalie delle contrazioni uterine, arresto secondario della dilatazione, ridotta attività contrattile non sufficiente a determinare la dilatazione della cervice uterina, fase latente prolungata e mancata progressione della parte presentata. In questo caso deve essere valutata la possibilità di espletare il parto tramite taglio cesareo.
La macrosomia fetale
Anche la macrosomia fetale è un fattore di rischio per l’emorragia intracranica infantile. Per macrosomia fetale si intende un peso stimato del feto maggiore di 4500 grammi. Se il peso stimato del feto dopo la 38esima settimana è maggiore di 4500 grammi deve essere programmato il taglio cesareo perché è rischioso per il feto attraversare il canale del parto e il travaglio non può progredire.
La macrosomia fetale può essere diagnosticata tramite l’ecografia misurando delle strutture fondamentali fetali quali circonferenza cranica, diametro biparietare, lunghezza femorale e circonferenza addominale, il peso viene stimato tramite un’applicazione dell’apparecchio ecografico.
Le donne gravide con diabete presentano un’alta probabilità di avere un feto macrosomico. In assenza dell’ecografo, la stima del peso fetale può essere fatta tramite la regola di Johnson: dopo aver misurato la lunghezza che vi è fra la sinfisi pubica e il fondo dell’utero anche attraverso un semplice metro da sarta, deve essere sottratta a questa misura – 13 cm se il test del feto si trova fuori la pelvi, – 12 cm se la testa del feto è adattata alla pelvi materna e – 11 se la testa è impegnata.
La somma si moltiplica per 155 in modo di ottenere una stima del peso fetale.
Dopo aver diagnosticato una macrosomia fetale deve essere monitorata la crescita del feto.
Gli errori medici che causano l’emorragia intracranica infantile
Gli errori che possono portare all’insorgenza di un’emorragia intracranica sono:
- non tener conto del peso stimato del feto al momento del parto;
- mancata diagnosi del diabete gestazionale;
- mancato trattamento del diabete preesistente la gravidanza e del diabete gestazione;
- non aver diagnosticato una macrosomia fetale;
- mancata programmazione del taglio cesareo se il peso stimato del feto è maggiore di 4500 grammi dopo la 38 esima settimana;
- mancata induzione del travaglio di parto dopo la 37esima settimana e prima la 40esima in caso di diabete gestazionale al fine di prevenire l’eccessiva crescita fetale;
- mancata diagnosi di sproporzione feto pelvica durante il travaglio di parto dopo la quale è necessario valutare di espletare il parto tramite taglio cesareo poiché le dimensioni del feto sono maggiori rispetto a quelle del bacino materno e di conseguenza il feto non riesce a passare lungo il canale del parto o passa con difficoltà tanto da provocare un’eccessiva pressione sulla testa del feto con il rischio di provocare un’emorragia intracranica.
La ventosa ostetrica
La ventosa ostetrica è uno strumento che viene utilizzato per guidare il feto lungo l’ultimo tratto del canale del parto riducendo così la durata del periodo espulsivo. È indicato ricorrere alla ventosa ostetrica quando si presenta uno stato di sofferenza fetale durante il periodo espulsivo rilevabile attraverso il tracciato cardiotocografico, quando vi è un rifiuto della donna di proseguire il periodo espulsivo e gli sforzi espulsivi sono inefficaci, quando sussistono delle indicazioni elettive per il raccorciamento del periodo espulsivo come cardiopatia materna, retinopatia e insufficienza respiratoria, ritardo e arresto della progressione del feto lungo il canale del parto.
La ventosa non è altro che una coppetta che viene applicata sulla testa del feto e vi aderisce dopo aver creato una pressione negativa tramite una manovella collegata con un filo ad una coppetta. Dopo aver creato il vuoto si eseguono delle trazioni concomitanti alla contrazione uterina e alle spinte espulsive della madre; le prime due trazioni devono essere dirette verso il basso perché l’asse del bacino in posizione litotomica è diretto verso e il basso e la terza trazione deve avere un’asse rettilineo, quest’ultima si esegue quando si vede affiorare la testa del feto.
L’applicazione della ventosa
La coppetta deve essere applicata in un punto preciso della testa fetale chiamato punto di flessione, se la coppetta non è applicata correttamente, dopo la prima trazione questa si stacca dalla testa del feto.
Se vengono eseguite tante trazioni (più di tre) e se la coppetta viene applicata più volte di quelle indicate (più di due volte) o se ci si ostina a continuare ad eseguire delle applicazioni nonostante la testa del feto non progredisce, si possono provocare dei danni al feto, uno di questi è l’emorragia intracranica. Il rischio di emorragia intracranica infantile è maggiore se il feto soffre di disturbi della coagulazione del sangue e se l’epoca gestazione del feto è inferiore a 34 settimane.
In questi due casi, infatti, è controindicata l’applicazione della ventosa perché se il feto presenta dei problemi della coagulazione del sangue non vi sono i fattori delle coagulazioni responsabili del tamponamento dell’eccessiva perdita ematica e prima della 34 esima settimana le ossa craniche e i tessuti sono fragili e lo sviluppo cerebrale non è ancora completato per cui vi è un aumentato rischio di emorragia cerebrale.
Gli errori medici nell’uso della ventosa ostetrica
Gli errori che possono causare un’emorragia intracranica infantile in questo caso sono:
- applicazione della ventosa in caso di problemi della coagulazione;
- applicazione della ventosa quando l’epoca gestazionale è inferiore a 34 settimane;
- applicare la ventosa più di due volte;
- eseguire trazioni non controllate e in maniera scorretta;
- posizionare la coppetta della ventosa in un punto non corretto sulla testa del feto;
- eseguire più di tre trazioni;
- ostinarsi nel continuare ad eseguire più applicazioni della ventosa nonostante il feto non progredisce.
Il forcipe
Oltre alla ventosa ostetrica, un altro strumento che può provocare un’emorragia intracranica è il forcipe. Il forcipe, ad oggi, è stato sostituito dalla ventosa a causa dell’alta possibilità di questo strumento di causare dei gravi danni al feto, tra cui l’emorragia intracranica infantile. Il forcipe ha la stessa funzione della ventosa ostetrica: si applica sulla testa del feto e si eseguono delle trazioni in modo da guidarlo lungo l’ultimo tratto del canale del parto.




